Что делать если норма сахара в крови повышена

В развитии эндокринного заболевания – сахарного диабета, ключевым показателем является уровень сахара в организме. А повышенный сахар в крови – явление не редкое, особенно после 40-летнего возраста. Сахарный диабет I типа обычно возникает при наследственной предрасположенности, выявляется еще в детстве, отличается стремительным развитием. Связан с недостаточной выработкой инсулина и накоплением в тканях нерасщепленной глюкозы.
Сахарный диабет II типа, заболевание приобретенное, обусловлено нечувствительностью тканей к инсулину, вырабатываемому в полноценном количестве. Развивается медленно, иногда в течение десяти лет и более. В отличие от I типа, возможно, его обратимое развитие, при этом крайне важно, какой образ жизни ведут, и что едят при повышенном сахаре в крови люди, страдающие этой патологией.
Норма
Исследование крови на сахар назначают при подозрении на патологию гормонов щитовидной железы, но иногда повышенное содержание сахара в крови выявляется совершенно случайно при профилактических осмотрах. Норма сахара в крови считается количество 3,3 – 5,5 ммоль/л, увеличение его до 6,1 ммоль/л определяется, как предвестник сахарного диабета, а наличие показателей свыше 6,1 ммоль/л – уже развившимся заболеванием. При этом, незначительное повышение сахара в крови у беременных до 6,6 ммоль/л, не вызывает обеспокоенности, но требует наблюдения и контроля.
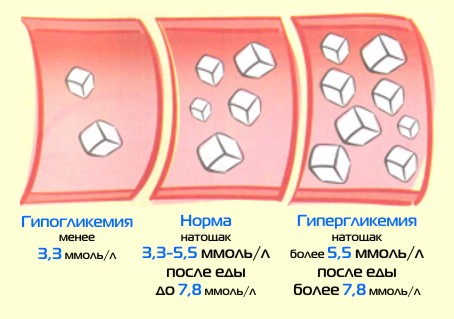 Норма и отклонения сахара
Норма и отклонения сахара
Для чистоты анализа, важно соблюдать главное правило – сдавать кровь на сахар натощак до 11 часов утра, так как уровень глюкозы в крови после принятие пищи, увеличивается и может показать ложный результат.
Какой повышенный сахар крови является нормой для людей с установленным диагнозом? Считается, что наличие глюкозы в крови в пределах 7,8 ммоль/л допустимый предел для диабетиков.
Причины
Увеличение показателей глюкозы может быть временным и считаться естественным процессом, а может сигнализировать о начинающихся нарушениях.
Наиболее частые причины повышения сахара в крови у взрослого и ребенка, не являющиеся патологией:
- Систематическая обильная еда.
- Неправильно сданный анализ.
- Беременность и предменструальный синдром.
- Стресс или длительные психоэмоциональные нагрузки.
- Сложные переломы, ожоги и обширные тканевые раны.
Что способствует развитию сахарного диабета I типа:
- Наследственность;
- масса тела выше 4,5 кг при рождении;
- острые вирусные инфекции (эпидпаротит, краснуха, корь).
Что способствует развитию сахарного диабета II типа:
- нарушения в работе щитовидной железы;
- неправильное и нерегулярное питание;
- ожирение.
Признаки
Начальные проявления гипергликемии обычно нечеткие и не сразу заметные, попробуем их выделить.
Ранние признаки:
- сухость слизистой рта и языка, нестерпимая жажда;
- полиурия (повышенное количество мочеиспусканий);
- чрезмерный аппетит, при этом, при I типе человек теряет в весе, а при II типе напротив, вес повышается;
- утомляемость, сонливость, слабость в мышцах;
- ацетоновый запах изо рта (при I типе).
 Быстрый набор веса
Быстрый набор веса
Длительное игнорирование подобных состояний приводит к патологическим изменениям в клетках поджелудочной железы.
Симптомы высокого уровня сахара в составе крови:
- немеют конечности;
- частая беспричинная тошнота;
- слабость, сонливость;
- стойкие изменения веса;
- нарушения в регенерации тканей;
- бывают судороги мышц;
- ослабление и нарушение зрения;
- сухость кожи и кожный зуд.
Как бороться
Если выявлен повышенный сахар в крови, что делать для его снижения? Существуют неизменные принципы сдерживания сахарного диабета, благодаря которым, человек живет полноценной жизнью. Это: нормализация питания, физическая активность, медикаментозная терапия, самоконтроль.
Правильное питание при сахарном диабете играет ключевую роль. С его помощью можно замедлить и даже остановить процесс развитие диабета.
Физическая активность регулирует незначительные колебания глюкозы в крови, поэтому занятия спортом особенно полезны в начальной стадии заболевания, однако следует регулировать интенсивность занятий.
Самоконтроль осуществляется при помощи индивидуальных приборов – глюкометров, которые удобно использовать в домашней обстановке, замеры проводятся ежедневно два – три раза в день.
Понижение сахара с помощью лекарств применяется в обязательном порядке при диабете I типа (инсулинозависимом), при форме, не зависимой от инсулина, лекарственные препараты назначаются в запущенной стадии или при развитии осложнений. Наиболее важным для инсулиннезависимого диабета является образ жизни.
Диета
Диетический стол при высоком показателе сахара, обозначается в медицине, как №9, сюда входят:
- хлеб грубого помола (отрубной, ржаной);
- нежирные бульоны и мясо (телятина, крольчатина, индейка), рыба;
- овощи (за исключением картофеля), составляющие основу рациона;
- кисломолочные обезжиренные продукты, творог, сметана;
- каши, сократив потребление рисовой и манной крупы;
- бобовые культуры;
- фрукты, исключая бананы, виноград;
При диете стола №9 запрещается:
- сахар в натуральном виде и сахаросодержащие продукты (кондитерские изделия, конфеты, варенье);
- все легкоусвояемые углеводы (выпечка, макаронные продукты);
- жирная, жареная, соленая, копченая пища;
- газированные сладкие напитки, соки фабричного производства.
 Что можно и нельзя кушать диабетику
Что можно и нельзя кушать диабетику
Лечение
Понижение сахара с помощью лекарств зависит от вида диабета. В случае с инсулинозависимым диабетом, введение гормона инсулина обязательно. Но очень сложно рассчитать необходимую дозу, поскольку субъективная реакция у всех людей различна. Инъекции инсулина короткого действия назначают, как правило, для снятия острых состояний, угрожающих комой, а так же при развитии постинфекционных осложнений.
В стабильном состоянии пациенту предлагаются пероральные лекарственные препараты инсулина, такие как манинил, диабетон, минидиаб и другие. Таблетированные формы имеют отсроченное действие, и эффект проявляется при накоплении их в организме.
При лечении инсулиннезависимого диабета огромное внимание уделяется диете, отказу от вредных привычек, гимнастике. Часто, этого бывает достаточно для достижения стойкого положительного эффекта. В иных случаях используются те же лекарственные средства, отличаются лишь дозировки и способ применения.
Симптомы
В проявлении повышенного сахара существую некоторые отличия, присущие конкретной категории населения.
Симптомы у женщин обычно выглядят следующим образом:
- усиленная жажда провоцирует частые мочеиспускания, анатомические особенности половых органов не позволяют полностью избавиться от капелек мочи, вызывающих сильный зуд. Нередко возникают отеки лица, ног, резкое снижение веса или, напротив, увеличение веса и ожирение, неподдающееся никаким диетам.
Повышенный сахар крови у мужчин часто проходит незамеченным ими в начальной стадии. Такие симптомы высокого сахара, как учащенное мочеиспускание как в дневное, так и в ночное время, некоторые расстройства репродуктивной системы не наталкивают мужское население на мысль об увеличении глюкозы в крови. Возможны перепады давления, увеличение веса по мужскому типу, ускоренное облысения, расстройство зрения. Ухудшается регенерация тканей и наблюдается длительное восстановление кожных покровов.
У ребенка, при высоком сахаре можно заподозрить при возникновении ночного энуреза. Критический возраст для формирования сахарного диабета у детей приходится на 4 — 11 лет, поэтому такой симптом, как ночное недержание мочи не должен пройти незамеченным. При стабильно повышенном уровне глюкозы, мочи выделяется в несколько раз больше, чем у взрослого человека.
Часто возникают нарушения пищеварения, кожные заболевания, трудно поддающиеся лечению. Ребенок много пьет, грудной малыш требует частого прикладывания к груди. Легкая степень гипогликемии может протекать без ярко выраженных проявлений, поэтому крайне важно не игнорировать обследования и сдавать все анализы, положенные по возрасту.
К сожалению, в последние годы участились случаи возникновения сахарного диабета II степени у детей, что обусловлено неправильным и нерегулярным питанием. А ведь такое заболевание поддается лечению сложнее, таблетки, применяемые взрослыми, у ребенка не дают ожидаемого результата, детям чаще назначаются инъекции инсулина.
Источник
Глюкоза и метаболиты углеводного обмена играют важнейшую роль в обеспечении энергией тканей организма и в клеточном дыхании. Длительное повышение или понижение ее содержания приводит к серьезным последствиям, угрожающим здоровью и жизни человека. Поэтому врачи придают большое значение контролю уровня глюкозы в крови.
На ее концентрацию в крови влияет сразу несколько гормонов — инсулин, глюкагон, соматотропин, тиреотропин, Т3 и Т4, кортизол и адреналин, а в производстве глюкозы задействовано целых 4 биохимических процесса — гликогенез, гликогенолиз, глюконеогенез и гликолиз. В диагностических целях важно знать референсные значения, а также отклонения в пределах и за пределами нормы, что зависит от времени приема пищи и наличия диабетических симптомов. Кроме глюкозы, существуют и другие маркеры сахара в крови: фруктозамин, гликированный гемоглобин, лактат и прочие. Но обо всем по порядку.
Глюкоза в крови человека
Как и любой другой углевод, сахар не может быть напрямую усвоен организмом и требует расщепления до глюкозы при помощи специальных ферментов, имеющих окончание «-аза» и носящих объединяющее название гликозил-гидролаз (гликозидаз), или сахараз. «Гидро-» в наименовании группы ферментов указывает на то, что распад сахарозы на глюкозу происходит только в водной среде. Различные сахаразы вырабатываются в поджелудочной железе и тонком кишечнике, где и усваиваются в кровь в виде глюкозы.
Полезно знать!
Сахар, или сахароза (свекольный, тростниковый сахар), являясь мультисахаридом, состоит из двух моносахаридов — фруктозы (50%) и глюкозы (50%). Распаду до глюкозы подлежат и другие сахара — мальтоза (солодовый сахар), лактоза (молочный), нигероза (черный рисовый), трегалоза (грибной), тураноза (медовый), целлобиоза (древесный березовый) и др. Крахмал, пектин, инулин и прочие сложные углеводы также расщепляется до глюкозы, в процессе ферментного гидролиза постепенно уменьшаясь в молекулярной массе, но этот процесс идет медленнее. Отсюда и название — «медленные» углеводы.
Итак, глюкоза (декстроза) образуется при распаде углеводных соединений на простые, или моносахара. Она всасывается тонким кишечником. Основным (но не единственным) ее источником являются продукты питания, богатые углеводами. Для человеческого организма крайне важно, чтобы количество «сахара» поддерживалось на постоянном нормальном уровне, так как он поставляет энергию для клеток. Особенно важно своевременно обеспечивать этим веществом скелетные мышцы, сердце и мозг, нуждающиеся в энергии более всего.
Если содержание сахара выходит за границы нормы, то:
-
возникает энергетическое голодание клеток
, вследствие чего их функциональные возможности значительно снижаются; если у человека наблюдается хроническая гипогликемия (сниженное содержание глюкозы), то могут возникать поражения головного мозга и нервных клеток; -
излишки вещества откладываются в белках тканей
, вызывая их повреждения (при гипергликемии подвергаются разрушению ткани почек, глаз, сердца, сосудов и нервной системы).
Единица изменения глюкозы — миллимоли на литр (ммоль/л). Ее уровень зависит от рациона питания человека, его двигательной и интеллектуальной активности, способности поджелудочной железы производить инсулин, который оказывает сахаропонижающее воздействие, а также интенсивности выработки гормонов, нейтрализующих инсулин.
На заметку!
Организм человека всегда «держит» определенное количество энергии про запас. Это означает, что глюкозу он получает не только извне, из продуктов питания, но также из собственных внутриклеточных источников — в виде гликогена. Гликоген, иногда называемый животным или человеческим крахмалом, в большом количестве содержится в клетках печени — гепатоцитах. До 8% клеточной массы и до 200 грамм в общем весе печени составляют гранулы гликогена. Его значительные резервы располагаются в сердце (до 1% веса клеток) и другой мышечной ткани, но только для локального потребления. Печень же способна обеспечивать энергией весь организм, а не только саму себя.
Существует еще один внутренний источник глюкозы — он задействуется, когда запасы гликогена исчерпаны, что обычно случается спустя сутки голодания или раньше — в результате тяжелых нервных и физических нагрузок. Этот процесс называется глюконеогенезом, который призван синтезировать глюкозу из:
-
молочной кислоты (лактата)
, образуемой в нагружаемых мышцах и эритроцитах; -
глицерола
, получаемого организмом после ферментации жировой ткани; -
аминокислот
— они образуются в результате распада мышечных тканей (белков).
Сценарий получения глюкозы из аминокислот считается опасным для здоровья и жизни человека, поскольку «поедание» организмом собственной мышечной массы может затронуть такой орган, как сердце, а также гладкую мускулатуру кишечника, кровеносных сосудов.
Анализ крови на глюкозу (сахар): норма показателей
Исследование уровня сахара проводится несколькими способами, для каждого из которых существуют соответствующие показания. Определение концентрации этого вещества позволяет диагностировать ряд серьезных заболеваний.
Сахар крови «натощак»
Этот анализ сдается после 8–14-часового голодания. Забор крови осуществляется из вены. Общая норма гликемии у взрослых составляет 4,1–5,9 ммоль/л, у детей от одного месяца до 14 лет — 3,3–5,6 ммоль/л, у младенцев до месяца — 2,8–4,4 ммоль/л. У пожилых лиц (от 60 лет) и женщин в период беременности показатели могут несколько повышаться и достигать 4,6–6,7 ммоль/л.
Подобное исследование проводится:
- при профилактических осмотрах;
- при ожирении или наличии патологий печени, надпочечников, щитовидной железы, гипофиза;
- при наличии симптомов гипергликемии: учащенном мочеиспускании, постоянном чувстве жажды, затуманивании зрения, утомляемости и подверженности инфекциям;
- при наличии признаков гипогликемии: усиленном аппетите, потливости, помутнениях сознания, слабости;
- с целью мониторинга состояния больного: при преддиабетическом состоянии и диабете;
- с целью исключения гестационного диабета: женщинам на 24–28 неделях беременности.
Обнаружение глюкозы натощак в объеме 7,0 ммоль/л и выше — серьезный повод для проведения дополнительных лабораторных тестов, в том числе на гормоны и ферменты.
Сахар крови «с нагрузкой» глюкозой
Если результаты стандартного анализа на сахар вызывают у специалистов сомнения, то проводят тест толерантности к глюкозе. Он также может выполняться с целью выявления диабета и различных нарушений углеводного обмена.
Проведение подобного исследования показано при наличии клинических признаков диабета, сочетающихся с нормальными показателями глюкозы в крови, при периодическом обнаружении сахара в моче, увеличении суточного количества мочи, наследственной склонности к диабету или наличии ретинопатии невыясненного происхождения. Такой анализ проводится женщинам, родившим детей с массой тела более четырех килограммов, а также их детям.
В ходе обследования у больного берется кровь натощак, а затем он принимает 75 грамм глюкозы, растворенной в чае. Для детей дозировка рассчитывается по формуле 1,75 грамм/кг. Повторный анализ проводится спустя 1–2 часа после употребления препарата, при этом содержание сахара в крови не должно превышать отметку в 7,8 ммоль/л. Если уровень глюкозы в плазме через 2 часа после введения в пероральном глюкозотолерантном тесте составляет 11,1 ммоль/л и выше — это прямое указание на сахарный диабет. Если концентрация глюкозы ниже 11,1 ммоль/л, но выше 7,8 ммоль/л — мы имеем дело с нарушенной толерантностью к глюкозе.
Гликированный гемоглобин
Соединение гемоглобина эритроцитов с глюкозой. Измерение концентрации гликированного гемоглобина позволяет определить содержание сахара в крови за 2–3 последних месяца. Для проведения анализа у больного берется биоматериал после двух- или трехчасового голодания. К преимуществам этого анализа можно отнести то, что на его результаты не влияет наличие стресса или инфекций у пациента, а также прием лекарств.
Проведение исследования показано:
- для диагностики преддиабетического состояния и диабета;
- для исследования динамики состояния диабетических больных;
- для оценки эффективности назначенного лечения;
Показатель гликированного гемоглобина измеряется в процентах от общего количества гемоглобина. Нормой считается уровень менее 6%. Значение 6,5% и выше является критерием диагностики сахарного диабета.
Фруктозамин
Представляет собой соединение глюкозы с белками плазмы, позволяющее определить среднее содержание сахара за последние 2–3 недели. Для проведения анализа у пациента берется венозная кровь после 8-часового голодания. Нормальная концентрация фруктозамина — менее 319 мкмоль/л.
Для ретроспективной оценки состояния больного чаще всего определяется содержание гликированного гемоглобина (анализ показывает концентрацию глюкозы за 3 месяца), а измерение концентрации фруктозамина назначается, когда нужно оценить состояние пациента за последние несколько недель, в частности:
- при резком изменении плана лечения диабета;
- при беременности у женщин, страдающих диабетом;
- у пациентов с анемией (в их случае исследование на гликированный гемоглобин не дает точных результатов).
Если фиксируется значение выше 370 мкмоль/л — это говорит о декомпенсации углеводного обмена, почечной недостаточности, гипотиреозе или повышении иммуноглобулина класса А (IgA). Если фруктозамин ниже 286 мкмоль/л — это повод заподозрить гипопротеинемию (гипоальбуминемию) при нефротическом синдроме, диабетическую нефропатию, гипертиреоз или обильный прием аскорбиновой кислоты.
С-пептид
Это составная часть секрета поджелудочной железы, которая позволяет оценить выработку инсулина. Измерение количества данного вещества дает возможность провести диагностику диабета и оценить эффективность его лечения. С-пептид и инсулин вырабатываются в равном соотношении, но концентрация С-пептида является постоянной и не зависит от уровня глюкозы в крови человека. Соответственно определение его количества позволяет с высокой точностью оценить выработку инсулина. Нормальные показатели С-пептида натощак варьируются в широких пределах — 260–1730 пмоль/л.
Повышение наблюдается после приема пищи, гормональных препаратов, глюкокортикостероидов, контрацептивов и некоторых других. Если этот фактор исключен, возможны гипертрофия бета-клеток, инсулинома, наличие антител к инсулину, инсулиннезависимый сахарный диабет, соматотропинома (опухоль гипофиза), апудома (опухоль, бесконтрольно продуцирующая инсулин в кровь), почечная недостаточность. Низкий уровень С-пептида говорит об инсулинозависимом сахарном диабете, проведении инсулинотерапии, алкогольной гипогликемии, стрессовом состоянии, о наличии антител к инсулиновым рецепторам (при инсулинорезистентном сахарном диабете II типа).
Почему уровень глюкозы в крови может быть повышен или понижен?
Итак, повышенная глюкоза в крови отмечается при наличии заболеваний эндокринной системы, поджелудочной железы, почек и печени, при инфаркте и инсульте, сахарном диабете. Почти те же причины, только с противоположным знаком, приводят к понижению глюкозы в крови. Сахар понижен при патологиях поджелудочной железы, некоторых эндокринных заболеваниях, передозировке инсулина, тяжелых болезнях печени, злокачественных опухолях, ферментопатии, вегетативных расстройствах, алкогольных и химических отравлениях, приеме стероидов и амфетаминов, лихорадке и сильной физической нагрузке. Гипогликемия может наблюдаться при продолжительном голодании, а также у недоношенных детей и у младенцев, родившихся от матерей с диабетом.
Это интересно!
Из всех человеческих органов больше всего энергии, а значит — глюкозы, потребляет головной мозг. Несмотря на то, что он весит только 2% от массы тела, его энергозатраты составляют от 15% до 60% всей получаемой энергии, в зависимости от степени нагрузки нервной системы и рода деятельности. Для «статиста» эти затраты в сутки составляют до 400 ккал, что является эквивалентом постоянно горящей 18 Вт лампочки. У студентов и офисных работников этот показатель возрастает до 500 ккал (мощность лампочки — 25 Вт), у людей, занимающихся исключительно интеллектуальным или высокоэмоциональным трудом — до 700 ккал (34 Вт), в периоды их работы над решением сложных задач — до 1 100 ккал (46 Вт!). Таким образом, образующийся дефицит глюкозы у таких людей восполняется расщеплением запасов внутреннего гликогена и жиров. Возможно поэтому практически ни один ученый не страдает избытком веса.
Как вернуть уровень сахара в нормативные границы?
При незначительных отклонениях от нормы глюкозы в крови рекомендуется откорректировать режим питания. Больным с гипергликемией необходимо ограничить поступление углеводов с пищей. В группу «запрещенных» входят сахаросодержащие продукты, белый хлеб, макароны, картофель, вино и напитки с газом. Одновременно с этим следует увеличить потребление продуктов, понижающих уровень сахара (капуста, помидоры, лук, огурцы, баклажаны, тыква, шпинат, сельдерей, фасоль и др.)
Пациентам с диабетом рекомендуется придерживаться диеты № 9. Разрешено употребление сахорозаменителей, в частности, сукразита, аспартама и сахарина. При этом такие препараты могут вызывать чувство голода, а в некоторых случаях — расстройства желудка и кишечника. Допустимую дозировку данных средств должен определять врач.
При гипогликемии следует увеличить потребление протеинов, которые содержатся в большом количестве в орехах, бобах, молочных продуктах и мясе постных сортов. Профилактика гипо- и гипергликемии заключается в соблюдении режима питания и адекватных физических нагрузках.
Если повышение сахара объясняется заболеваниями органов, участвующих в обороте глюкозы, то подобный диабет считается вторичным. В этом случае его нужно лечить одновременно с основным заболеванием (циррозом печени, гепатитом, опухолью печени, гипофиза, поджелудочной железы).
При невысоком уровне гипергликемии врачом могут быть назначены лекарственные препараты: сульфанилмочевины («Глибенкламид, «Гликлазид») и бигуаниды («Глиформин», «Метфогамма», «Глюкофаж», «Сиофор»), которые плавно снижают уровень сахара, но при этом не усиливают выработку инсулина. При подтвержденной инсулиновой недостаточности пациентам назначаются инсулины, которые вводятся подкожно. Их дозировка рассчитывается эндокринологом персонально для каждого пациента.
Источник
