Кардиомиопатия при сахарном диабете 2 типа

Диабетическая кардиомиопатия ‒ это совокупность патологических изменений в сердце, обусловленных метаболическими, сосудистыми и электролитными нарушениями при сахарном диабете. Клиника данного состояния разнообразна ‒ от бессимптомного течения до выраженной сердечной недостаточности с одышкой, отеками, кардиалгией, акроцианозом. Диагностика включает электрокардиографию, эхокардиографию, сцинтиграфию миокарда с таллием-201, функциональные пробы. Лечение комплексное, с обязательной коррекцией уровня глюкозы в крови и применением кардиопротективных средств, препаратов калия, тиазолидиндионов и статинов.
Общие сведения
Диабетическая кардиомиопатия (ДК) выделена как отдельное заболевание в 1973 году. Она может возникать при любом типе сахарного диабета (СД), а также диагностироваться у детей, если при беременности их матери страдали гипергликемией. Нередко это состояние регистрируется спустя 10-15 лет после выявления повышенного уровня сахара. Однако срок развития патологии очень вариабелен, так как зависит от ряда факторов ‒ типа диабета, схемы его лечения, диеты, наличия иных предрасполагающих факторов. По статистике, поражение сердца служит причиной летального исхода примерно у 20-25% больных со стойкой гипергликемией. Но данные цифры часто оспариваются, поскольку четко разграничить причины кардиомиопатии у пациентов с диабетом не всегда удается.
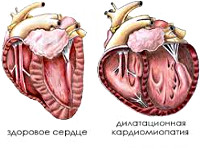
Диабетическая кардиомиопатия
Причины
Недостаточная выработка инсулина (1-й тип СД) или ослабление его воздействия на ткани (2-й тип СД) пагубно влияют на сердечно-сосудистую систему, что является важнейшей причиной развития кардиомиопатии. Существуют определенные предпосылки, увеличивающие вероятность поражения сердца при диабете, обусловленные как внешними, так и внутренними факторами. Это объясняет тот факт, что ДК развивается не у всех больных сахарным диабетом, а только у их части. Выделяют три основные группы причин возникновения данной патологии:
- Нарушение режима лечения и питания. Пренебрежение рекомендациями врача-эндокринолога является наиболее распространенным фактором развития ДК. В случае несоблюдения диеты концентрация глюкозы периодически повышается, что способствует повреждению кардиомиоцитов. Аналогично неправильное использование гипогликемических средств может нарушать микроциркуляцию в тканях сердца, приводя к их ишемии.
- Декомпенсация сахарного диабета. В тяжелых случаях при стойком повышении уровня глюкозы развивается поражение миокарда. Расстройство работы иных органов и систем (например, печени, почек, нейровегетативной системы) опосредованно также приводит к увеличению нагрузки на сердце. Поэтому при прогрессирующем диабете практически всегда возникает ДК, осложняя общую картину заболевания.
- Диабетическая эмбриофетопатия. При наличии у беременной женщины декомпенсированного диабета может поражаться сердце плода – возникает достаточно редкое детское заболевание, характеризующееся врожденной кардиомегалией и аритмией. Это происходит как из-за гипергликемии, так и из-за воздействия инсулина и гипогликемических препаратов на развитие ребенка
Кроме того, сахарный диабет является одним из факторов риска возникновения атеросклероза, поражающего коронарные сосуды. Однако многими авторами ишемическая болезнь сердца, развивающаяся из-за диабета и атеросклероза, не относится к истинной диабетической кардиомиопатии. Редкой причиной ДК выступают также повреждения сердца в результате использования некачественных гипогликемических средств (например, плохо очищенных препаратов инсулина).
Патогенез
В развитии диабетической кардиомиопатии принимают участие три патогенетических механизма – метаболический, ангиопатический и нейровегетативный. Наиболее значим первый вариант ‒ инсулиновая недостаточность приводит к энергетическому дефициту внутри кардиомиоцитов, которые компенсируют его процессами протеолиза и липолиза.
В результате внутри сердечной мышцы происходит накопление продуктов распада липидов и аминокислот, что влечет за собой увеличение выработки NO и других медиаторов воспаления. Кислотно-основное равновесие в тканях смещается к ацидозу, изменяя трансмембранный потенциал и концентрацию неорганических ионов. Это снижает автоматизм и приводит к нарушению проводимости в сердце. Одновременно в тканях увеличивается количество гликозилированных белков и протеогликанов, затрудняющих доставку кислорода к клеткам и усугубляющих недостаток энергии.
Ангиопатический механизм повреждения миокарда при диабете может развиваться как изолированно, так и в сочетании с метаболическими расстройствами. Резкие колебания уровня инсулина стимулируют рецепторы, активизирующие пролиферацию гладкомышечного слоя коронарных сосудов. Это приводит к их сужению и дополнительному снижению перфузии миокарда. Итогом данного процесса является микроангиопатия, осложняющаяся повреждением эндотелия и усугубляющая ишемические явления. Также происходит разрастание аномального коллагена в тканях сердечной мышцы, что изменяет ее плотность и эластичность.
Дистрофия нейровегетативной системы, затрагивающая сердце, возникает на конечных этапах развития ДК. Как правило, прямое поражение кардиомиоцитов и сосудов развивается раньше. В результате гипергликемии, а также диабетического гепатоза (при глубокой декомпенсации сахарного диабета) происходит повреждение вегетативной нервной системы. Ее волокна демиелинизируются, а центры могут повреждаться в результате недостатка глюкозы и кетоацидоза. На этом фоне возникает вагусная денервация сердца, проявляющаяся нарушением ритма его сокращений. Совокупность этих процессов приводит к ишемической болезни, увеличению объема миокарда и в конечном итоге ‒ к сердечной недостаточности.
Классификация
В практической кардиологии выделяют несколько разновидностей диабетической кардиомиопатии, классификация основана на этиологических и патогенетических особенностях заболевания. Несмотря на то, что в развитии патологии задействованы сразу несколько механизмов, обычно один из них выражен сильнее остальных. Знание ведущего сценария патогенеза позволяет специалисту скорректировать лечение для большей его эффективности у конкретного больного. В настоящее время известно три формы ДК:
- Первичная форма. При этом варианте основную роль в поражении миокарда играют метаболические расстройства, связанные с накоплением в тканях продуктов метаболизма жиров и гликозилированных протеинов. Является распространенным видом болезни, но зачастую характеризуется бессимптомным течением и случайно выявляется при обследовании пациента, страдающего сахарным диабетом.
- Вторичная форма. Может возникать изначально или в результате прогрессирования метаболических нарушений. При этом типе поражаются коронарные артериолы, ухудшается микроциркуляция, снижается перфузия, и появляется ишемия миокарда. Некоторые кардиологи относят к этому варианту и коронарный атеросклероз диабетической этиологии.
- Эмбриофетопатический тип. Редкая форма, диагностирующаяся у детей, матери которых страдали от сахарного диабета. Многими специалистами оспаривается отношение данной патологии к диабетической кардиомиопатии.
Симптомы диабетической кардиомиопатии
С момента начала поражения сердца до первых симптомов заболевания может пройти длительное время ‒ от нескольких месяцев до 4-6 лет. Чаще всего больные жалуются на боли в области сердца, напоминающие ишемические ‒ давящее ощущение в левой половине грудной клетки. Однако их выраженность намного слабее, нежели при стенокардии, также не характерна иррадиация в шею, зону лопатки, левую руку. Первоначально кардиалгия появляется после физической нагрузки или пропуска приема инсулина, но в дальнейшем может возникать и в спокойном состоянии. Важным диагностическим признаком является отсутствие реакции на прием нитратов ‒ нитроглицерин не устраняет болевые ощущения.
У части пациентов болевой синдром не развивается, но имеет место одышка, акроцианоз, головокружение ‒ они также возникают как на фоне нагрузок, так и без таковых. Длительность приступа составляет от нескольких минут до 1-3 часов, после чего (на начальных этапах заболевания) кардиальные симптомы ослабевают. При запущенных формах ДК больные указывают на практически постоянную боль в груди, слабость, головокружение и головные боли. Даже самые слабые нагрузки (подъем по лестнице, ускоренный шаг) вызывают сильную одышку, кашель и усиление неприятных ощущений.
Осложнения
При отсутствии лечения, продолжении нарушения пищевого режима, некорригируемой гипергликемии диабетическая кардиомиопатия приводит к нарастающей сердечной недостаточности застойного характера. В результате этого может развиваться кардиогенный отек легких и дистрофия печени. Данные явления значительно усугубляют течение сахарного диабета и угрожают жизни больного. Слабость миокарда также способствует нарушению микроциркуляции, особенно на дистальных участках конечностей, что в комплексе с микроангиопатией ведет к образованию трофических язв и гангрены. Хроническая ишемия миокарда значительно облегчает развитие инфаркта, мелко- и крупноочагового кардиосклероза.
Диагностика
Для успешного лечения диабетической кардиомиопатии важна ранняя диагностика, поскольку это значительно снижает риск осложнений и замедляет прогрессирование патологии. С этой целью больным сахарным диабетом следует регулярно проходить обследование у кардиолога даже при отсутствии субъективных симптомов. В клинической практике используют множество методик, позволяющих дифференцировать ДК от иных сердечно-сосудистых заболеваний и определить тип и стадию болезни для разработки эффективной схемы лечения. Наиболее часто при кардиомиопатии применяют следующие диагностические техники:
- Электрокардиография. Простой и эффективный метод мониторинга сердечной активности и выявления ранних изменений в сердечной мышце. У больных с ДК картина ЭКГ схожа с ишемической болезнью ‒ смещение сегмента ST, сглаживание комплекса QRS, деформация зубца Т. По мере прогрессирования патологии также возможно снижение вольтажа, изменение электрической оси сердца, аритмия.
- Эхокардиография. При ЭхоКГ выявляется утолщение стенок желудочков, увеличение общей массы сердца и изменение плотности миокарда. Одновременно обнаруживается снижение сократительной способности сердечной мышцы и объема выброса крови. При длительном течении патологии возможно увидеть признаки дилатационной кардиомиопатии или очагового кардиосклероза.
- Радиосцинтиграфия. Радионуклидное изучение поступления крови к тканям сердца производится при помощи РФП, содержащих таллий-201. Перфузионная сцинтиграфия миокарда позволяет выявить наиболее ранние признаки коронарной микроангиопатии (вторичной ДК) на основании снижения поступления препарата в миокард. Однако на ранних этапах первичной диабетической кардиомиопатии результаты теста могут быть неоднозначными.
При легких формах заболевания нередко назначают велоэргометрию для обнаружения изменений на ЭКГ в период физических нагрузок, что позволяет уточнить диагноз. Также больным проводится биохимический анализ крови, в рамках которого определяется уровень глюкозы, липопротеидов, сердечных и печеночных ферментов. Коронарография необходима при подозрении на атеросклероз сосудов сердца. Все эти методики позволяют отличить ДК от ишемической болезни и других состояний, прямо не связанных с сахарным диабетом.
Лечение диабетической кардиомиопатии
Терапия этого состояния многокомпонентная и неразрывно связана с лечением основного заболевания ‒ сахарного диабета. Адекватная диета, постоянный контроль уровня сахара в крови, устранение резких скачков уровня инсулина даже без приема сердечных препаратов способны значительно улучшить состояние больного. Но в ряде случаев ДК обнаруживается уже в довольно запущенном состоянии, требующем вмешательства врача-кардиолога. Для замедления прогрессирования и лечения кардиомиопатии при диабете используют следующие группы препаратов:
- Тиазолидиндионы. Эти гипогликемические препараты избирательно замедляют деление гладкомышечных клеток коронарных артериол, препятствуя уменьшению их просвета и ухудшению перфузии миокарда. Однако их допустимо использовать лишь при доказанном поражении микроциркуляторной сети сердца – в редких случаях они могут вызывать кардиопатическое воздействие, причины которого неясны.
- Препараты калия. При ДК следствием метаболических расстройств является нехватка ионов калия в кардиомиоцитах. Его дефицит также может быть обусловлен повышенным диурезом, что нередко наблюдается при диабете, нарушением диеты, приемом некоторых лекарств. Препараты калия пополняют количество микроэлемента в организме, нормализуя электролитный состав и мембранный потенциал клеток миокарда.
- Статины. У ряда больных наблюдается гиперлипидемия, которая повышает риск развития атеросклероза, осложняющего течение кардиомиопатии. Данные средства, например, аторвастатин, снижают уровень опасных ЛПНП, а также способствуют элиминации из тканей сердца продуктов расщепления жиров. В долгосрочной перспективе использование статинов увеличивает продолжительность жизни больных диабетом и резко уменьшает риск инфарктов и инсультов.
- Бета-адреноблокаторы. Их назначают при выраженных ишемических изменениях в миокарде или развитии тахиаритмии. Они снижают частоту сердечных сокращений и уменьшают потребность миокарда в кислороде, улучшая его метаболизм. Особенно актуально использование бета-блокаторов при дистрофии вегетативных нервов, которые в норме способствуют снижению частоты сердечных сокращений.
По показаниям могут применяться различные гипогликемические средства (особенно при диабете 2-го типа), ингибиторы АПФ, блокаторы кальциевых каналов, антиоксиданты. При наличии застойной сердечной недостаточности и развитии отеков назначают диуретические препараты с постоянным контролем ионного состава плазмы крови. В качестве поддерживающего лечения при сложных формах кардиомиопатии используют сердечные гликозиды.
Прогноз и профилактика
Прогностические перспективы диабетической кардиомиопатии тесно связаны с течением основного заболевания. При адекватной гипогликемической терапии, включающей как прием препаратов, так и образ жизни больного, скорость прогрессирования патологии существенно замедляется, а использование кардиопротективных средств помогает устранить кардиальные симптомы. В то же время, игнорирование болезни и пренебрежение к пищевому режиму на фоне сахарного диабета может привести к тяжелой сердечной недостаточности.
Профилактика ДК сводится к недопущению повышения уровня глюкозы и предотвращению развития декомпенсации диабета, регулярному наблюдению у эндокринолога. Особенно важно соблюдать эти правила беременным женщинам ‒ их дети могут получить внутриутробное поражение сердца.
Источник
Негативное воздействие сахарного диабета на сердечнососудистую систему довольно хорошо изучено. Диабетическая кардиомиопатия это состояние, при котором происходит функциональное и структурное ремоделирование миокарда.
Патологии сосудов и сердца это основная причина смертности и потери трудоспособности у 80% диабетиков. Кардиомиопатия имеет четкую связь с сахарным диабетом, в зависимости от его продолжительности.
Сахарный диабет не связан с возрастом, артериальной гипертензией и клапанной болезнью сердца.
Причины кардиомиопатии
 В условиях гипергликемии наблюдается нехватка поступления энергосубстратов, поэтому формируются нарушения в протекании процессов окисления и восстановления. Данные нарушения являются ключевой причиной диабетической кардиомиопатии.
В условиях гипергликемии наблюдается нехватка поступления энергосубстратов, поэтому формируются нарушения в протекании процессов окисления и восстановления. Данные нарушения являются ключевой причиной диабетической кардиомиопатии.
Если у человека есть диабетический гепатоз, то имеются нарушения в работе печени, что серьезно отягощает патологический процесс миокарда.
Диабетическая кардиомиопатия, чаще всего, формируется у инсулинозависимых людей с сахарным диабетом и частыми гетоацидозами.
Такому поражению сердца свойственны метаболические нарушения в:
- реакциях восстановления и окисления;
- синтезе белков;
- электролитном обмене;
- обеспечении клеток энергией;
- обмене микроэлементов;
- транспортировке кислорода в крови.
Диабетическая кардиомиопатия формируется на основе нескольких факторов, которые могут быть:
- структурными,
- функциональными.
В частности, провоцируется:
- нарушение диастолы и систолы,
- работа митохондрий,
- снижение сократимости кардиомиоцитов.
Может снижаться активность сигнальных молекул, которые отвечают за липидный и глюкозный метаболизм.
Кардиомиопатия после родов проявляется деформацией миокарда во время рождения ребенка. Опасным является постоянное использование монодиет и лишний вес.
Развитие диабетической кардиомиопатии
Уровень сахара
Мужчина
Женщина
Укажите Ваш сахар или выберите пол для получения рекомендаций
 Недуг, как правило, развивается медленно и постепенно.
Недуг, как правило, развивается медленно и постепенно.
Сердце не может обеспечивать расслабление и сокращение, его недостаточность увеличивается.
Происходят нарушения при деполяризации миоцитов, а также сбои в продукции NO, что также ухудшает состояние.
Диабетическая кардиомиопатия характеризуется, в основном, комбинированном нарушением обмена веществ с патологией сосудов.
Есть два вида патологии:
- первичную характеризуют расстройства обменных процессов миокарда. Накапливаются недоокисленные продукты распада клеток, аномальный коллаген, глюкуронаты, гликированный протеин. Это медленно ухудшает сокращение сердца и приводит к развитию недостаточности с систолической или диастолической дисфункцией,
- вторичная появляется из-за диабетической ангиопатии. При исследовании сосудов выявляют их склерозировние, истончение эпителия либо пролиферацию. Состояние постоянной нехватки кислорода ведет к функциональным нарушениям, которые прямо воздействуют на функцию миокарда к сокращению.
В настоящее время ученые доказали, что при развитии патологии провоцирующую роль играют такие факторы:
- Длительная гипергликемия. При ней сердце начинает страдать постепенно. Часто нужно много лет, чтобы недуг проявил себя. Большая часть больных видят проблему вследствие выраженной постоянной симптоматики.
- Нарушение процессов окисления и восстановления внутри миоцитов.
- Расстройства поставки кислорода вследствие изменения структуры гемоглобина.
Большое количество глюкозы в крои приводит к тому, что сердце испытывает дефицит питательных веществ. Начинается процесс альтернативного формирования АТФ с жирами и белками.
Синтезируются токсические обменные продукты, они отрицательно воздействуют на работу проводящих и мышечных клеток органа.
Симптоматика
 Сократительные возможности миокарда снижаются, поскольку теряется вес миокардиальных клеток.
Сократительные возможности миокарда снижаются, поскольку теряется вес миокардиальных клеток.
В данный период человек может жаловаться на болевые ощущения в области сердца, которые самостоятельно проходят с течением времени.
Спустя определенный отрезок времени у диабетиков начинается отечность и одышка. Это основные симптомы, которые говорят о сердечной недостаточности.
Серьезными последствиями сахарного диабета становятся:
- ретинопатия,
- нефроангиопатия.
Поскольку начальный этап диабетической кардиомиопатии проходит во многих случаях, бессимптомно, то происходит большой разрыв во времени между появлением первых аномальных сердечных явлений и до диагностических процедур.
У людей до 40 лет диабетическая кардиомиопатия могут обнаружить при ЭКГ в профилактических целях. Примерно половина случаев исследования показывает, что есть нарушения в работе сердца.
Существуют критерии определения диабетической кардиомиопатии:
· деформация зубцов R и Р,
- изменения в зубце Т из-за нагрузки,
- изменения интервалов Р-Q и Q-Т, комплекса QRS, сердечного ритма и проводимости.
Также может появиться выраженная аритмия, тахикардия либо брадикардия и другие нарушения.
Диагностика и лечение
 Кардиомиопатия при сахарном диабете подразумевает, что нужно выяснить особенности заболевания.
Кардиомиопатия при сахарном диабете подразумевает, что нужно выяснить особенности заболевания.
В этой связи используется перечень диагностических процедур.
Постоянные посильные физические нагрузки оказывают положительное воздействие на обмен веществ. Таким образом, снижается резистентность к инсулину, а также повышается толерантность к сахару. С помощью активного образа жизни можно успешно сжигать жирные свободные кислоты и утилизировать сахар в крови.
Для того, чтобы врач поставил правильный диагноз, необходимы такие виды диагностики:
- клиническая картина и жалобы,
- электрокардиография,
- глюкозурический и гликемический профиль,
- суточное наблюдение над ЭКГ и артериальным давлением,
- эхокардиография с функциональным пробами,
- изучение липидного спектра крови,
- допплерэхокардиография.
Основное лечение диабетической кардиомиопатии состоит из следующего:
- улучшать режимы инсулинотерапии, соблюдать принципы диетотерапии при сахарном диабете и придерживаться физических нагрузок для достижения стабильной гликемической ситуации,
- применение с кардиотрофной и метаболической целью АТФ, препаратов калия и L-карнитина,
- витамины В для нейротропного воздействия;
- препараты, которые улучшают нейромышечную проводимость.
Когда есть аритмия, следует использовать антиаритмические средства. Если есть признаки сердечной недостаточности, применяются:
- ИАПФ,
- диуретики,
- сердечные гликозиды.
Процесс терапии этой патологии до сих пор остается достаточно сложным, ведь нужно комплексно воздействовать на обменные процессы всего организма человека. Тем не менее, при правильном диагностировании ситуации, можно достичь удовлетворительных результатов и существенно улучшить качество жизни больного человека.
Если медикаментозная терапии неэффективна, то по строгим врачебным показаниям иногда могут использоваться хирургические методы.
В случае с самыми тяжелыми формами заболевания, единственной возможностью выжить является трансплантация сердца.
Профилактические меры
В профилактических целях нужно изменить свой образ жизни. Больному человека следует начать выполнять умеренные физические упражнения и следить за своим рационом питания.
Диабетику необходимо принять меры по устранению гипергликемии, а также ликвидировать:
- содержание жирных кислот,
- инсулинорезистентность.
В настоящее время ученые не обладают набором исчерпывающих знаний, поскольку не проведен нужный объем исследований по изменению состояния диабетической кардиомиопатии на начальных этапах.
Если есть склонность к сердечным сбоям, важно отказаться от спиртных напитков, прием которых увеличивает на сердце нагрузку. Нужно беречь орган, не допуская физических перегрузок и волнений.
Можно проконсультироваться с диетологом о разработке индивидуального рациона питания. Также важно скорректировать образ жизни и полностью отказаться от курения и употребления спиртных напитков. Следует начать занятие лфк при сахарном диабете например, спортивная ходьба или плавание.
Чтобы устранить негативные факторы, влияющие на сердце, может применяться народная медицина. Настои помогают снижать давление и убирать нарушения сердечного ритма.
Полезно пить настойку с калиной и медом около 30 дней. Напиток благоприятно действует на все системы организма. Применение народных профилактических мер должно согласовываться с врачом.
В видео в этой статье расскажет о симптомах, причинах и лечении кардиомиопатии.
Уровень сахара
Мужчина
Женщина
Укажите Ваш сахар или выберите пол для получения рекомендаций
Последние обсуждения:
Источник
