Манифестный сахарный диабет у детей

Манифестный сахарный диабет опасен для матери, и ребенка. Следует регулярно проверять уровень сахара крови в процессе беременности. Когда глюкоза начинает расти, важен особый подход. При диабете требуется постоянно контролировать внутриутробное состояние малыша, на родах обязательно присутствие неонатолога.

Манифестный диабет
Особенности заболевания
Манифестный диабет — метаболическое заболевание, характеризующееся повышенным сахаром крови – гипергликемией. Расстройство встречается у беременных, которых ранее не было проблем с толерантностью к глюкозе. Часто заболевание исчезает после родов, примерно 40% случаев переходит в диабет 2-го типа примерно через 10 лет. Часто случается, диабет повторяется при последующих беременностях.
Повышение уровня гормонов – пролактина, эстрогена, прогестерона, плацентарного лактогена, препятствующих нормальному функционированию инсулина – считается основной причиной патологии. Эти процессы необходимы для регулирования уровня глюкозы. Резкое повышение концентрации анти-инсулинового гормона – плацентарного лактогена – возникает на 24-28 неделе беременности.
Показатели
Диабет при беременности развивается на фоне ненормальной толерантности к глюкозе, при чрезмерно высоком сахаре крови, который впервые диагностирован из-за беременности.
Диагноз ставится на основании теста на глюкозу натощак, теста на нагрузку глюкозой — могут проводиться одновременно. Заболевание выявляется у 10 % беременных. В подавляющем большинстве случаев лечат правильно подобранной диетой. Если изменения питания недостаточно, понадобится принимать инсулин.

Показатели
Причины
Врачам не удается наверняка выяснить, почему у некоторых женщин развивается манифестный диабет. Есть факторы, увеличивающие риски проявления болезни:
- избыточный вес, ожирение;
- родившийся при предыдущей беременности ребенок, вес которого больше 4,5 кг;
- синдром поликистозных яичников;
- случаи диабета при беременности в семье.
Есть группа женщин, которые не имеют факторов риска развития манифестного диабета. Возникновение, своего рода предупреждающий сигнал женщине – указывает, что организм, имеет генетическую предрасположенность к углеводным нарушениям. В будущем высоки риски поражения организма диабетом 2 типа. Никто не может повлиять на генетику, но поддерживать здоровье, менять факторы окружающей среды, влияющие на организм, может каждый человек.
Важно знать! Единственный способ предотвратить диабет 2 типа или отсрочить – вести здоровый образ жизни, поддерживать нормальный вес тела, регулярно уделять внимание физической активности, правильно питаться.
Симптомы
Манифестная форма не провоцирует специфических симптомов, признаки заболевания совпадают с проявлениями, характерными для периода беременности. Почти каждая беременная чаще бывает в туалете, жалуется на переутомление, чувство голода, сильную жажду, сухость во рту. Прибавление в весе тоже характерно для периода вынашивания ребенка. Поэтому нужны тестирования на глюкозу, проводимые у женщин в положении.

Симптоматика
Когда проводить обследование?
Врачи назначают пациенткам обследование на диабет между 24 и 28 неделями. В случае повышенных рисков, тест проводится раньше. В группу риска входят женщины:
- с ожирением;
- возраст старше 35 лет;
- имеющие генетическую склонность;
- которые ранее родили ребенка с большой массой тела, у кого имел место диабет во время предыдущей беременности.
Исследуется кровь пациентки. Сначала выпивается сладкий напиток. Затем берется кровь не на голодный желудок. Снова напиток с 50 г глюкозы. Через час кровь снова собирают. Если сахар менее 140 единиц, результат считается нормальным. В случае повышенных значений – 140-180 единиц, дополнительно организуется тест на толерантность к глюкозе. Превышение нормы свидетельствует о недостаточной выработке инсулина для переработки дополнительного количества глюкозы в организме.
Тест на толерантность к глюкозе проводится натощак. Займет около 3 часов. Пациентке дают выпить раствор концентрированной глюкозы – 75 г, кровь берут через 2 часа после употребления. Если результат будет выше допустимой нормы, пациентку направляют к соответствующему специалисту.
Чаще всего заболевание выявляется во время рутинных анализов, проводимых для беременных:
- общий анализ мочи – следует проводить раз в месяц;
- тестирование уровня сахара крови в начале беременности – натощак;
- анализ крови на глюкозу – проводится между 24 и 28 неделями беременности;
- тест на сахар (тест на нагрузку глюкозой), выполняется натощак – кровь берут до употребления 75 г глюкозы, потом через два часа после приема раствора.

Правила и методы обследования
В чем опасность патологии
Повышенный сахар влияет на развитие плода. Это опасно в первые недели беременности, во время органогенеза – когда гипергликемия может вызвать серьезные пороки развития ребенка. Осложнения диабета связаны с избытком инсулина в крови матери и ребенка во втором, третьем триместрах беременности. Инсулин — анаболический гормон, способствует росту клеток, тканей.
Интересный факт! Одно из наиболее распространенных осложнений манифестного диабета — макросомия – избыточная масса тела новорожденного – более 4 кг.
Повышенное содержание глюкозы в крови у матери вызывает гипергликемию плода, увеличение секреции инсулина плода. Гипергликемия, гиперинсулинемия стимулируют липогенез, рост жировой ткани. Чрезмерная гиперплазия возникает в органах, тканях, метаболизм которых зависит от инсулина – печень, селезенка, сердце, жировая и мышечная ткань.
Осложнением диабета становится гипогликемия новорожденных, проявляется недостаточным уровнем сахара в крови ребенка, обычно состояние длится два дня после родов. Причина гипогликемии ребенка – прекращение поступления глюкозы из плаценты, по которой поджелудочная железа выделяет инсулин. После родов поджелудочная железа должна адаптироваться, переключиться на выделение меньшего количества гормона.
Риск для матери
Манифестный диабет – провоцирует развитие диабета 2 типа в течение 10-15 лет после родов. Женщины должны следить за весом, исключать простые углеводы, вести активный образ жизни. Имея такие риски, рекомендуется проверять сахар раз в год.

Риски для женщины
Возможные последствия
Правильно диагностированный, эффективно пролеченный диабет не должен нарушать течение беременности, развитие ребенка, прохождение родов. Проблемы возникают, когда женщина не знает о заболевании, когда лечение не приносит ожидаемых эффектов. Распространенные осложнения включают:
- Макросомия – избыточная масса тела ребенка, более 4,2 кг, часто требует родоразрешения посредством кесарева сечения.
- Преждевременные роды.
- Пороки развития ребенка – нарушения дыхательной системы (незрелость легких, мозга, сердца),
- Возникновение желтухи новорожденных,
- Внутриутробные смерти, выкидыши.
- Гипертония, преэклампсия.
Возможные последствия без лечения манифестного диабета серьезны, могут угрожать жизни матери, ребенка. Чтобы не опасаться заболевания, необходимо позаботиться о выявлении на ранней стадии, правильном лечении.
Лечение
Диабет у беременных требуется лечить. При обнаружении манифестной формы, обратиться в специализированную клинику. Эндокринолог, диетолог, акушер, неонатолог будут контролировать здоровье матери и будущего ребенка — гарантия безопасного течения беременности.
Обычно данная форма заболевания не требует лекарственной терапии. Неотъемлемый метод борьбы с диабетом – правильная диета, назначенная специалистом, курирующий беременную. В питании требуется избегать сладкого, белого хлеба, жирного мяса, сахара. Хорошо влияют на организм молочные продукты, постное мясо, хлеб из непросеянной муки.
Питание делится на небольшие порции, нужно кушать относительно часто, стараясь каждый день в одинаковое время. Если диета не работает, врач может назначить инсулин — манифестный диабет лечится, как диабет типа 1.
Обратите внимание! Женщина, проходящая лечение, должна контролировать сахар крови несколько раз в день. Простой тест, для него применяют специальный счетчик.

От каких продуктов отказаться
Жизнь после родов
Пациентки с манифестным диабетом должны контролировать уровень глюкозы посредством глюкометра весь перинатальный период. При отклонении показателей крови –высоких, низких – требуется консультация с медицинским персоналом. По причине увеличения рисков развития гипогликемии у новорожденного после родов, важно вовремя определить уровень глюкозы, степень нарушений.
Совет. После родов мать может отказаться от диабетической диеты. Но рекомендуется есть часто, небольшими порциями. Нужно увеличить питательную ценность рациона на 200-400 ккал.
Акушерка заранее тщательно обговаривает принципы питания кормящей мамы. Глюкоза в послеродовом периоде измеряется натощак.
После родов необходимо измерять уровень кетонов, глюкозы в моче тест-полосками. При выявлении гипогликемии нужна консультация эндокринолога. При использовании инсулина в период беременности, доза не больше 10 единиц за инъекцию, можно прекратить применение сразу после родов. Когда дозы превышают 10 единиц в инъекцию, следует уменьшить вдвое сразу после родов, затем уменьшать на 1-2 единицы ежедневно.
Примерно через 6 недель после родов рекомендуется провести тест на толерантность к глюкозе.
Профилактика
Физическая активность важна, как содержимое тарелки. Если гинеколог не видит противопоказаний для физических упражнений, можно заниматься спортом с интенсивностью, адаптированной к состоянию. Физическая активность в сочетании с диетой облегчает контроль уровня глюкозы крови. Уровень сахара должен контролироваться с помощью глюкометра.
Для большинства беременных женщин диеты, спорта — достаточно для поддержания адекватного уровня сахара в крови.

Профилактика
Заключение
Когда гормональные нарушения возникают во время беременности, это может привести к манифестному диабета. Данное состояние выявляется в 10% случаев. В большинстве своем заболевание самостоятельно проходит после родоразрешения. Не стоит халатно относиться к заболеванию, требуется постоянный контроль со стороны специалистов.
Источник
Здоровье малыша напрямую зависит от состояния его матери. Но встречаются случаи, когда у женщины при любом сроке гестации поднимается концентрация в крови сахара. Что такое манифестный сахарный диабет, как он возникает и чем может быть опасен для матери и будущего малыша, рассмотрим в статье.
Манифестный сахарный диабет: особенности
Когда женщина в первый раз посещает гинеколога для постановки на учет, ей назначается анализ на гликемию.
При обнаружении показателя в 5,1 ммоль/л, отмечается уже отклонение от нормы в сторону повышения. Это связано с тем, что нормы для беременных отличаются от таких же, но уже проводимых для обычных женщин.
Исследование проводится только строго натощак, допускается употребление чистой воды (без газа). Все остальные продукты и даже напитки – под запретом.
Чтобы подтвердить или же опровергнуть поставленный диагноз, проводится ОГТТ, т.е. глюкозотолератный тест. Но данное исследование не обязательное.
Гестационный диабет у беременных: показатели
Концентрация сахара в крови при беременности должна быть ниже 5,1 ммоль/л.
Рассмотрим другие критерии гестационного сахарного диабета.
Когда концентрация больше или равна данному показателю, но не превышает 7,0 ммоль/л, выставляется диагноз – гестационный диабет. Через 60 минут после проведения ОГТТ уровень меняется и становится – 10,0; спустя 120 минут – равен или же выше 8,5, но при этом он ниже 11,1.
При результате, указывающем, на сахар в 7,0 или выше, повторно (натощак) проводится забор венозной крови, а также спустя 2 часа после еды с установлением диагноза – гликемия.
Если показатель останется прежним, а спустя 120 минут повысится (11,1 и выше), в данном случае выставляется диагноз – манифестный СД.
Важно!!! Исследование проводится только венозной плазмы. При взятии крови из пальца полученные данные считаются неинформативными.
Гестационный диабет: причины
Рассмотрим, какие причины приводят к росту сахара в крови, в случае, когда до наступления беременности у женщины все показатели были в пределах нормы.
Гипергликемия, к сожалению, достаточно часто диагностируемая патология. Она сопровождает, согласно статистическим данным, примерно у 20% беременных. Связь тут прямая, в период гестации в тканях происходит понижение чувствительности к инсулину.
Если более подробно, это происходит следующим образом. Для клеток глюкоза является источником необходимой энергии. Но автономно из крови поступить в клетки она не способна. Именно для этого и нужен инсулин.
Благодаря данному гормону клетка как бы «узнает» глюкозу и принимает ее. Так клетка снабжается энергией, что приводит к снижению уровня сахара. Т.е. при помощи инсулина происходит нормализация уровня гликемии.
При инсулинорезистентности части клеток не удается «узнать» инсулин. Из-за этого происходит неполное наполнение их энергией, что, соответственно, приведет к повышению уровня сахара.
Гормоны являются причиной данного физиологического нарушения, за синтез отвечает плацента, которая является новым органом в организме женщины. Под их действием происходит рост инсулина, чтобы преодолеть инсулинорезистентность.
При поступлении глюкозы отмечается падение концентрации сахара. Для некоторых женщин, находящихся в положении, даже при условии того, что синтез инсулина высокий, нет нормализации состояния, уровень сахара остается повышенным.
Манифестной формой называется состояние, когда СД диагностируется впервые в период беременности. В данном случае к его развитию приводит физиологическая инсулинорезистентность. Это СД, возникающий и без беременности, т.е. СД 1 типа и 2 типа.
Опасность патологии
Если у будущей мамочки повышается уровень сахара, то растет и гликемия, а это соответственно провоцирует рост инсулина в крови у плода. Такие нарушения приводят к ухудшению течения беременности, а также может нанести вред здоровью малыша.
К возможным рискам относятся:
- Поздний токсикоз. Данное нарушение сопровождается высоким АД (выше 140/90 мм.рт.ст), наличием в моче белка, отечностью.
- Развитие у ребенка фетопатии (диабетической), пневмонии, поражений в ЦНС, ишемических нарушений в головном мозге.
- Повышение вероятности наступления преждевременной родовой деятельности.
- Многоводие.
- Плацентарная недостаточность.
- Появление инфекций, часто урогенитальных.
- Повышение частоты родоразрешения с помощью операции.
- Нарушения тромбоэмболического типа.
- Развитие плода крупного размера, что провоцирует родовые травмы.
- Формирование заболеваний у новорожденного (перинатального типа) и даже смерти.
Когда проводить обследование?
Посетить врача рекомендуется еще при планировании беременности, при наличии у женщины:
- лишнего веса;
- овариальных нарушений;
- отягощенного анамнеза, при невынашивании беременности;
- гестационной формы диабета, которая была диагностирована в предыдущих беременностях.
Если выставлен диагноз гестационный диабет, то эндокринолог подбирает эффективный подход к терапии. Для одной женщины достаточно будет нормализовать режим питания, для другой – медтерапия. Но в любом случае, основное направление терапии – соблюдение специального питания и контроль гликемии.
Поделиться ссылкой:
Реклама партнеров и статьи по теме
Источник
Беременность. Удивительный, замечательный и один из самых волнующих периодов жизни женщины, который сулит очень важные перемены — рождение ребенка. Конечно, все мамы хотят самого лучшего для своего малыша — в первую очередь, чтобы он был здоров. Залог здоровья малыша — это, в первую очередь, здоровье его мамы. Но, к сожалению, часто бывает так, что на этапе планирования беременности, или на ранних сроках беременности гинеколог говорит о необходимости посетить эндокринолога, так как выявлено повышение уровня сахара в крови.
При первом же визите к гинекологу у всех беременных исследуют гликемию (сахар крови — гр. glykys сладкий + haima кровь ) натощак. При этом, будущая мама может услышать: «У Вас сахар крови 5,1 ммоль/л, это выше нормы». Как же так? Вроде и показатель «невысокий». Но все дело в том, что целевые показатели гликемии у беременных и не беременных женщин отличаются.
Нормальный уровень сахара венозной плазмы крови у беременной натощак — строго ниже 5,1 ммоль/л. (следует отметить, что перед сдачей анализа можно пить ТОЛЬКО негазированную воду. Чай, кофе и др. — под запретом).
Если уровень сахара венозной плазмы крови ≥ 5,1 ммоль/л, но ниже 7,0 ммоль/л — ставят диагноз гестационный сахарный диабет. В некоторых случаях проводят оральный глюкозотолерантный тест (ОГТТ) для подтверждения диагноза, но это не является обязательным.
Критерии диагностики гестационного сахарного диабета и его причины
- Гестационный сахарный диабет — когда сахар крови натощак равен или более 5,1 ммоль/л и менее 7,0 ммоль/л, Через 1 час после ОГТТ (оральный глюкозотолерантный тест) равен или более 10,0 ммоль/л, Через 2 часа после ОГТТ равен или более 8,5 ммоль/л и менее 11,1 ммоль/л.
- Если уровень сахара в крови выше или равен 7,0 ммоль/л, проводят повторный забор крови из вены натощак и через 2 часа после еды с определением гликемии. Если сахар крови повторно будет 7,0 ммоль/л и выше, а через два часа после еды 11,1 ммоль/л и выше, ставится диагноз манифестный сахарный диабет.
Все исследования должны проводиться по венозной плазме крови. При оценке показателей сахара крови из пальца — данные не информативны!
Так почему же у здоровой женщины, у которой ранее сахар крови был всегда в норме, возникает его повышение?
На самом деле, повышение сахара крови (гипергликемия) во время беременности — в настоящее время частая ситуация. Согласно статистике, около 14-17 % всех беременностей протекает в условиях гипергликемии. Беременность — это состояние физиологической (связанной с физиологией организма, с его жизнедеятельностью) инсулинорезистентности (снижение чувствительности тканей к инсулину).
Разберем этот термин, чтобы было понятно. Глюкоза — это источник энергии для клеток нашего организма. Но из крови глюкоза самостоятельно в клетки попасть не может (исключение — клетки сосудов и головного мозга). И тут ей на помощь приходит инсулин. Без этого гормона клетка «не узнает» полезную и нужную ей глюкозу. Говоря простым языком, инсулин «открывает двери» клетки для прохождения в нее глюкозы. Клетка получает свою энергию, а уровень сахара в крови снижается. Таким образом, инсулин обеспечивает поддержание нормального уровня гликемии. Инсулинорезистентность — это состояние, при котором клетки частично «не узнают» инсулин. В итоге клетки недополучат свою энергию, а уровень сахара в крови будет расти.
«Виноваты» в физиологической инсулинорезистентности гормоны, которые вырабатывает новый орган беременной женщины — плацента. Ввиду такого действия гормонов на клетки, выработка инсулина в крови повышается для «преодоления» инсулинорезистентности. В норме этого оказывается достаточным, и когда глюкоза поступает в клетки — уровень сахара в крови снижается. Но у некоторых беременных женщин, несмотря на повышенный синтез инсулина, преодоления инсулинорезистентности не происходит, сахар в крови остается повышенным.
Манифестный сахарный диабет — это впервые выявленный сахарный диабет во время беременности, и его возникновение не связано с физиологической инсулинорезистеностью. Это тот же сахарный диабет, который возникает и вне беременности — сахарный диабет 2 или 1 типа.
При повышении уровня сахара крови у мамы повышается гликемия и уровень инсулина в крови у плода. В итоге это ухудшает течение беременности и вредит здоровью ребенка.
Чем опасен гестационный сахарный диабет
Гипергликемия во время беременности значительно повышает риск:
- Преэклампсии (форма позднего токсикоза — повышение артериального давления выше 140/90 мм.рт.ст, протеинурия (появление белка в моче), отеки).
- Преждевременных родов.
- Многоводия.
- Урогенитальных инфекций.
- Развития плацентарной недостаточности.
- Высокой частоты оперативного родоразрешения.
- Тромбоэмболических нарушений.
- Перинатальных заболеваний новорожденного, перинатальной смертности.
- Диабетической фетопатии новорожденного.
- Ишемических изменений головного мозга новорожденного.
- Поражения центральной нервной системы новорожденного.
- Пневмонии новорожденных.
- Макросомии плода (крупный плод) — основная причина родовых травм.
Кому нужно обследоваться на этапе планирования беременности:
- Женщинам, имеющим ожирение.
- Женщинам с нарушением овариальной функции, бесплодием.
- Женщинам с отягощенным акушерским анамнезом, невынашиваванием беременности.
- Женщинам, которые имели гестационный сахарный диабет в предыдущую беременность и вновь планирующих беременность.
Итак, диагноз гестационный сахарный диабет выставлен. Конечно, необходим индивидуальный подход к лечению любого заболевания, тут исключений нет. Индивидуальную схему лечения может подобрать только эндокринолог или гинеколог—эндокринолог на приеме. Одной пациентке эндокринолог назначит только специальную диету на весь период вынашивания, другой понадобится дополнительно медикаментозная терапия. Но основа одна для всех. Это специальное рациональное питание и правильный самоконтроль гликемии.
Как правильно проводить самоконтроль гликемии
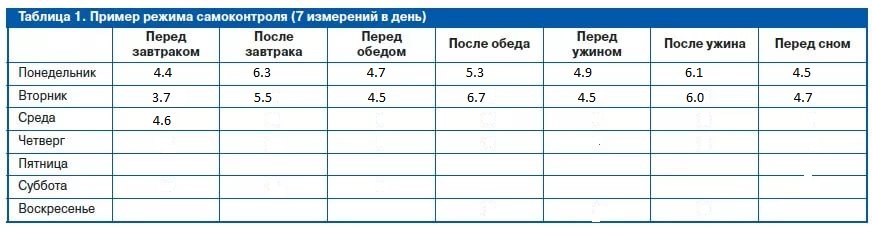
Самоконтроль гликемии осуществляется самостоятельно при помощи глюкометра. В аптеке есть возможность приобрести глюкометр как самый простой, так и более сложный, который сохраняет значения измерений, может построить гликемическую кривую.
Но какой бы ни был глюкометр, лучше всего начать вести дневник самоконтроля гликемии и дневник питания. Это обычная тетрадь, в которой на одной странице записывают все замеры сахара крови с указанием дат и времени измерения (перед едой, через час после еды, перед сном).
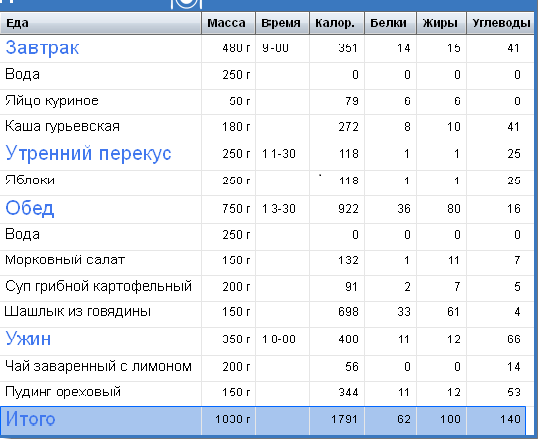
На другой странице пишут дневной рацион питания с указанием времени употребления пищи (завтрак обед, ужин или перекус) и количества продукта (обязательно) + калорийность, содержания белков, жиров и углеводов (желательно).
При гестационном сахарном диабете на этапе подбора и оценки адекватности лечения измерение гликемии должно быть от 4 до 7 раз в день. Это показатели натощак перед завтраком, перед обедом, перед ужином и на ночь (обязательно) + через 1-1.5 часа после завтрака, после обеда (дополнительно).
Каковы цели лечения гестационного диабета
- Гликемия натощак — строго менее 5,1 ммоль/л
- Гликемия через 1-1.5 часа после еды — менее 7 ммоль/л.
Особенности диеты при гестационном сахарном диабете:
- Недопустимо голодание, большие перерывы между приемами пищи.
- Последний прием пищи — за час до сна (перекус) — это белок (мясо, рыба, яйцо, творог)+сложные углеводы (не разваренные крупы, макароны, черный, цельнозерновой хлеб, овощи, бобовые). Если есть ожирение — последний перекус перед сном — белок + овощи.
- Свести к минимуму или отказаться полностью от сладостей (мед, сахар, сладкая выпечка, мороженое, шоколад, варенье), сладких напитков (соки, морсы, газировка), разваренных круп/макарон, картофельного пюре, белого хлеба, белого риса.
- Кратность приема пищи — не менее 6 раз в день! (3 основных + 3 перекуса)
- Нельзя допускать углеводного голодания, углеводы нужно есть обязательно, но правильные! Это не разваренные крупы, макароны, картофель, черный и цельнозерновой хлеб, овощи, бобовые, жидкие несладкие молочные и кисломолочные продукты. Рекомендовано употреблять углеводы в небольшом количестве каждые 3-4 часа.
- Обязательны физические нагрузки — прогулка утром и вечером по 30 минут.
- Увеличить потребление клетчатки — это овощи (кроме картофеля, авокадо). При ожирении клетчатку включать в каждый основной прием пищи.
- Низкокалорийные диеты недопустимы. За сутки употреблять не менее 1600 ккал. (с учетом фактической массы тела эндокринолог подберет индивидуальную норму).
- Жиры при нормальной массе тела должны составлять около 45% суточного рациона, при ожирении — 25-30%.
- Обязательна белковая пища — не менее 70 гр белка за сутки.
- Фрукты употреблять с низким гликемическим индексом в небольших количествах (не рекомендованы виноград, вишня, черешня, арбуз, дыня, инжир, хурма, бананы). Лучше сочетать с белковой пищей (например, с творогом, творожная запеканка с фруктами).
- Сухофрукты — не более 20 грамм сухофруктов за 1 прием в основные приемы пищи. Если это перекус — сочетать с белком (например, с творогом). Не чаще 2 раз в сутки.
- Шоколад — только горький, не более 3 долек (15 грамм) за 1 прием, не чаще 2 раз в сутки. В основной прием пищи или в сочетании с белком (например, с творогом).

Рекомендовано соблюдать «правило тарелки». Это правило заключается в том, что в каждый основной прием пищи необходимо употреблять продукты, богатые клетчаткой (овощи), белки, жиры и углеводы. При этом, большую часть тарелки (1/2) должны занимать овощи.
Рекомендации являются обобщенными. Если при употреблении того или иного продукта сахар крови становится выше целевых значений, рекомендовано ограничить его потребление или уменьшить количество продукта. Все вопросы по составлению индивидуальной схемы питания необходимо решать на приеме у эндокринолога.
Назначив диетотерапию, эндокринолог рекомендует контроль гликемии в течение двух недель. Если 2 и более показателей в течение недели выбиваются из целевых, необходимо повторное обращение к эндокринологу для интенсификации лечения.
Необходимо знать, во время беременности запрещен прием таблетированных сахароснижающих препаратов, поскольку их безопасность во время беременности не доказана.
Если при соблюдении диеты не удается достигнуть целевых показателей гликемии, врач назначает инсулин. Пугаться этого не следует. Никакого вреда ни маме, ни плоду инсулин совершенно не наносит. Существующие в народе мифы об инсулине — не более чем мифы. После родоразрешения в 99% случаев инсулин отменяется. Не стоит забывать, что главное в лечении гестационного сахарного диабета — это достижение стабильных целевых показателей гликемии.
Гестационный сахарный диабет: послеродовой период и лактация
Как отмечалось ранее, чаще всего после родов сахара крови приходят в норму. Но иногда бывают исключения. В первые трое суток после родов необходимо обследование, которое проводят с целью выявления возможного сохранения нарушенного углеводного обмена — проводят контроль гликемии натощак.
Лактация, грудное вскармливание является профилактикой сахарного диабета для женщин, перенесших гестационный сахарный диабет. Если у женщины сохраняется повышение гликемии, а на фоне диетотерапии сахара крови не приходят в норму, эндокринолог назначает инсулинотерапию на весь период грудного вскармливания. Прием таблетированных сахароснижающих препаратов во время лактации запрещен.
Подведем итоги
- Гестационный сахарный диабет характеризуется систематическим повышением гликемии при отсутствии лечения.
- Даже самое малое повышение гликемии у беременной женщины в итоге приводит к неблагоприятным последствиям.
- При повышении сахара в крови у мамы повышается гликемия и уровень инсулина в крови у малыша, что в итоге приводит к серьезным осложнениям, описанным выше.
- Во время беременности лучше лишний раз прийти к эндокринологу, если беспокоит тот, или иной вопрос, чем не прийти.
- Основы лечения гестационного сахарного диабета: правильный самоконтроль+ диетотерапия+ медикаментозная терапия(если назначил эндокринолог). Цели — стабильно целевые показатели гликемии.
Дорогие мамы, берегите себя. Относитесь серьезно к своему здоровью и здоровью вашего ребеночка. Легкой вам беременности и здоровых малышей!
Врач-эндокринолог Акмаева Галина Александровна
Источник
