Артериальная гипертензия при сахарном диабете презентация


Артериальная гипертензия и сахарный диабет. Современное состояние проблемы Академик РАМН А. И. Мартынов

Новые возможности органопротекции у пациентов с артериальной гипертензией и сахарным диабетом

Современный гипотензивный препарат должен снижать АД, не ухудшая липидного профиля, не усугубляя инсулинорезистентности эндотелиальной диструкции, нарушенной микроциркуляции, иметь свойства органопротекции

МИКРОАЛЬБУМИНУРИЯ – выделение альбумина 20 -200 мг/мин ПРОТЕИНУРИЯ – выделение альбумина более 200 мг/мин

Сходство артериальной гипертензии и сахарного диабета • Высокая частота сочетания АГ и СД • Боль инсулинорезистентности и симпатической нервной системы • Прогрессирующее поражение одних и тех же органов-мишеней и сосудов • Высокий риск сердечно-сосудистых осложнений • Необходимость постоянного соблюдения диеты и физической активности • Пожизненное лечение

Основные функции микроциркуляторного русла • Оптимизация обмена кислорода и питательных веществ в тканях в зависимости от их потребностей • Предупреждение чрезмерных колебаний гидростатического давления на уровне капилляров • Формирование ОПСС

Влияние гипотензивных препаратов на микроциркуляцию у больных АГ и СД • Диуретики — • Бета-блокаторы — • Антагонисты кальция + • и. АПФ + • Низкодозовые комбинации и бета-блокаторы +- — • Низкодозовая комбинация (периндоприла и индапамида (нолипрел) +

Типы нарушений микроциркуляции при АГ и СД • Нарушение регуляции вазомоторного тонуса (усиление вазоконстрикции или ослабление вазодилятации) • Изменение структуры прекапиллярных резистивных сосудов с увеличением соотношения толщины стенки/просвет • Рарефикация (разрежение) микрососудов

Клинические признаки СД 1 типа • Возникает в молодом возрасте (редко диагностируется у лиц старше 40 лет) • Низкая концентрация инсулина в плазме крови • Внезапное начало заболевания с характерными клиническими проявлениями в виде полиурии, чувства жажды и полидипсии, похудения • Высокий риск метаболических нарушений, включая нетоацидоз с последующим развитием диабетической коры

Микро___регуляторное русло • Артериолы, капиляры и венулы менее 150 мм • Мышечносодержащие сосуды более 150 мм

Поражение органов-мишеней • Гипертрофия левого желудочка • Сердечная недостаточность • Стенокардия • Инфаркт миокарда • Мозговой инсульт • Деменция • Заболевание периферических сосудов • Кровоизлияние или экссудаты на глазном дне • Поражение почек

Факторы риска сердечно-сосудистых осложнений у больных СД • Гиперлипидемия • Артериальная гипертензия • Ожирение • Курение • Возраст • Мужской пол

Артериальная гипертензия в сочетании с сахарным диабетом • Изменение характера питания, образа жизни: ограничение каллоража потребления поварной соли до 5 г в сутки, алкоголя, увеличение потребления фруктов и овощей, а также физической активности, уменьшение окружности талии, отказ от курения • Контроль содержания глюкозы в плазме (концентрация гликированного гемоглобина не должна превышать 7%) • Гипотензиваня терапия: и. АПФ, антагонисты рецепторов ангиотензина II, индапамид, бета-блокаторы (метопромол, бисопролол, антагонисты кальция (нитрендилин, велодилин), препараты центрального действия (рилменидин, моксонидин), комбинация препаратов (нолипрел). • Коррекция гиперлипидемии (статины), не старше 70 лет

• Инсулин стимулирует реаб____ натр ____ активирует СНС, способствует пролиферации гладкомышечных клеток сосудов, повышает внутриклеточную концентрацию кальция, что способствует спазму сосудов, обусловливает недостаточную продукцию NO и уменьшает эндотелий-зависимую релаксацию сосудов, повышает чувствительность к ангиотензину II и норадреналину, увеличивает секрецию амилина, который стимулирует продукцию ренина и, как следствие, ангиотензина II.

Артериальная гипертензия у больных сахарным диабетом встречается в ДВА раза чаще, чем у больных, не имеющих этого заболевания

Диагноз сахарного диабета ставится При глюкозе плазмы При ПТТГ (75 г глюкозы) натощак > 7. 0 ммоль/л + через 2 часа уровень клинические симптомы глюкозы > 11, 1 ммоль/л гипергликемии При глюкозе > 7. 0 ммоль/л (дважды в разных лабораториях) _____бридные состояния • Глюкоза

Сахарный диабет встречается у одного и пяти человек, проживающих в странах Запада. В ближайшие 10 -20 лет заболеваемость сахарным диабетом возрастет вдвое. Сахарные диабет 2 типа составляет 85 -90% всех случаев заболевания

UKPDS (UR Prospective Diabetes Study) Оценивали степень улучшения прогноза больных сахарным диабетом 2 типа на фоне интенсивной гипогликемической терапии. Под наблюдением было: 10 353 человек. Длительность наблюдения: 8 -10 лет. Выводы: 1. Тщательный контроль содержания глюкозы в плазме крови достоверно улучшает прогноз 2. Гипотензивная терапия в профилактике микро- и макрососудистых осложнений эффективнее тщательного контролирования уровня глюкозы.

Этапность назначения гипотензивных препаратов у больных СД 1 ВАРИАНТ — и. АПФ или антагонисты рецепторов АII — индапамид SR + (арифон ретард) — антагонист кальция или бета-блокатор 2 ВАРИАНТ — Нолипрел — антагонист кальция или бета-блокатор или моксомидин 3 ВАРИАНТ — моксомидин — и. АПФ или антагонист рецепторов АII — индапамид SR (арифон ретард)

Клинические признаки сахарного диабета 2 типа • Более старший возраст начала заболевания: после 45 лет • Нормальная или повышенная концентрация инсулина в плазме крови (при этом, учитывая высокий уровень глюкозы, она непропорционально низкая) • Постепенное и незаметное развитие симптомов: заболевание может оставаться не диагностированным в течением многих лет • Избыточная масса тела (например, индекс массы тела > 25 кг/м 2) • Заболевания, обусловленные макрососудистыми изменениями: ишемическая болезнь сердца (ИБС), инсульт головного мозга, перемежающаяся хромота и др.

Рекомендации VI Национального объединенного комитета (US Joint National Committee, JNC VI, 1997) Определение: • нормальное систолическое и диастолическое артериальное давление — 140 мм рт. ст. и/или диастолическое АД >90 мм рт. ст. • Классификация артериальной гипертензии по уровню АД: – 1 степень: «мягкая» , 140 -159/90 -99 мм рт. ст. – 2 степень: «умеренная» , 160 -179/100 -109 мм рт. ст. – 3 степень: «тяжелая» , 180/110 мм рт. ст.

Рекомендации VI Национального объединенного комитета (US Joint National Committee, JNC VI, 1997) Лечение (согласно рекомендациям JNC VI, медикаментозная терапия показан при: • Систолическом АД > 160 мм рт. ст. и/или диастолическом АД > 100 мм рт. ст. • Систолическое АД 140 -159 мм рт. ст. и/или диастолическом АД 90 -99 мм рт. ст. через 12 месяцев после изменения образа жизни (через 6 месяцев при нарушении функции почек) • Систолическом АД 130 -139 мм рт. ст. и/или диастолическом АД 85 -89 мм рт. ст. у больных с указаниями в анамнезе на сердечно-сосудистые заболевания, поражения органов-мишеней, сахарный диабет или почечную недостаточность.

Рекомендации VI Национального объединенного комитета (US Joint National Committee, JNC VI, 1997) Целевые уровни АД: • Согласно рекомендациям JNC VI, уровень АД должен быть

Классфикация степени риска согласно рекомендациям WHO/ISH

Рекомендации Всемирной Организации Здравоохранения – Международного общества по изучению артериальной гипертензии (WHO/ISH) • • Согласно рекомендациям WHO/ISH, медикаментозная терапия показана: Больным из групп высокого и очень высокого риска: медикаментозное лечение должно быть начато немедленно. Больным из групп среднего риска: после изменения образа жизни (минимум в течение 3 месяцев). Больным из группы низкого риска: после изменения образа жизни (минимум 6 месяцев). В рекомендациях специального оговорено, что больным сахарным диабетом и/или почечной недостаточностью, имеющих АД в пределах 130 -139/85 -89 мм рт. ст. , также показана медикаментозная терапия.

Рекомендации BHS по медикаментозной терапии артериальной гипертензии у больных СД • • • Сахарный диабет 1 типа: Показания для начала медикаментозной терапии: АД >140/90 мм рт. ст. Целевой уровень АД: 140/80 мм рт. ст. или ниже при наличии протеинурии На фоне снижения уровня АД и терапии и. АПФ замедляется прогрессирование поражение почек Сахарный диабет 2 типа Показания для начала медикаментозной терапии: АД >140/90 мм рт. ст. Целевой уровень АД: 140/80 мм рт. ст. или ниже при наличии протеинурии Оптимальные препараты первого ряда не установлены, используют и. АПФ, бета-адреноблокаторы, дигидропиридиновые антагонисты кальция, альфаадреноблокаторы и тиазидные диуретики в низких дозах
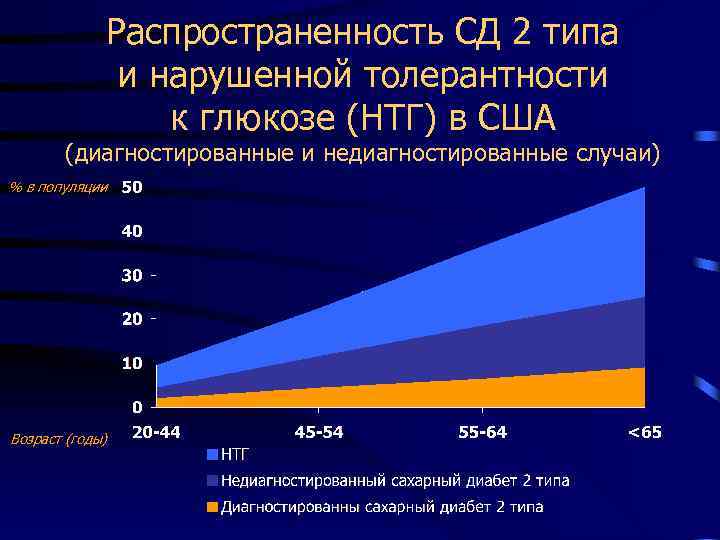
Распространенность СД 2 типа и нарушенной толерантности к глюкозе (НТГ) в США (диагностированные и недиагностированные случаи) % в популяции Возраст (годы)
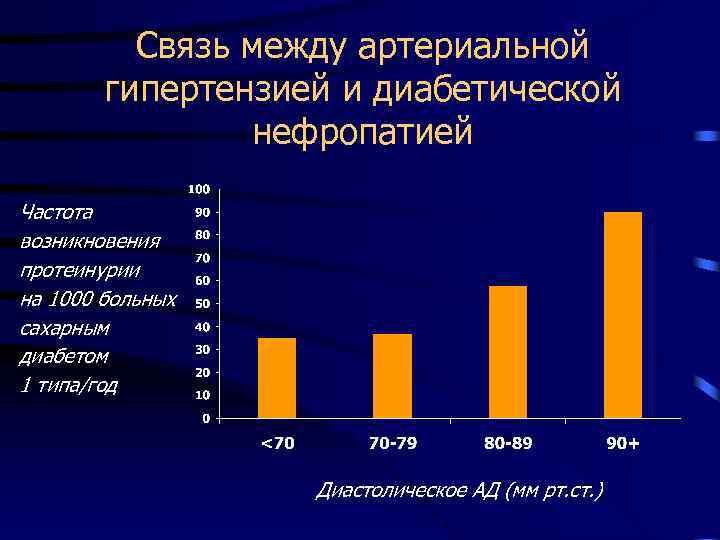
Связь между артериальной гипертензией и диабетической нефропатией Частота возникновения протеинурии на 1000 больных сахарным диабетом 1 типа/год Диастолическое АД (мм рт. ст. )
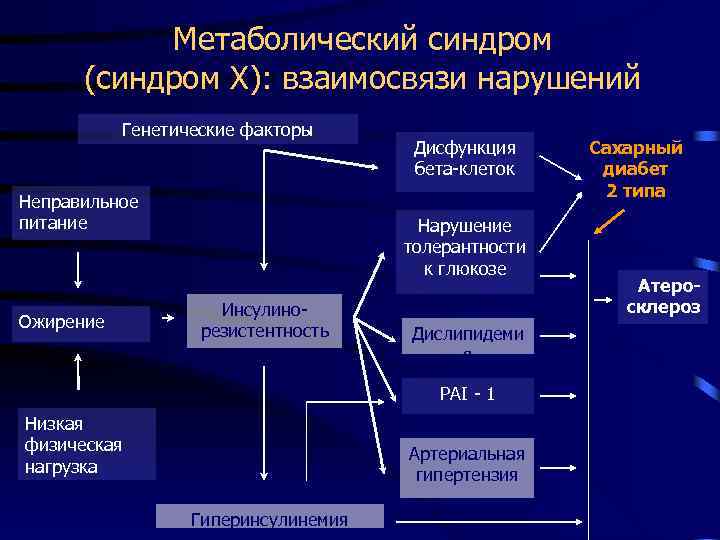
Метаболический синдром (синдром Х): взаимосвязи нарушений Генетические факторы Неправильное питание Ожирение Дисфункция бета-клеток Нарушение толерантности к глюкозе Инсулинорезистентность Дислипидеми я PAI — 1 Низкая физическая нагрузка Артериальная гипертензия Гиперинсулинемия Сахарный диабет 2 типа Атеросклероз

Крупномасштабные перспективные клинические исс-ния: основные цели Исс-ние Дата SHEP 1991 Цель Контроль уровня АД у пожилых больных с изолированной АГ Syst-Eur 1997 Контроль уровня АД у пожилых с изолированной АГ HOT 1998 Контроль АД, в том числе у больных СД NORDIL 2000 Контроль АД, у больных АГ INSIGHT 1998, 2000 Контроль АД, в том числе у больных СД STOP Hypertension-2 2000 Контроль АД у больных СД пожилого возраста HOPE 2000 Применение и. АПФ при лечении больных пожилого возраста, имеющих несколько факторов риска ССЗ, включая СД FACET 1998 Контроль АД у больных СД 2 типа и АГ UKPDS 38, 39 1998 Контроль АД у больных с осложнениями СД 2 типа UKPDS 33, 34, 35 1998, 2000 Контроль уровня глюкозы плазмы у больных СД 2 типа ABCD 2000 Контроль АД у больных с осложнениями СД 2 типа DCCT 1993, 1995 Контроль глюкозы плазмы у больных СД 1 типа, осложненным диабетической нефропатией Клинические исследования Снижение уровня холестерина сыворотки крови эффективности при гиперхолестеринемии, в том числе у больных СД гиполипидемических средств
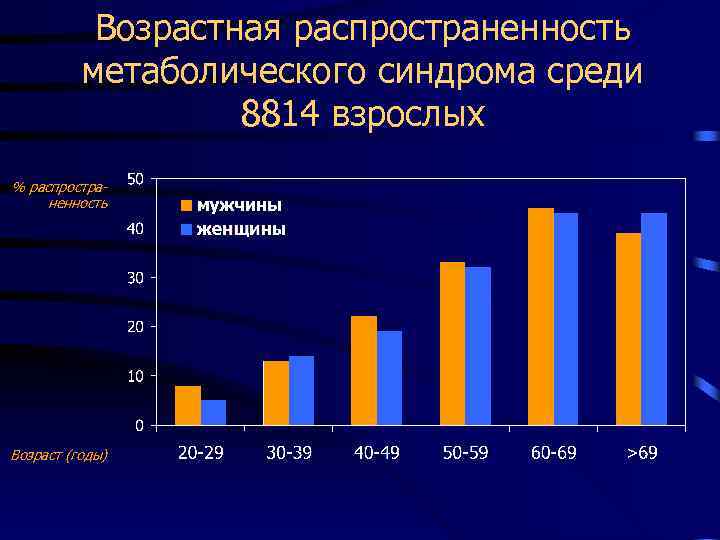
Возрастная распространенность метаболического синдрома среди 8814 взрослых % распространенность Возраст (годы)
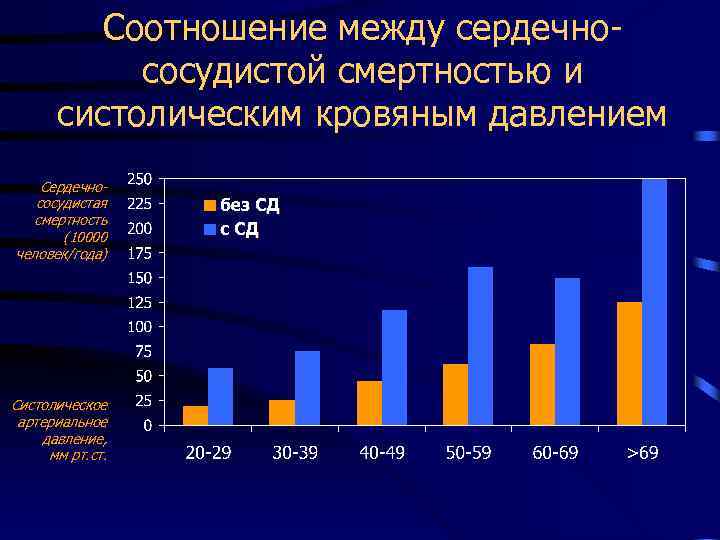
Соотношение между сердечнососудистой смертностью и систолическим кровяным давлением Сердечнососудистая смертность (10000 человек/года) Систолическое артериальное давление, мм рт. ст.
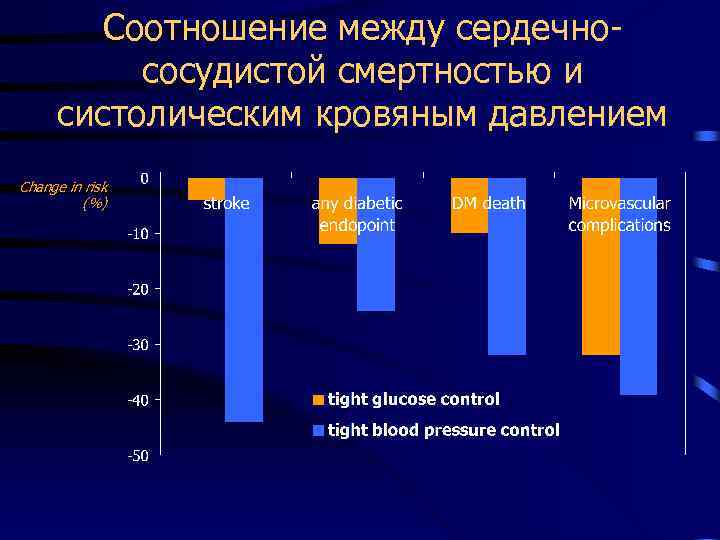
Соотношение между сердечнососудистой смертностью и систолическим кровяным давлением Change in risk (%)
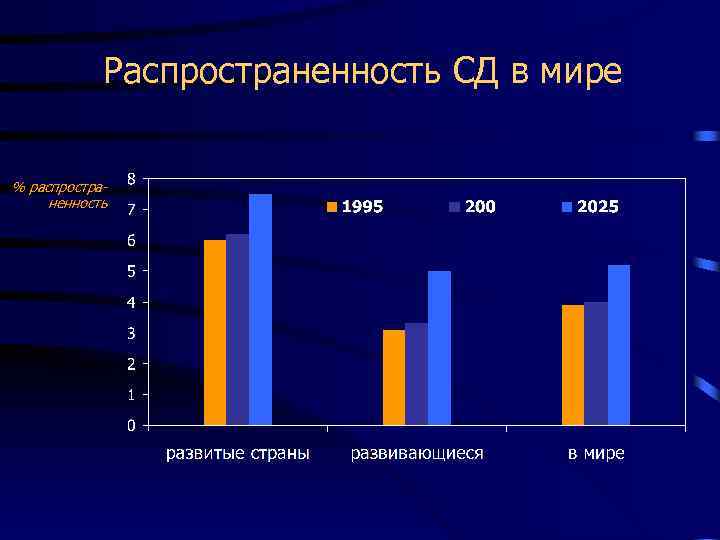
Распространенность СД в мире % распространенность
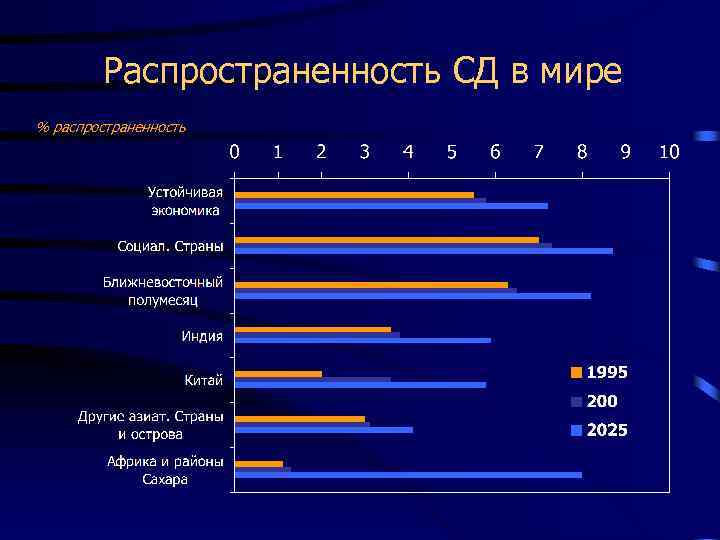
Распространенность СД в мире % распространенность
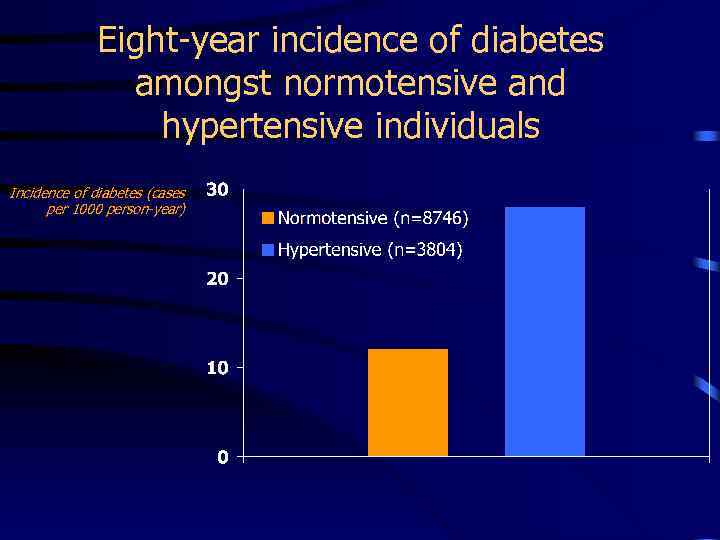
Eight-year incidence of diabetes amongst normotensive and hypertensive individuals Incidence of diabetes (cases per 1000 person-year)
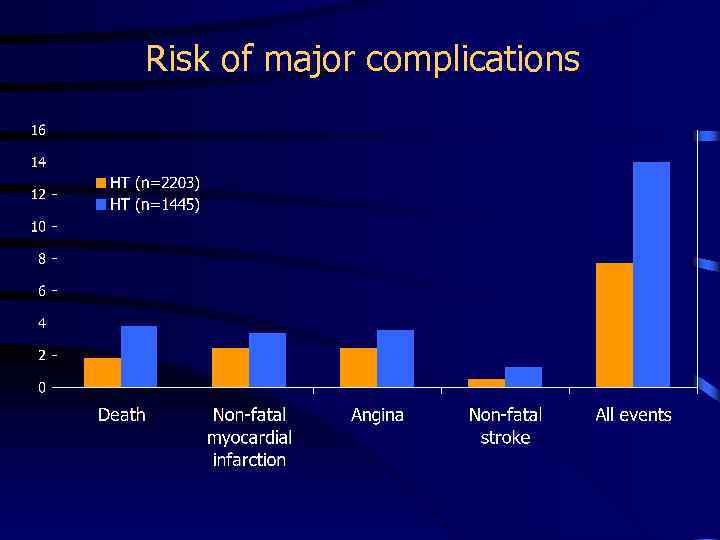
Risk of major complications
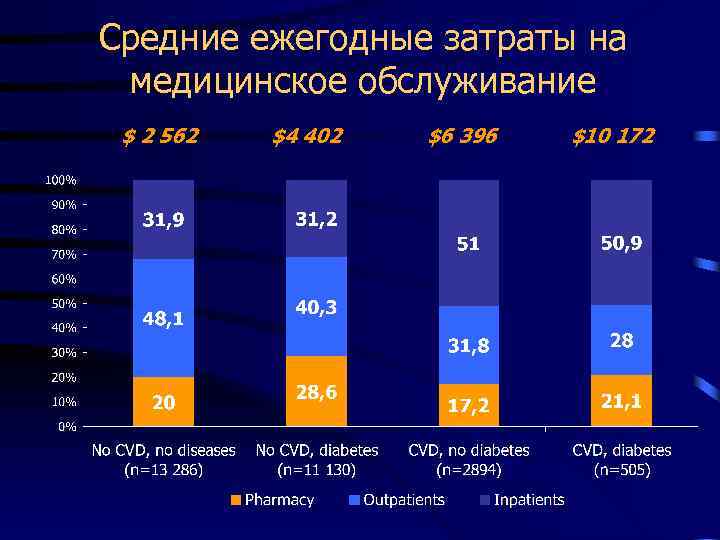
Cредние ежегодные затраты на медицинское обслуживание $ 2 562 $4 402 $6 396 $10 172
Источник
1
НЕФРОГЕННАЯ АРТЕРИАЛЬНАЯ ГИПЕРТЕНЗИЯ НЕФРОГЕННАЯ АРТЕРИАЛЬНАЯ ГИПЕРТЕНЗИЯ Ассистент курса урологии УО «ВГМУ» Бондаренко Владимир Михайлович
2
Нефрогенной, или вторичной (симптоматической), артериальной гипертензией называется повышение артериального давления, обусловленное заболеваниями сосудов почек и/или их паренхимы. В отличие от гипертонической болезни нефрогенная артериальная гипертензия является следствием какого-либо первичного почечного заболевания. Она имеет место у % больных, страдающих различными видами артериальной гипертензии. Различают две ее формы: вазоренальную и паренхиматозную.
3
Этиология и патогенез
4
Причинами вазоренальной формы гипертензии являются различные заболевания почечных артерий. Наиболее часто ее вызывают: атеросклеротическое сужение почечной артерии (60-68 %) и фибромускуляр-ная дисплазия (20-30 %) — гипертрофия мышечного слоя с пролиферацией фиброзной ткани стенки почечной артерии. В первом случае она чаще развивается у мужчин после 50 лет, а во втором — у молодых женщин. Другими причинами вазоренальной гипертензии могут быть аневризмы почечной артерии, артериовенозные фистулы, коарктация аорты, внешняя компрессия почечной артерии, натяжение и ротация почечной артерии при нефроптозе.
5
В основе патогенеза вазоренальной гипертензии лежит почечная ишемия, обусловленная снижением притока крови через суженную артерию или ее основные ветви. В ответ на ишемию стимулируется выработка ренина в клетках юкстагломерулярного аппарата почки. Ренин способствует трансформации вырабатываемого в печени ангиотензиногена в ангиотензин I, переходящий под действием ангиотензинпревращающего фермента в мощный прессорный пептид — ангиотензин II. Последний вызывает системный и локальный почечный спазм артериол, усиление реабсорбции натрия почками и секреции аль-достерона надпочечниками. В результате возникает задержка жидкости в организме, а также повышение общего почечного и периферического сосудистого сопротивления. Однако не всегда почечная ишемия запускает ренин-ангиотен-зин-альдостероновую систему с последующим возникновением вазоренальной гипертензии. Определяющим фактором ее развития служит снижение кровенаполнения органа на %.
6
Паренхиматозная форма артериальной гипертензии чаще всего развивается в результате хронического пиелонефрита, который приводит к рубцеванию интерстициальной ткани, структурно- функциональных элементов почки и их недостаточному кровоснабжению. К причинам ее развития относят также диффузные заболевания почечной ткани: гломерулонефрит, системные васку- литы, диабетическую нефропатию и др. При одностороннем хроническом пиелонефрите артериальная гипертензия наблюдается в %, а при двухстороннем — в 45 % случаев.
7
Механизм развития паренхиматозной гипертензии обусловлен: 1) снижением количества функционирующих нефронов в результате поражения почек первичным патологическим процессом и развивающейся при этом гиперволемии за счет увеличения реабсорбции натрия и воды; 2) ишемией, вызванной выраженным рубцовым процессом в почечной ткани, склерозом сосудов и нарушением кровоснабжения органа, которые в свою очередь приводят к активации прессорных гормональных систем.
8
Симптоматика и клиническое течение
9
Основное проявление заболевания — высокие цифры артериального давления с характерными для него головными болями, потливостью, слабостью, тремором. Помимо этого пациенты жалуются на боли в поясничной области, а некоторые больные — на жажду и полиурию. Артериальная нефрогенная гипертензия характеризуется внезапным развитием, высокими цифрами диастолического давления и резистентностью к гипотензивной терапии. Ее особенность — редкие случаи гипертонических кризов. По клиническим проявлениям паренхиматозная артериальная гипертензия практически не отличается от ее вазоренальной формы. Однако она возникает на фоне первичного почечного заболевания, клиническая картина которого предшествует развитию гипертензии. Артериальное давление снижается, если терапия вызвавшего его заболевания почечной ткани эффективна.
10
Диагностика и дифференциальная диагностика
11
В анамнезе отмечают отсутствие наследственного фактора, неэффективность гипотензивной терапии, а также имеющееся первичное заболевание почек или их сосудов. При общеклиническом обследовании обращают внимание на высокие цифры диастолического давления. Давление измеряют в различных положениях больного (лежа, стоя), после физической нагрузки, на верхних и нижних конечностях. Разновидностью вазоренальной гипертензии является ортостатическая гипертензия. В отличие от вазоренальной гипертонии на фоне фибромускулярного стеноза почечной артерии, проявляющейся нередко злокачественным течением, стойким, высоким и практически не поддающимся консервативной терапии повышением диастолического давления, ортостатическая гипертензия связана с положением пациента и физической нагрузкой. Вазоренальная гипертензия при аортоартериите и коарктации аорты проявляется асимметрий пульса и артериального давления на верхних и нижних конечностях. Аускультация при стенозе почечной артерии позволяет выявить систолический или диастолический шум в эпигастральной области. При обследовании глазного дна обнаруживается ангиоспастическая ретинопатия.
12
В анализах крови может определяться повышенный уровень эритроцитов и гемоглобина вследствие избыточной продукции эритропоэтина. В моче у пациентов с паренхиматозной формой артериальной гипертензии могут присутствовать лейкоциты и бактерии, свидетельствующие о хроническом пиелонефрите. Сонография с доплеровским сканированием сосудов, КТ с контрастированием и МРТ позволяют оценить размеры почки, толщину ее паренхимы, состояние чашечно-лоханочной системы и почечных сосудов.
13
КТ с контрастированием. Фибромаскулярная дисплазия почечной артерии (стрелка)
14
Экскреторная урография дает представление об анатомо-функци-ональном состоянии почек, и ее целесообразно выполнять в процессе аортографии. Последняя позволяет дифференцировать вазоренальную и паренхиматозную формы нефроген- ной гипертензии, а также произвести эндоваскулярное лечение стеноза почечной артерии. Стеноз почечной артерии определяется в виде отчетливо выраженного сужения ее просвета с предстенотическим и постобструкционным расширением. Фибромускулярная дисплазия поражает среднюю и дистальную треть артерии и характеризуется четкообразным строением (в виде нитки бус). Ангиографический признак тромбоза или эмболии почечной артерии — ее ампутация на уровне основного сосудистого ствола. Аневризма почечной артерии определяется в виде мешкообразного или веретенообразного выпячивания стенки сосуда.
15
Почечные ангиограммы. Этапы эндоваскулярного восстановления просвета почечной артерии: а — стеноз почечной артерии (стрелка); б — баллонная дилатация суженного участка (стрелка); в — стеноз устранен путем эндопротезирования артерии (стрелка)
16
Для подтверждения связи артериальной гипертензии с выявленной патологией почечных артерий исследуют активность ренина в венозной крови, раздельно взятой из каждой почечной вены. Высокая (в 1,5 раза и более) активность ренина на стороне поражения подтверждает диагноз. Радиоизотопное исследование почек дает представление о состоянии почечной паренхимы, ее сосудов и позволяет оценить раздельно функции почек. Дифференциальную диагностику вазоренальной артериальной гипертензии проводят прежде всего с гипертонической болезнью и паренхиматозной гипер- тензией, а также с повышением артериального давления при эндокринных заболеваниях (альдостерома, феохромоцитома и др.). Правильный диагноз устанавливают на основании детально собранных жалоб и анамнеза, лабораторных и лучевых методов диагностики.
17
Лечение
18
Консервативная гипотензивная терапия при вазоренальной гипертензии неэффективна. Основным способом является оперативное лечение, которое заключается в восстановлении адекватного кровоснабжения почки. В зависимости от вида, локализации и степени сужения выполняют баллонную дилатацию суженного отдела артерии с последующей установкой внутрисосу-дистых стентов (эндопротезов), сохраняющих ее просвет, или открытые реконструктивные операции на почечных артериях — эндартерэктомию, резекцию суженного участка с анастомозом конец в конец, протезирование почечной артерии и др. При выраженном нефроптозе производят лапароскопическую нефропексию. Отсутствие функции пораженной почки служит показанием к нефрэктомии. Консервативная гипотензивная терапия при вазоренальной гипертензии неэффективна. Основным способом является оперативное лечение, которое заключается в восстановлении адекватного кровоснабжения почки. В зависимости от вида, локализации и степени сужения выполняют баллонную дилатацию суженного отдела артерии с последующей установкой внутрисосу-дистых стентов (эндопротезов), сохраняющих ее просвет, или открытые реконструктивные операции на почечных артериях — эндартерэктомию, резекцию суженного участка с анастомозом конец в конец, протезирование почечной артерии и др. При выраженном нефроптозе производят лапароскопическую нефропексию. Отсутствие функции пораженной почки служит показанием к нефрэктомии.
19
Лечение паренхиматозной нефрогенной гипертензии заключается в назначении гипотензивных препаратов и терапии первичного заболевания почек. Резистентная артериальная гипертензия на фоне одностороннего пиелонефрита и сморщивания почки является показанием к нефрэктомии. Если операцию своевременно не выполнить, возможны вовлечение в патологический процесс второй почки и развитие хронической почечной недостаточности.
20
