Что нового в лечении диабета 1 степени

Сахарный диабет — одна из самых прогрессирующих болезней человечества. Введение инсулина для человека с сахарным диабетом 1 типа пока ничем не заменимая процедура. Но благодаря новым методам лечения, возможно, в скором времени удастся освободить людей из плена этой тяжелой болезни.

Новейшие исследования показали, что введение минимального числа заключенных в микрокапсулы клеток поджелудочной железы нормализовало уровень глюкозы в крови подопытных животных на 17 недель и более. Сахарный диабет без инсулина (без его самостоятельного введения) становится достижимой реальностью.
Число людей, живущих с сахарным диабетом, уже 425 миллионов. К 2045 году таких людей в мире станет более 630 миллионов.
Если человек с сахарным диабетом не борется с ним — не следит за состоянием уровня глюкозы в крови, не соблюдает диету и норму физической нагрузки, не использует необходимые лекарства, а при необходимости — инсулин, то его ждут крайне тяжелые осложнения, лишение нормального образа жизни и ранняя смерть.
Наиболее тяжелая форма болезни — сахарный диабет 1 типа. В этом случае у человека погибают бета-клетки в его поджелудочной железе и его организм теряет возможность производить собственный гормон инсулин. Без инсулина клетки организма не в состоянии нормально существовать, в частности, получать глюкозу из крови — в результате человек погибает.
Сахарный диабет I типа составляет до 10% всех случаев диабета.
Среди детей наиболее распространенным является именно сахарный диабет 1 типа. Всего на данный момент им страдают более 1 миллиона детей по всему миру.
Единственным опробованным, массовым и надежным способом жизни с сахарным диабетом 1 типа на сегодняшний день является инсулинотерапия. Только постоянный мониторинг уровня сахара в крови (с помощью глюкометра или систем постоянного мониторинга, вроде Freestyle Libre или Dexcom ), постоянные инъекции инсулина с помощью шприц-ручек или инсулиновых помп и учет съеденного — дают шанс человеку на полноценную жизнь.
Если человек с сахарным диабетом успешно осуществляет самоконтроль и ему удается проводить успешную инсулинотерапию, то его качество жизни ничем не отличается от обычной, и он сможет реализоваться наравне со всеми — чему свидетельствуют многие очень успешные люди — политики, ученые, спортсмены и актеры с сахарным диабетом.
Однако инсулинотерапия не восстанавливает физиологическую саморегуляцию, требует постоянных усилий со стороны человека и его близких и сохраняет постоянный риск опасных состояний — гипогликемии и сопутствующих сахарному диабету осложнений.
Уже несколько десятилетий ведется поиск альтернативных решений проблемы сахарного диабета 1 типа. Одно из них — создание «искусственной поджелудочной железы», которая самостоятельно контролирует уровень сахара в крови и вводит необходимые дозы инсулина (1,2).
Второй путь — пересадка донорской поджелудочной железы или её фрагментов; пересадка островков поджелудочной железы (с бета-клетками) от человека или животных а также попытки искусственного выращивания инсулин-продуцирующих клеток из стволовых клеток для их последующего ввода в организм.
Но этот путь до сих пор сталкивался с существенными сложностями. Пересадки от человека — из-за крайне малого числа донорского материала по сравнению с требуемым, высокой стоимости и большого числа иммунных реакций организма на пересажанный материал.
Пересадки островков поджелудочной железы от животных также сталкиваются с большим числом трудностей. Главные из которых: нефункционирование должным образом пересаженных клеток, иммунный ответ организма и опасность заражения человека (и человеческой популяции в целом) болезнями животных-доноров.
В частности, чтобы сохранить эффективность пересаженных клеток, человеку приходится принимать сильные иммуннодепрессанты, тем самым существенно снижая собственную защитную систему и подвергая свою жизнь большому риску.
Крайне недостаточное число материала для пересадки от человека (донорами могут быть только погибшие люди) и серьезная (к счастью, пока гипотетическая) опасность заразить человечество зооинфекцией в случае пересадки клеток от животных стимулируют разработку технологий создания тканеинженерных конструкций, замещающих работу островков поджелудочной железы. Клетки, которые должны выполнять функцию погибших бета-клеток человека, либо выделяются из донорского материала, либо выращиваются из различного типа стволовых клеток и «закрепляются» в специальных биокаркасах.
К сожалению, попытки выращивания работающих островковых клеток из различного типа стволовых клеток пока не привели к тому уровню успешности, когда полученные клетки можно было бы использовать для лечения сахарного диабета. Биоинженерные же работы с клетками доноров вполне успешны.
Например, решением части проблем клеточной трансплантации является технология заключения островков поджелудочной железы в микрокапсулы, которые и вводятся больному сахарным диабетом 1 типа. Технология микрокапсулирования помогает изолировать клетки островков поджелудочной железы доноров от иммунной системы пациента. При этом сами клетки должны как можно дольше сохранять жизнедеятельность (осуществлять свободный обмен питательными веществами и кислородом) и эффективно выполнять свою основную функцию — производить инсулин в ответ на повышение уровня глюкозы в крови.
Современные технологии позволяют производить такие микрокапсулы из биосовместимых и нетоксичных материалов. Различные группы ученых во многих странах пытаются усовершенствовать данный метод.
Одна из недавно решенных задач – это уменьшение числа вводимых микрокапсул. Дело в том, что ранее, в процессе микрокапсулирования островков поджелудочной железы, большая часть микрокапсул оставалась пустыми. Из-за этого значительно увеличился объем имплантируемого материала, что сильно увеличивало иммунную реакцию после имплантации.
Для разделения микрокапсул использовались магнитные наночастицы и созданный с помощью 3D-печати чип с микроканалами, который и разделял полученные ранее микрокапсулы на пустые и те, в которых находились островки поджелудочной железы. В результате общий объем имплантата снизился почти на 80%.
Очищенные имплантаты вводились подкожно крысам с сахарным диабетом 1 типа — в результате в течение более 17 недель уровень глюкозы в крови животных восстанавливался до нормогликемии (<200 мг / дл).
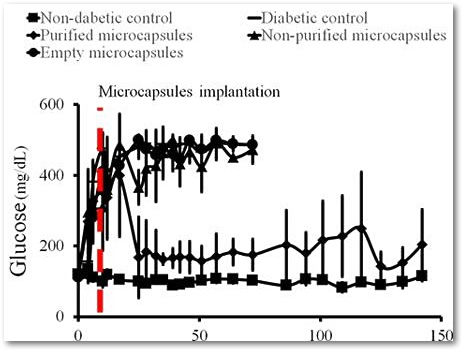
Уровень глюкозы в крови у подопытных крыс. Вверху: графики животных с введенными пустыми микрокапсулами (большие точки); с несортированными микрокапсулами (треугольники). Внизу: график животных с отобранными микрокапсулами (маленькие точки) и контрольный график уровня глюкозы у животных без сахарного диабета (квадраты).
Этот и подобные эксперименты дарят надежду миллионам больным сахарным диабетом на то, что в скором времени удастся совершить прорыв лечении одной из самых массовых болезней человечества.
Пока же больные сахарным диабетом 1 типа должны особо тщательно соблюдать процедуры инсулинотерапии, чтобы сохранить своё здоровье до массового внедрения новых технологий.
Поделиться / сохранить у себя:

ТЕМЫ: Биология Здоровье Человек Болезни Диета Продолжительность жизни
ЧИТАЙТЕ ТАКЖЕ:
Источник
Ññûëêà íà íîâîñòü: https://www.mk.ru/science/article/2013/07/03/878571-novaya-vaktsina-zastavlyaet-organizm-diabetikov-vyirabatyivat-insulin-samostoyatelno.html
Ñîáñòâåííî ñàìà íîâîñòü.
Øïðèöû â óéäóò â ïðîøëîå — íîâàÿ ÄÍÊ-âàêöèíà áûëà óñïåøíî èñïûòàíà íà ÷åëîâåêå
Áëàãîäàðÿ ðàçðàáîòêå íîâîãî ìåòîäà ëå÷åíèÿ ëþäè, êîòîðûå ñòðàäàþò îò ñàõàðíîãî äèàáåòà ïåðâîãî òèïà, â ñêîðîì âðåìåíè ñìîãóò çàáûòü î øïðèöàõ è ïîñòîÿííûõ èíúåêöèÿõ èíñóëèíà.  íàñòîÿùåå âðåìÿ äîêòîð Ëîóðåíñ Øòåéíìàí èç Ñòýíôîðäñêîãî óíèâåðñèòåòà ñîîáùèë, ÷òî íîâûé ìåòîä ëå÷åíèÿ ñàõàðíîãî äèàáåòà ïåðâîãî òèïà áûë óñïåøíî èñïûòàí íà ÷åëîâåêå è ìîæåò íàéòè øèðîêîå ïðèìåíåíèå ïðè ëå÷åíèè äàííîé áîëåçíè â îáîçðèìîì áóäóùåì.
äèàáåò äèàáåò ïåðâîãî òèïà èíñóëèí ëîóðåíñ øòåéíìàí âàêöèíà lawrence steinman íåâðîëîãèÿ
Ëîóðåíñ Øòåéíìàí (Lawrence Steinman), M.D./Stanford University
Òàê íàçûâàåìàÿ «ðåâåðñèðîâàííàÿ âàêöèíà» ðàáîòàåò ïóòåì ïîäàâëåíèÿ èììóííîé ñèñòåìû íà óðîâíå ÄÍÊ, ÷òî â ñâîþ î÷åðåäü ñòèìóëèðóåò ïðîèçâîäñòâî èíñóëèíà. Ðàçðàáîòêà Ñòýíôîðäñêîãî óíèâåðñèòåòà ìîæåò ñòàòü ïåðâîé ÄÍÊ-âàêöèíîé â ìèðå, êîòîðóþ ìîæíî áóäåò ïðèìåíÿòü äëÿ ëå÷åíèÿ ëþäåé.
«Äàííàÿ âàêöèíà èñïîëüçóåò ñîâåðøåííî äðóãîé ïîäõîä. Îíà áëîêèðóåò ñïåöèôè÷åñêèé îòâåò èììóííîé ñèñòåìû, à íå ñîçäàåò ñïåöèôè÷åñêèå èììóííûå ðåàêöèè, êàê îáû÷íûå âàêöèíû ïðîòèâ ãðèïïà èëè ïîëèîìèåëèòà», ãîâîðèò Ëîóðåíñ Øòåéíìàí.
Âàêöèíà áûëà ïðîòåñòèðîâàíà íà ãðóïïå èç 80 äîáðîâîëüöåâ. Èññëåäîâàíèÿ ïðîâîäèëèñü íà ïðîòÿæåíèè äâóõ ëåò è ïîêàçàëè, ÷òî ó ïàöèåíòîâ, êîòîðûå ïîëó÷èëè ëå÷åíèå ïî íîâîé ìåòîäèêå, íàáëþäàëîñü ñíèæåíèå àêòèâíîñòè êëåòîê, ðàçðóøàþùèõ èíñóëèí â èììóííîé ñèñòåìå. Ïðè ýòîì íèêàêèõ ïîáî÷íûõ ïîñëåäñòâèé ïîñëå ïðèåìà âàêöèíû çàôèêñèðîâàíî íå áûëî.
Êàê ÿñíî èç íàçâàíèÿ, òåðàïåâòè÷åñêàÿ âàêöèíà ïðåäíàçíà÷åíà íå äëÿ ïðîôèëàêòèêè áîëåçíè, à äëÿ ëå÷åíèÿ óæå èìåþùåãîñÿ çàáîëåâàíèÿ.
Ó÷åíûå, îïðåäåëèâ êàêèå èìåííî ðàçíîâèäíîñòè ëåéêîöèòîâ, ãëàâíûõ «âîèíîâ» èììóííîé ñèñòåìû, àòàêóþò ïîäæåëóäî÷íîþ æåëåçó, ñîçäàëè ïðåïàðàò, êîòîðûé ñíèæàåò â êðîâè êîëè÷åñòâî èìåííî ýòèõ êëåòîê, íå âëèÿÿ íà îñòàëüíûå êîìïîíåíòû èììóíèòåòà.
Ó÷àñòíèêè èñïûòàíèé îäèí ðàç â íåäåëþ íà ïðîòÿæåíèè 3-õ ìåñÿöåâ ïîëó÷àëè èíúåêöèè íîâîé âàêöèíû. Ïàðàëëåëüíî èì ïðîäîëæàëè ââîäèòü èíñóëèí.
 êîíòðîëüíîé ãðóïïå áîëüíûå íà ôîíå èíúåêöèé èíñóëèíà ïîëó÷àëè âìåñòî âàêöèíû ïðåïàðàò ïëàöåáî.
Ñîçäàòåëè âàêöèíû ñîîáùàþò, ÷òî â ýêñïåðèìåíòàëüíîé ãðóïïå, ïîëó÷àâøåé íîâûé ïðåïàðàò, íàáëþäàëîñü çíà÷èòåëüíîå óëó÷øåíèå ðàáîòû áåòà-êëåòîê, êîòîðûå ïîñòåïåííî âîññòàíàâëèâàëè ñïîñîáíîñòü âûðàáàòûâàòü èíñóëèí.
«Ìû áëèçêè ê âîïëîùåíèþ â æèçíü ìå÷òû ëþáîãî âðà÷à-èììóíîëîãà: ìû íàó÷èëèñü âûáîðî÷íî «âûêëþ÷àòü» äåôåêòíûé êîìïîíåíò èììóííîé ñèñòåìû, íå âëèÿÿ íà åå ðàáîòó â öåëîì», êîììåíòèðóåò îäèí èç ñîàâòîðîâ ýòîãî îòêðûòèÿ ïðîôåññîð Ëîóðåíñ Øòåéíìýí (Lawrence Steinman).
Äèàáåò 1-ãî òèïà ñ÷èòàåòñÿ áîëåå òÿæåëûì çàáîëåâàíèåì, ÷åì åãî «ñîáðàò» äèàáåò 2-ãî òèïà.
Ñàìî ñëîâî äèàáåò — ïðîèçâîäíîå ãðå÷åñêîãî ñëîâà «äèàáàéíî», ÷òî çíà÷èò «ïðîõîæó ÷åðåç ÷òî-íèáóäü, ñêâîçü», «ïðîòåêàþ». Àíòè÷íûé âðà÷ Àðåòåóñ Êàïïàäîêèéñêèé (30 90 ã. í. ý.) íàáëþäàë ó ïàöèåíòîâ ïîëèóðèþ, êîòîðóþ ñâÿçûâàë ñ òåì, ÷òî æèäêîñòè, ïîñòóïàþùèå â îðãàíèçì, ïðîòåêàþò ÷åðåç íåãî è âûäåëÿþòñÿ â íåèçìåí¸ííîì âèäå.  1600 ã. í. ý. ê ñëîâó äèàáåò äîáàâèëè mellitus (îò ëàò. mel ì¸ä) äëÿ îáîçíà÷åíèÿ äèàáåòà ñî ñëàäêèì âêóñîì ìî÷è ñàõàðíîãî äèàáåòà.
Ñèíäðîì íåñàõàðíîãî äèàáåòà áûë èçâåñòåí åù¸ â ãëóáîêîé äðåâíîñòè, íî äî XVII âåêà ðàçëè÷èé ìåæäó ñàõàðíûì è íåñàõàðíûì äèàáåòîì íå çíàëè.  XIX íà÷àëå XX âåêà ïîÿâèëèñü îáñòîÿòåëüíûå ðàáîòû ïî íåñàõàðíîìó äèàáåòó, óñòàíîâëåíà ñâÿçü ñèíäðîìà ñ ïàòîëîãèåé öåíòðàëüíîé íåðâíîé ñèñòåìû è çàäíåé äîëè ãèïîôèçà.  êëèíè÷åñêèõ îïèñàíèÿõ ïîä òåðìèíîì «äèàáåò» ÷àùå ïîäðàçóìåâàþò æàæäó è ìî÷åèçíóðåíèå (ñàõàðíûé è íåñàõàðíûé äèàáåò), îäíàêî, åñòü è «ïðîõîæó ñêâîçü» ôîñôàò-äèàáåò, ïî÷å÷íûé äèàáåò (îáóñëîâëåííûé íèçêèì ïîðîãîì äëÿ ãëþêîçû, íå ñîïðîâîæäàåòñÿ ìî÷åèçíóðåíèåì) è òàê äàëåå.
Íåïîñðåäñòâåííî ñàõàðíûé äèàáåò ïåðâîãî òèïà çàáîëåâàíèå, îñíîâíûì äèàãíîñòè÷åñêèì ïðèçíàêîì êîòîðîãî ÿâëÿåòñÿ õðîíè÷åñêàÿ ãèïåðãëèêåìèÿ ïîâûøåííûé óðîâåíü ñàõàðà â êðîâè, ïîëèóðèÿ, êàê ñëåäñòâèå ýòîãî æàæäà; ïîòåðÿ âåñà; ÷ðåçìåðíûé àïïåòèò, ëèáî îòñóòñòâèå òàêîâîãî; ïëîõîå ñàìî÷óâñòâèå. Ñàõàðíûé äèàáåò âîçíèêàåò ïðè ðàçëè÷íûõ çàáîëåâàíèÿõ, âåäóùèõ ê ñíèæåíèþ ñèíòåçà è ñåêðåöèè èíñóëèíà. Ðîëü íàñëåäñòâåííîãî ôàêòîðà èññëåäóåòñÿ.
Äèàáåò 1 òèïà ìîæåò ðàçâèòüñÿ â ëþáîì âîçðàñòå, îäíàêî íàèáîëåå ÷àñòî çàáîëåâàþò ëèöà ìîëîäîãî âîçðàñòà (äåòè, ïîäðîñòêè, âçðîñëûå ëþäè ìîëîæå 30 ëåò).  îñíîâå ïàòîãåíåòè÷åñêîãî ìåõàíèçìà ðàçâèòèÿ äèàáåòà 1 òèïà ëåæèò íåäîñòàòî÷íîñòü âûðàáîòêè èíñóëèíà ýíäîêðèííûìè êëåòêàìè (-êëåòêè îñòðîâêîâ Ëàíãåðãàíñà ïîäæåëóäî÷íîé æåëåçû), âûçâàííîå èõ ðàçðóøåíèåì ïîä âëèÿíèåì òåõ èëè èíûõ ïàòîãåííûõ ôàêòîðîâ (âèðóñíàÿ èíôåêöèÿ, ñòðåññ, àóòîèììóííûå çàáîëåâàíèÿ è äðóãèå).
Äèàáåò 1 òèïà ñîñòàâëÿåò 1015% âñåõ ñëó÷àåâ äèàáåòà, ÷àùå ðàçâèâàåòñÿ â äåòñêîì èëè ïîäðîñòêîâîì ïåðèîäå. Îñíîâíûì ìåòîäîì ëå÷åíèÿ ÿâëÿþòñÿ èíúåêöèè èíñóëèíà, íîðìàëèçóþùèå îáìåí âåùåñòâ ïàöèåíòà.  îòñóòñòâèå ëå÷åíèÿ äèàáåò 1 òèïà áûñòðî ïðîãðåññèðóåò è ïðèâîäèò ê âîçíèêíîâåíèþ òÿæ¸ëûõ îñëîæíåíèé, òàêèõ êàê êåòîàöèäîç è äèàáåòè÷åñêàÿ êîìà, çàêàí÷èâàþùèåñÿ ñìåðòüþ áîëüíîãî.
à òåïåðü êðàòêîå äîáàâëåíèå. ß ñàì áîëåþ äèàáåòîì 16 ëåò. äëÿ ìåíÿ â æèçíè ýòî ïðèíåñëî ìíîãî ïðîáëåì, õîòÿ áûëà â ýòîì è ïîëüçà. Áåç ýòîé áîëåçíè ÿ áû íå ñòàë òåì, êòî ÿ åñòü. ÿ áû íå íàó÷èëñÿ òàêîìó ñàìîêîíòðîëþ, íå ïîâçðîñëåë áû ðàíüøå ñâåðñòíèêîâ… äà ìíîãî ÷åãî. Íîÿ ìîëþñü, ÷òîáû ôàðìàöåâòû, êîòîðûå äåëàþò íà ýòîé áåäå îãðîìíûå ñîñòîÿíèÿ íå çàãóáèëè ýòî äåëî. âñåì áîëüíûì æåëàþ äîæèòü äî ÷óäåñíîãî ìîìåíòà, êîãäà ýòà áîëåçíü îòñòóïèò. âñåì ïå÷åíåê ðåáÿò))
Источник
Сахарный диабет первого типа, который обычно развивается у детей и подростков, является хроническим заболеванием. Последние два года в Израиле и других странах ведутся интенсивные исследования этого заболевания, результаты которых заставляют ученых полностью пересмотреть традиционный подход к лечению сахарного диабета.
Считается, что сахарный диабет первого типа является аутоиммунным заболеванием, при котором происходит разрушение бета-клеток поджелудочной железы, ответственных за выработку инсулина — гормона, с помощью которого сахар (глюкоза) проникает в клетки организма. При разрушении бета-клеток количество выделяемого инсулина уменьшается и уровень сахара в крови повышается, что приводит к поражению кровеносных сосудов и другим пагубным последствиям для организма.
Несмотря на долгие годы исследований, ученые пока что не могут объяснить, почему организм разрушает собственные бета-клетки. Одна из теорий гласит, что причиной является вирусное заражение, при котором на молекулярном уровне вирусы похожи на бета-клетки, таким образом защитная реакция организма может быть ошибочно направлена на данный вид клеток. Согласно другой теории, причиной аутоиммунной атаки организма является излишняя стерильность, в которой растут дети, что приводит к повышенной чувствительности иммунной системы к собственным бета-клеткам поджелудочной железы.
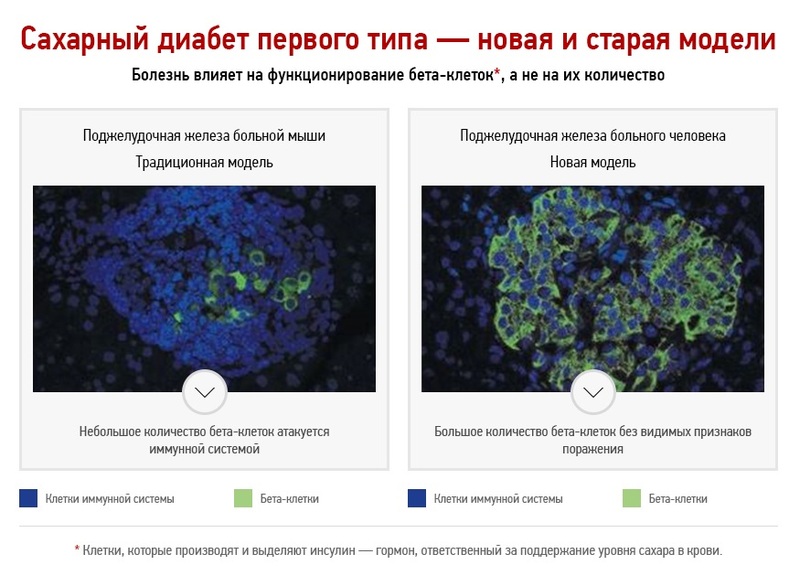
Классическая модель развития сахарного диабета первого типа
Принятая на сегодня теория развития сахарного диабета первого типа гласит, что первая стадия заболевания продолжается от нескольких месяцев до нескольких лет, в течение которых происходит постепенное разрушение бета-клеток поджелудочной железы. Заболевание не диагностируется на начальной стадии, потому что оставшиеся клетки начинают выделять больше инсулина, чтобы скомпенсировать его недостаток в крови. Сахарный диабет первого типа диагностируется, когда остается только 10 % бета-клеток, уже не способных выделять достаточно инсулина для поддержания требуемого уровня сахара в крови. На этом этапе пациент получает лечение — иньекции инсулина, параллельно с этим происходит полное уничтожение организмом оставшихся бета-клеток. Так как разрушение бета-клеток является необратимым процессом, пациент вынужден получать лечение на протяжении всей жизни.
Данная модель на протяжении многих лет оказывала огромное влияние на исследование сахарного диабета первого типа. Основным предположением было то, что на момент диагностики у пациента практически не остается бета-клеток поджелудочной железы. Старая модель основывалась на исследованиях, проведенных на одном виде мышей, развивающих болезнь, похожую на сахарный диабет первого типа у людей, а также на наблюдениях онкологических пациентов, у которых была удалена часть поджелудочной железы.
Новые исследования
В последние два года, благодаря значительным логическим усилиям, ученые получили возможность изучать десятки образцов тканей поджелудочной железы пациентов, страдающих сахарным диабетом первого типа, которые умерли незадолго после диагностики заболевания. Речь идет о редких и трагических случаях, когда пациенты (в основном дети) погибали при несчастных случаях, а семьи соглашались пожертвовать их органы для исследований.
Анализ образцов ткани этих пациентов показал неожиданные результаты. Оказалось, что в тканях поджелудочной железы имеется большое количество бета-клеток без видимых признаков поражения со стороны иммунной системы, а их количество значительно выше, чем 10 % здоровых клеток (согласно классической модели). Таким образом, ученые пришли к выводу, что на этапе диагностики сахарного диабета у человека имеется большое количество незатронутых иммунной системой бета-клеток.
Данное открытие проливает свет на известный в медицине эффект при начале лечения сахарного диабета первого типа с помощью инсулина, при котором в течение первых месяцев происходит временное «выздоровление», когда бета-клетки начинают вырабатывать инсулин в достаточном количестве. Классическая модель не может объяснить, каким образом такое небольшое количество бета-клеток выделяет достаточно инсулина. Новое исследование утверждает, что происходит функциональное поражение клеток, и при «разгрузке» с помощью инъекций инсулина их функции временно восстанавливаются, что было бы невозможно, если бы клетки были разрушены.
Важно отметить, что в организме происходит аутоиммунная реакция, направленная на разрушение бета-клеток поджелудочной железы. Однако, согласно новым исследованиям, происходит не уничтожение бета-клеток, а нарушение их функционирования, поэтому можно надеяться, что поражение такого рода может быть обратимым.
Какие последствия будет иметь данное открытие?
Теперь, когда известно, что на момент диагностики сахарного диабета первого типа имеется достаточно бета-клеток, пациент должен получать лекарства, нейтрализующие иммунную систему с целью предотвращения нарушения функционирования этих клеток. Разработка таких лекарств уже ведется. Другим направлением будут лекарства, которые смогут вернуть способность вырабатывать инсулин пораженным клеткам или обеспечить достаточную выработку инсулина оставшимися клетками. Ученые пока что далеки от создания подобных препаратов, но главное, что результаты последних исследований показали верный путь для лечения этого заболевания.
![]() 10380 просмотров
10380 просмотров
Источник
 Сахарный диабет первого типа относится к аутоиммунным болезням, при которых организм начинает вырабатывать антитела, атакующие здоровые ткани.
Сахарный диабет первого типа относится к аутоиммунным болезням, при которых организм начинает вырабатывать антитела, атакующие здоровые ткани.
В этом случае деструкции (разрушению) подвергаются бета-клетки, которые включены в структуру поджелудочной железы и осуществляют продуцирование инсулина.
Наиболее часто эта форма диабета диагностируется у людей младше тридцати лет. В зоне риска дети и подростки.
Как избавиться от сахарного диабета 1 типа?
Многие из тех, кто столкнулся с этим заболеванием, пытаются найти волшебный метод, который принесет им или их близким исцеление. Но существует ли он на самом деле? И, возможно, есть те, кто вылечил эту болезнь?
На настоящий момент полностью излечить диабет 1 типа невозможно.
В области альтернативной медицины можно отыскать сомнительную информацию о том, что шансы избавиться от диабета навсегда все-таки есть и кто-то якобы вылечился, но попытки обратиться к ее методикам ни к чему не приведут: случаи излечения от этой формы диабета не зафиксированы.
Связано это с тем, что свыше 80% бета-клеток гибнет, и способы восстановить их не найдены.
Исследования, которые могут в будущем помочь людям с диабетом, ведутся, и через несколько лет будет ясно, когда вылечат это заболевание.

Лучший вариант — следовать рекомендациям лечащего врача, регулярно вводить инсулин, контролировать концентрацию глюкозы и питаться правильно.
Что такое медовый месяц диабета?
Инсулинотерапия — единственная методика, которая позволяет человеку с диабетом этой разновидности жить полноценно. Вводить инсулиновые препараты нужно с момента постановки диагноза и до конца жизни.
Когда начинается использование препаратов, все симптомы, которые присутствовали у пациента, ослабевают, и некоторое время наблюдается специфическое состояние: диабетическая ремиссия (ее также называют медовым месяцем).
Этот период делится на этапы:
- 1 этап. Начинается инсулинотерапия, и малая часть бета-клеток, которым удалось выжить, получают возможность восстановиться. До начала применения инсулина эти клетки не были способны выполнять свои функции.
- 2 этап. Через некоторое время (несколько недель или один-два месяца) бета-клетки возвращаются к выработке гормона, что в сочетании с применением инсулинотерапии приводит к гипогликемии, и возникает потребность уменьшить дозировку или отказаться от дополнительного инсулина полностью, что происходит редко.
- 3 этап. Аутоиммунный процесс захватывает оставшиеся бета-клетки, и возникает потребность восстановить дозировку.
Некоторые больные в этот период решают, что их вылечили, но это не так, и со временем медовый месяц завершится. Его продолжительность зависит от количества выживших бета-клеток и активности аутоиммунных антител и в среднем составляет месяц.
Прекращать инсулинотерапию в этот период без указания лечащего врача крайне опасно: это приводит к уменьшению продолжительности ремиссии и увеличивает риск возникновения лабильной разновидности диабета, которая трудно поддается контролю.
Жить без инсулина человек с этой формой диабета не может.
Кто осуществляет лечение?

Чтобы попасть на консультацию к эндокринологу, требуется обратиться к терапевту, который выпишет направление и назначит базовые анализы.
Диабет лечится под контролем эндокринолога, который проводит консультации и назначает диагностику.
Эндокринолог, который специализируется на диабете, называется диабетологом.
Он контролирует лечение сахарного диабета 1 типа, дает советы и подбирает меню.
Какие анализы нужны?
Диагностика СД затруднений не вызывает. Для постановки диагноза проводится измерение уровня глюкозы и гликогемоглобина.
Если концентрация сахара натощак превышает 7,0, а после еды — 11, это однозначно говорит о наличии заболевания.
После постановки диагноза начинается лечение сахарного диабета 1 типа.
Когда диагноз определен, пациенту следует периодически проходить профилактические обследования.
Современные методы лечения
В основе контроля и лечения сахарного диабета 1 типа лежат следующие методы:
- Инсулинотерапия. Существуют разные виды инсулиновых препаратов, которые отличаются по продолжительности действия. Короткий инсулин применяется незадолго до приема пищи, а длинный — для поддержания концентрации гормона на протяжении дня.
- Диета. Соблюдение диеты помогает контролировать содержание глюкозы и способствует улучшению самочувствия.
- Физическая активность. Регулярные упражнения помогают снизить концентрацию глюкозы.
- Самостоятельный контроль. Пациент должен уметь рассчитывать дозировку в зависимости от уровня физической нагрузки и питания, а его близкие — знать основы оказания первой помощи.

График активности каждого типа инсулина при инсулинотерапии
Принципы лечения сахарного диабета 1 типа
В процессе лечения сахарного диабета 1 типа следует придерживаться определенных принципов, которые снижают риски и гарантируют хорошее самочувствие:
- Инсулинотерапия. Нельзя пропускать инъекции, чтобы не допустить возникновения гипергликемии.
- Контроль содержания глюкозы. В течение дня требуется измерять концентрацию глюкозы с помощью глюкометра, чтобы вовремя использовать лекарства при возникновении нарушений.
- Ведение дневника, в который следует записывать показатели сахара и другую важную информацию по заболеванию. Он может быть как электронным, так и бумажным.
- Контроль питания. Нужно учитывать содержание глюкозы и углеводов ежедневно.
- Профилактические медосмотры. Чтобы вовремя выявить нарушения, которые обусловлены влиянием СД1, нужно периодически проходить обследования и консультироваться с врачами.
- Здоровый образ жизни. Алкогольные напитки и табакокурение неблагоприятно влияют на общее состояние организма, затрудняют контроль уровня глюкозы и увеличивают риски возникновения осложнений.
- Контроль уровня кровяного давления. Артериальная гипертензия неблагоприятно влияет на течение болезни, поэтому при повышении давления требуется принимать гипотензивные средства.
- Физическая активность. Упражнения нужно выполнять регулярно и дозировать нагрузки, чтобы не допустить переутомления. В процессе физической активности важно проверять концентрацию сахара, чтобы не допустить возникновения гипогликемии.
- Изучение сведений о заболевании. Полезно знать как можно больше информации о патологии, чтобы качественно оказывать себе помощь. Сведения о новых научных разработках, которые облегчат жизнь при диабете, также будут ценны.
Чем раньше человек начнет лечиться и чем тщательнее будет придерживаться рекомендаций, тем ниже риск возникновения осложнений.
Какие назначают лекарства при диабете?
Несмотря на то, что излечение полностью невозможно, регулярный прием препаратов инсулина позволяет жить без серьезных ограничений. Также медикаментозное лечение сахарного диабета 1 типа может предполагать применение дополнительных средств.
Существуют несколько видов инсулиновых препаратов, в зависимости от продолжительности эффекта и скорости всасывания:
- Ультракороткое действие. Вводится (обычно местом введения становится живот) перед приемом пищи или сразу после. Эффект появляется в течение минуты и сохраняется не более пяти часов. Некоторые препараты с ультракоротким действием применяются за 10-15 минут до еды.
- Короткое. Лекарство вводится за 20-40 минут до приема пищи и действует не более 8 часов. Достигает предельной концентрации спустя 2 часа.
- Среднее. Эта разновидность предназначена для поддержания нормальной концентрации гормона в течение суток. Продолжительность действия составляет 12 часов. Вводится в область бедра.
- Длинное. Продолжительность действия сохраняется в течение 24 часов. Но это средство не позволяет сохранять нормальную концентрацию гормона в этот период и применяется для поддержания его уровня в ночное время.
Для регулярного введения препаратов есть различные средства:
- Индивидуальный шприц. Классический инструмент для введения инсулина. Доступный, но не всегда удобен и требует наличие навыков применения. Подходит в тех случаях, когда нет возможности применить другой метод введения.

- Шприц-ручка
- Шприц-ручка. Удобный, недорогой и компактный инструмент, при помощи которого можно быстро и почти безболезненно ввести точную дозу лекарства.
- Помпа-дозатор. Представляет собой электронное устройство небольшого размера, которое контролирует процесс регулярного введения гормона. Катетер, который нужно регулярно менять, вводится под кожу и крепится при помощи пластыря. С ним соединен прибор, который вводит лекарство в зависимости от выбранного пользователем режима.
Также для лечения СД полезны следующие лекарства:
- Лечебные пластыри, которые поддерживают нужную концентрацию глюкозы.
- Медикаменты, которые улучшают состояние поджелудочной железы, понижают кровяное давление и уменьшают массу тела.
- Таблетки глюкозы, которые нужно постоянно носить при себе, чтобы выпить при гипогликемии.
- Медикаменты, которые применяются для лечения заболеваний, возникших на фоне диабета. Назначаются врачом на основании результатов диагностики.
Как питаться при диабете?
При заболевании сахарный диабет диета и тактика лечения зависят от возраста и состояния здоровья пациента. Во время разработки диеты учитываются хронические заболевания.

Основные принципы питания:
- Лечить и контролировать диабет без соблюдения правил питания невозможно.
- Лучше выбрать пищу, в которой содержится минимальное количество красителей и консервантов,
- Составить определенный режим питания и придерживаться его,
- Есть нужно не менее пяти раз в день,
- Не использовать сахар-песок,
- Не употреблять алкоголь.
Если возникла необходимость выпить алкогольный напиток, перед применением нужно снизить дозировку инсулиновых медикаментов и совместить это с приемом пищи, иначе есть риск возникновения гипогликемии.
Основу питания должны составить следующие продукты:
- Овощи,
- Крупы,
- Зелень,
- Бобовые,
- Фрукты и ягоды с низким содержанием сахара (в умеренном количестве),
- Молоко и продукты на его основе с низкой жирностью,
- Рыба и мясо с низким уровнем жирности,
- Яйца,
- Морепродукты.
Допустимо употреблять в ограниченном количестве размягченные в воде сухофрукты, соки, фрукты с повышенным содержанием сахара и ягоды, кроме винограда.
Не допускаются к употреблению следующие продукты:
- Кондитерские изделия,
-
 Рыбные и мясные продукты с высоким уровнем жирности,
Рыбные и мясные продукты с высоким уровнем жирности, - Молокопродукты с высоким содержанием жира,
- Сладкая газировка,
- Соки и сокосодержащие напитки, изготовленные на производстве,
- Копченые продукты,
- Консервы,
- Изделия из муки высшего сорта,
- Соусы с повышенной жирностью,
- Перец, горчица и другие острые добавки.
Также в день можно съесть не более 10-20 хлебных единиц (ХЕ). При помощи ХЕ определяется концентрация углеводов в пище. 1 ХЕ — примерно 15 г углеводов. Некоторые медики рекомендуют урезать ХЕ до 2-2,5 и увеличивать потребление белковой пищи.

План питания при диабете 1 типа
Какие физические упражнения помогут в лечении?
Бороться с диабетом можно и при помощи физических упражнений, которые позволяют понизить концентрацию сахара, но требуют осторожности. Перед началом тренировки требуется проверить содержание глюкозы. Если ее уровень ниже 5,5 ммоль/л, нужно поднять его: съесть углеводную пищу.
Оптимальные показатели сахара для тренировок — от 5,5 до 13,5 ммоль/л. Если глюкоза поднялась выше 14 ммоль/л, физическая активность недопустима из-за риска возникновения кетоацидоза.
Если сахар упал ниже 3,8 ммоль/л, физическую активность нужно прервать.
Рекомендации для тренировок:

- В середине тренировки следует сделать паузу и измерить сахар еще раз.
- Тренироваться лучше на природе для достижения высокой результативности,
- Если тренировка длится 30-40 минут, ее рекомендуется проводить не чаще пяти раз в неделю, а если ее длительность составляет 1 час, достаточно тренироваться три раза в неделю,
- Нагрузки должны быть по силам и увеличивать их нужно постепенно,
- Чтобы иметь возможность поднять сахар, важно взять с собой углеводные продукты,
- Перед началом тренировок нужно посоветоваться с врачом.
При любых признаках ухудшения самочувствия следует прекратить тренироваться.
Какие существуют особенности лечения у детей?
Лечение сахарного диабета 1 типа точно такое же, как у взрослых, но дозировка инсулиновых средств меняется в зависимости от возраста:
- 0,5-1 ЕД у детей до 6 лет,
- 2-4 ЕД у детей школьного возраста,
- 4-6 ЕД у подростков.
Для введения инсулина детям хорошо подходят шприц-ручки, которыми легко пользоваться. Также важно рассказать ребенку об особенностях его заболевания и методах самопомощи. Важно начать вовремя лечение сахарного диабета 1 типа, чтобы снизить вероятность возникновения осложнений.
Новое в лечении сахарного диабета 1 типа
Существуют перспективы лечения сахарного диабета 1 типа: ведутся исследования, которые позволят открыть новые методы лечения и отказаться от инсулинотерапии.
Новейшие методики лечения сахарного диабета 1 типа будут доступны не раньше, чем через 5-10 лет.
Разрабатываются следующие методы:
- Пересадка участка поджелудочной железы. Этот метод уже применяется для помощи тяжелым больным с почечной недостаточн?
