Гормональные препараты и сахарный диабет

В практике лечения многих болезней широко используют применение гормональных препаратов, которые зачастую обладают целым рядом побочных действий.
Препараты, которые получены синтетическим путем или имеют растительное происхождение, могут назначаться только специалистами, после проведения всех необходимых анализов.
В каких случаях ожидать негативных эффектов от лечения?
Гормоны и их классы
В фармакологии принято делить активные эндокринные вещества на несколько видов:
- Стероидные — половые и надпочечниковые гормоны.
- Пептидные — окситоцин и инсулин.
- Аминные — адреналин и тироксин.
Группы отличаются по своему строению и по способу воздействия на ткани организма. Половые гормоны делятся на .
Интересно!
Слово гормон переводится с древнегреческого как «приводящий в движение, возбуждающие, пробуждающий».
Это вещества, которые действуют дистанционно на расстоянии от желез, где были синтезированы.
Группы гормональных препаратов
Препараты, созданные на основе активных веществ, можно поделить перечнем на несколько категорий:
- Экстракты, полученные .
- Синтетические, сходные по строению с природными веществами.
- Синтезированные, не сходные с природными веществами.
- Растительного происхождения.
Каждый гормональный препарат может быть представлен как природными экстрактами, так и синтетическими аналогами.
Иногда синтезированные препараты по своей эффективности превосходят природные и растительные, например, некоторые из женских контрацептивов.
Общие побочные эффекты
Побочные можно поделить на временные и системные. Первая группа может возникнуть при начале приема лекарств.
Такие побочные действия гормонов на организм проходят после адаптации или после отмены препарата.
Это могут быть следующие проявления:
- головокружения;
- тошнота;
- приливы;
- потливость;
- чувство духоты.
Такие ощущения особенно часто возникают при приеме гормональных средств для улучшения работы женских половых желез.
Мужские гормоны и женские гормоны могут воздействовать на организм более активно и вызывать некоторые осложнения:
- тромбоцитопению;
- накопление жировых соединений в крови;
- ;
- ослабление иммунитета;
- гипертонии;
- расстройства работы кишечника.
В редких случаях длительное использование гормональных контрацептивов или синтетических гормонов может спровоцировать онкологическое заболевание.
Важно!
Принимая гормональные лекарства, необходимо периодически проверять печеночные пробы во избежание осложнений на кроветворный орган.
Инсулин
Средства, применяемые для лечения сахарного диабета 1 типа, при увеличении дозировки могу привести к следующим расстройствам:
- .
- Возникновению аутоиммунных реакций на инсулин.
- Аллергии.
Снижение показателей глюкозы в критическом значении может вызвать гипогликемическую кому, для устранения которой понадобятся реанимационные методы.
Адреналин
Лекарство применяется как в виде экстракта, так и в синтетических вариантах. Он эффективен при лечении аутоиммунных состояний.
При переизбытке может вызывать некоторые дискомфортные ощущения:
- аритмию сердца;
- скачки уровня АД;
- спазмирование сосудистой стенки;
- нарушения зрения;
- расстройства ЖКТ.
Такие осложнения требуют корректировки дозы или смены средства на лекарство другого производителя.
Глюкокортикоиды
К применению глюкокортикостероидов стоит относиться со всей внимательностью.
Они наиболее опасны своими негативными проявлениями:
- образованием тромбов;
- сердечной недостаточностью;
- увеличением количества глюкозы;
- развитием остеопороза;
- асептическими некрозы;
- увеличением массы тела.
При резком прекращении приема глюкокортикостероидов могут возникнуть продолжительные расстройства неровной системы, а также полное прекращение синтеза гормонов в коре надпочечников.
КОК
Современная фарма предоставляет большой спектр для предотвращения беременности.
За несколько лет использования гормональных контрацептивов разработано много средств, влияющих на организм женщины с минимальными побочными эффектами.
Но при длительном использовании могут сохраняться следующие негативные последствия:
- сухость внешних половых органов;
- снижение полового влечения;
- нарушение цикла;
- нарушение работы нервной системы;
- тромбофлебит;
- разрушение капилляров.
Для корректировки состояния необходимо поменять препарат, а также начать витаминотерапию.
Применение мужских гормональных препаратов
Гормоны для мужчин – это, прежде всего, . Поддержание нормального уровня мужских гормонов у пациентов, страдающих их снижением, очень важно для сбалансированной работы всех систем мужского организма.
Такая необходимость может появиться уже в возрасте около 30 лет.
Мужчины могут жаловаться на следующие расстройства:
- снижение либидо;
- снижение эрекции;
- бессонница, вялость;
- ожирение;
- проблемы с сердцем;
- облысение.
Осложнениями могут стать также следующие проявления:
- сахарный диабет;
- остеопороз;
- аденома предстательной железы.
Для устранения данных недугов на основании анализов могут быть назначены препараты тестостерона, которые выпускаются в разном виде и положительно влияют на мужской организм.
Виды препаратов для мужчин
выпускаются в следующих формах:
- таблетки;
- гели;
- мази;
- пластыри;
- инъекции;
- имплантаты.
У всех способов лечения есть свои особенности, разнятся они также и по цене.
Тестостерон в виде таблеток
Плюсом их применения является хорошая усваиваемость, но вывод из организма ускоряется, что требует частого применения.
Наиболее популярными средствами этой категории считаются таблетки под названием Андриол.
Мази и гели
Обладают самой быстрой и большой биодоступностью, но их использование подразумевает частое применение.
Самым популярным препаратом этой категории считается Андрогель, стоимость его высока — от 2400 рублей за упаковку, рассчитанную на 1 месяц применения.
Вред гормональных мазей может представлять собой возникновение аллергических реакций или передозировки препарата.
Пластырь
В андрологии применяются пластыри, которые крепятся на тело или на мошонку с периодичностью один раз в день. может вызывать аллергию.
Уколы
Такие препараты бывают быстрого действия и пролонгированного.
Чем опасны гормональные препараты такой формы выпуска?
В тяжелых случаях они могут вызывать системные поражения, а также становиться причиной возникновения онкологии при длительном использовании.
Применяют следующие препараты:
- Небидо;
- Тестостерон депо;
- Сустанон-250;
- Тестэнат.
Действие каждой инъекции может длиться от недели до 3 месяцев в зависимости от производителя и дозы.
Имплантант
Введение имплантанта травматично, но обладает высокой эффективностью.
Лекарство выделяется в кровь постепенно и сохраняется до полугода.
Профилактика уменьшения побочных эффектов
Часто побочные эффекты может вызывать неправильный прием гормональных препаратов.
Чтобы этого не произошло, необходимо придерживаться следующих правил:
- Дозу согласовывать с врачом после получения результатов анализов.
- Покупать препараты от проверенных производителей.
- Пить в строго обозначенное время.
- Не пропускать прием и не увеличивать дозу самостоятельно.
Простыми методами можно добиться комфортного применения лекарств, а также максимального извлечения их эффективности.
При этом вред гормональных препаратов, например, женских КОК, будет максимально снижен.
Факт!
Средствами, обладающими наибольшим количеством (до 40% от всех случаев применения) побочных эффектов считаются лекарства глюкокортикоиды. Самостоятельное или бесконтрольное их использование чревато тяжелыми последствиями.
Прогноз лечения гормонами
Влияние гормональных препаратов на организм неоднозначно. Дозы должны выбираться грамотным специалистом для извлечения максимальной пользы препарата и снижения его побочных эффектов.
Если соблюдать все правила применения таких медицинских средств, можно добиться хорошей динамики терапии.
Рейтинг автора
Автор статьи
Практикующий гинеколог-эндокринолог, дипломированный специалист.
Написано статей
Source: EndokrinnayaSistema.ru
Источник

Стероидный сахарный диабет – это эндокринная патология, развивающаяся в результате высокого содержания в плазме крови гормонов коры надпочечников и нарушения углеводного обмена. Проявляется симптомами гипергликемии: быстрой утомляемостью, усилением жажды, учащенным обильным мочеиспусканием, обезвоживанием, увеличением аппетита. Специфическая диагностика основана на лабораторном выявлении гипергликемии, оценке уровня стероидов и их метаболитов (моча, кровь). Лечение стероидного диабета включает отмену или снижение дозировки глюкокортикоидов, хирургические операции, сокращающие выработку кортикостероидных гормонов, и антидиабетическую терапию.
Общие сведения
Стероидный сахарный диабет (ССД) может быть спровоцирован продолжительным увеличением секреции кортикостероидов или их приемом в форме препаратов. Во втором случае заболевание имеет синонимичное название – лекарственный диабет. Изначально он не связан с функциональным состоянием поджелудочной железы, развивается на фоне гормонального лечения и может проходить самостоятельно после отмены медикаментов. ССД, спровоцированный увеличением естественных гормонов, чаще всего наблюдается при болезни Иценко-Кушинга. У данной группы пациентов эпидемиологические показатели достигают 10-12%. Точной информации о распространенности ССД среди общей популяции нет.
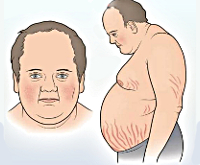
Стероидный сахарный диабет
Причины
По этиологическому признаку стероидный СД подразделяется на эндогенный и экзогенный. При эндогенной форме нарушения работы поджелудочной обусловлены первичным или вторичным гиперкортицизмом. К причинам этой группы относятся:
- Вторичный гиперкортицизм. Синдром Кушинга возникает при повышении уровня АКТГ – гормона, вырабатываемого гипофизом и регулирующего активность надпочечников. Секреция кортикоидов возрастает, возникает высокий риск нарушения функций панкреас.
- Новообразования надпочечников. При первичном гиперкортицизме производство кортикостеридов стимулируется растущей опухолью надпочечника. ССД часто диагностируется при кортикостероме, альдостероме, кортикоэстроме, андростероме.
Второй вариант происхождения стероидного диабета – экзогенный. К группе повышенного риска относятся пациенты с аутоиммунными патологиями, хронической почечной недостаточностью, артериальной гипертензией. Диабет развивается при длительной терапии препаратами, тормозящими секрецию инсулина бета-клетками в поджелудочной железе. Такими лекарственными средствами являются глюкокортикоиды, тиазидные диуретики, гормональные контрацептивы.
Патогенез
Основой развития ССД является продолжительное влияние повышенной концентрации глюкокортикоидов на внутренние органы и процессы метаболизма. Стероидные гормоны угнетают синтез и усиливают распад белков. Увеличивается выделение аминокислот из тканей, в печени ускоряются реакции их переаминирования и дезаминирования, что становится причиной повышения скорости глюконеогенеза – синтеза глюкозы из неуглеводных соединений. В клетках печени активнее откладывается гликоген. Влияние кортикоидов на метаболизм углеводов проявляется через увеличение активности глюкозо-6-фосфатазы, отвечающей за реакции образования глюкозы и фосфатной группы, и через торможение активности глюкокиназы, то есть замедление процесса переработки глюкозы в гликоген.
На периферии сокращается утилизация сахара тканями. Изменение жирового обмена представлено стимуляцией липогенеза, поэтому не наблюдается характерной для СД 1 и 2 типа потери массы тела. Антикетогенный эффект стероидов – препятствие окислению пировиноградной кислоты, повышение в кровотоке молочной кислоты. По характеру течения ССД на первых этапах схож с диабетом первого типа: поражаются β-клетки, сокращается выработка инсулина. Со временем нарастает инсулинорезистентность тканей, что характерно для диабета II типа.
Симптомы стероидного сахарного диабета
Клиническая картина представлена диабетической триадой – полидипсия, полиурия и быстрая утомляемость. В целом симптомы менее выраженные, чем при сахарном диабете 1 типа. Пациенты замечают усиление чувства жажды, постоянную сухость во рту. Объем потребляемой жидкости увеличивается в несколько раз, до 4-8 литров в сутки. Жажда не ослабевает даже в ночное время. Аппетит бывает повышенным, вес остается прежним либо увеличивается. Учащаются позывы к мочеиспусканию. За сутки выделяется 3-4 литра мочи, у детей и пожилых людей развивается ночной энурез. Многие больные страдают бессонницей, днем чувствуют себя уставшими, не справляются с привычными делами, испытывают сонливость.
В начале заболевания симптомы нарастают быстро, как при диабете 1 типа: ухудшается общее самочувствие, появляются головные боли, раздражительность, приливы жара. Длительное течение болезни сопровождается появлением зуда кожи и слизистых оболочек. Чаще возникают гнойничковые поражения, сыпь, раны долго не заживают. Волосы становятся сухими, ногти расслаиваются и обламываются. Ухудшение кровотока и нервной передачи проявляется нарушением терморегуляции в конечностях, чувством покалывания, онемения и жжения в ступнях, реже – в пальцах рук.
Осложнения
Продолжительная гипергликемия приводит к диабетической ангиопатии – поражению крупных и мелких сосудов. Нарушение кровообращения в капиллярах сетчатки проявляется снижением зрения – диабетической ретинопатией. Если страдает сосудистая сеть почек, то ухудшается их фильтрующая функция, возникают отеки, повышается артериальное давление – развивается диабетическая нефропатия. Изменения в крупных сосудах представлены атеросклерозом. Наиболее опасны атеросклеротические повреждения артерий сердца и нижних конечностей. Дисбаланс электролитов и недостаточное кровоснабжение нервной ткани провоцируют развитие диабетической нейропатии. Она может проявляться судорогами, онемением ступней и пальцев на руках, сбоями в работе внутренних органов, болями различной локализации.
Диагностика
В группе риска по развитию стероидной формы диабета – лица с эндогенным и экзогенным гиперкортицизмом. Периодические исследования уровня глюкозы с целью выявления гипергликемии показаны пациентам с болезнью Кушинга, опухолями надпочечников, лицам, принимающим препараты глюкокортикоидов, диуретики группы тиазидов, гормональные противозачаточные средства. Полное обследование проводится врачом-эндокринологом. К специфическим методам исследования относятся:
- Анализ на глюкозу натощак. У большинства пациентов определяется нормальный или незначительно повышенный уровень глюкозы в крови. Итоговые значения чаще находятся в диапазоне от 5-5,5 до 6 ммоль/л, иногда составляют 6,1-6,5 ммоль/л и выше.
- Глюкозотолерантный тест. Измерение глюкозы спустя два часа после углеводной нагрузки дает более точную информацию о наличии диабета и предрасположенности к нему. О нарушении толерантности к глюкозе свидетельствуют показатели от 7,8 до 11,0 ммоль/л, о диабете – более 11,1 ммоль/л.
- Тест на 17-КС, 17-ОКС. Результат позволяет оценить гормоносекретирующую активность коркового вещества надпочечников. Биоматериалом для исследования является моча. Характерно повышение показателей экскреции 17-кетостероидов и 17-оксикортикостероидов.
- Исследование гормонов. Для дополнительных данных о функциях гипофиза и коркового слоя надпочечников могут быть проведены гормональные тесты. В зависимости от основного заболевания определяется уровень кортизола, альдостерона, АКТГ.
Лечение стероидного сахарного диабета
Этиотропная терапия заключается в устранении причин гиперкортицизма. Одновременно проводятся мероприятия, нацеленные на восстановление и поддержание нормогликемии, повышение чувствительности тканей к действию инсулина, стимуляцию активности сохранных β-клеток. При комплексном подходе медицинская помощь пациентам ведется в следующих направлениях:
- Снижение уровня кортикостероидов. При эндогенном гиперкортицизме в первую очередь пересматриваются методы лечения основной болезни. Если коррекция дозировки лекарств не оказывается эффективной, решается вопрос о хирургическом вмешательстве – удалении надпочечников, корковой части надпочечников, опухолей. Концентрация стероидных гормонов снижается, уровень сахара крови нормализуется. При экзогенном гиперкортицизме производится отмена или замена препаратов, провоцирующих стероидный диабет. Если отменить глюкокортикоиды невозможно, например, при тяжелом течении бронхиальной астмы, для нейтрализации их эффектов назначаются анаболические гормоны.
- Медикаментозная коррекция гипергликемии. Препараты подбираются индивидуально с учетом этиологии СД, его стадии, тяжести течения. Если поджелудочная железа поражена, бета-клетки частично или полностью атрофированы, то назначается инсулинотерапия. При легких формах заболевания, сохранности железистой ткани и обратимой резистентности клеток к инсулину назначаются пероральные гипогликемические средства, например, препараты группы сульфанилмочевины. Иногда пациентам показано сочетанное использование инсулина и гипогликемических лекарств.
- Антидиабетическая диета. Большинству пациентов показана лечебная диета №9. Рацион составляется таким образом, чтобы химический состав блюд был сбалансирован, не провоцировал гипергликемию и содержал все необходимые питательные вещества. Используются принципы низкоуглеводного питания: исключаются источники легких углеводов – сладости, выпечка, сладкие напитки. В рационе преобладают белковые продукты и продукты с высоким содержанием клетчатки. Учитывается гликемический индекс. Прием пищи осуществляется небольшими порциями, 5-6 раз в день.
Прогноз и профилактика
Стероидный СД, как правило, протекает в более мягкой форме и легче поддается лечению, чем СД первого и второго типа. Прогноз зависит от причины развития гиперкортицизма, в большинстве случаев он благоприятный. Профилактика предполагает своевременную и адекватную терапию болезни Кушинга и опухолевых заболеваний надпочечников, правильное использование препаратов глюкокортикоидов, тиазидных диуретиков и оральных контрацептивов. Лицам из групп риска необходимо регулярно выполнять скрининговые исследования глюкозы крови. Это позволяет выявить нарушения обмена углеводов на стадии преддиабета, скорректировать основное лечение, начать соблюдать принципы диетического питания.
Источник
В организме человека содержится большое количество гормонов, каждый из которых выполняет свою функцию. Мелатонин при диабете играет такую же важную роль, как инсулин или гормон роста. Он отвечает за метаболическую активность и биоритмы. Недостаток гормонов может привести к развитию сахарного диабета или других патологий в органах и системах. Поэтому необходимо следить за состоянием организма и при первых признаках болезни обращаться к специалисту. Врач определит природу недуга и назначит грамотное лечение, которое поможет предотвратить развитие любых заболеваний.

Стероидный диабет: главные характеристики отклонения
Причины развития патологии
Стероидный сахарный диабет относится к вторичным инсулинозависимым видам патологии. Кортикостероиды, которые вырабатывает кора надпочечников, предназначены для контроля обменных и защитных процессов организма. В избыточном количестве стероидные гормоны способны оказать негативное влияние на органы и спровоцировать развитие заболевания. Однако первостепенной причиной развития недуга является применение гормональных средств, из-за чего и появляется диабет лекарственного типа.
Спровоцировать стероидный диабет могут:
- Противовоспалительные препараты. Используются при развитии бронхиальной астмы, аутоиммунных заболеваниях. К ним относятся «Дексаметазон», «Гидрокортизон», «Преднизолон».
- Гормон роста. Помогает ускорить белковый синтез и активно устраняет подкожные жировые отложения. Применяется спортсменами, которые занимаются моделированием своего тела. Его избыток в организме влияет на образование сахарного диабета.
- Средства мочегонного действия. Спровоцировать сахарный диабет могут тиазидные диуретики: «Дихлотиазид», «Гипотиазид», «Нефрикс».
- Вещества, улучшающие сон. Особенно препарат «Мелаксен», который вызывает повышение или понижение уровня глюкозы.
Диабет стероидного вида не входит в панкреатическую группу и не связан с нарушением работы щитовидной железы.
Вернуться к оглавлению
Симптомы развития недуга
 Вначале развития болезни бета-клетки функционируют.
Вначале развития болезни бета-клетки функционируют.
Сахарный диабет стероидного вида сочетает в себе особенности проявления патологии 1 и 2 типа. Сначала происходит деформация бета-клеток, которые образуют поджелудочную железу. При диабете 1-го типа клетки продолжают функционировать еще некоторое время. Прогрессируя, заболевание приводит к снижению инсулина и нарушению чувствительности тканей, развивается 2-й тип болезни. Затем происходит полное прекращение производства инсулина, что свойственно инсулинозависимому диабету. Клиническая картина при лекарственном диабете идентична другим видам:
- повышается интенсивность мочеиспускания;
- возрастает потребность в воде;
- происходит быстрое утомление организма.
Вернуться к оглавлению
Инсулин и его недостаток в организме
Численность гормонов, которые вырабатывают надпочечники, увеличивается в индивидуальном порядке. После применения глюкокортикоидов не у всех людей появляется сахарный диабет. Такие вещества одновременно влияют на поджелудочную железу и снижают выработку инсулина. Чтобы поддержать нормальный уровень глюкозы, органу приходится активнее работать. При этом у диабетика уже нарушен углеводный обмен и железа работает с неполной силой, что приводит к осложнениям при неосторожном применении стероидов.
Вернуться к оглавлению
Анализы для выявления патологии
 На приеме эндокринолог составит перечень необходимых обследований.
На приеме эндокринолог составит перечень необходимых обследований.
При появлении признаков патологии следует проконсультироваться с эндокринологом. Он составит первичный анамнез заболевания и назначит следующие диагностические мероприятия:
- анализы крови и урины;
- изучение глюкозной концентрации в крови до приема пищи;
- исследование крови на уровень глюкозы после еды;
- проверка уровня кетоновых тел;
- анализы на гормоны.
Вернуться к оглавлению
Какие препараты помогают повысить уровень инсулина в организме
Недостаток вырабатываемого гормона при сахарном диабете необходимо восполнять. Для этого можно использовать:
- Инсулин растворимого типа — незаменимое средство в борьбе с недугом. Его преимущество — возможность подкожного, внутривенного и внутримышечного применения. После введения он начинает действовать в течение 15—30 минут и заканчивает через 6—8 часов.
- Аналоги рекомбинантного вида. Назначаются, если лечение требует непрерывного подкожного введения. Уникальность таких средств состоит в возможности их применения непосредственно перед приемом пищи. Время воздействия на организм составляет не более 3-х часов.
- «Изофан-инсулин ЧП» — изменяет мембранный транспорт глюкозы и ионов.
- Смеси из различных лекарственных веществ. Они выпускаются в специальных картриджах для шприц-ручек. Очень просты в использовании.
Вернуться к оглавлению
Какие разновидности патологии существуют и их особенности?
Гормональные нарушения при заболевании имеют свои отличия. Выделяются следующие типы:
 MODY-тип заболевания передается генетически с высокой вероятностью.
MODY-тип заболевания передается генетически с высокой вероятностью.
- MODY-диабет. Это отклонение 2-го вида, которое проявляется в молодом возрасте (между 15—30 годами). Главным фактором, влияющим на его развитие, являются генетические нарушения инсулиновой секреции. Он бывает аутосомно — доминантным (риск развития составляет 75%, если один из родителей страдает от недуга) и митохондриальным (передать ген патологии может только мать).
- LADA-диабет. Патология аутоиммунного характера, которая поражает более взрослое население (35—45 лет). В основном диагностируется у людей, которые при заболевании не подвержены излишнему весу и гипертензии. Лечение требует активной инсулинотерапии, т. к. средства перорального назначения не приносят желаемого эффекта и часто абсолютно бесполезны.
Мелатонин при сахарном диабете, как и любой гормон, должен применяться с осторожностью. При недолгом применении средство активно помогает бороться с бессонницей и улучшает состояние больного. Но его длительное воздействие снижает гликированный гемоглобин и может спровоцировать осложнения. Поэтому при первых проявлениях гормонального дисбаланса следует обратиться к лечащему врачу, который проведет диагностику и назначит индивидуальное лечение, учитывая особенности болезни.
Источник
