Изменение кожи ног при сахарном диабете
Изменения кожи встречаются у многих людей страдающих сахарным диабетом. В некоторых случаях они могут даже стать первым симптомом, позволяющим диагностировать заболевание. Примерно у трети лиц с этой патологией в течение жизни возникают такие симптомы, как кожный зуд, грибковые или бактериальные инфекции. Развиваются и другие, более редкие кожные осложнения. Для глубокого увлажнения кожи и облегчения симптомов разработано много косметических средств. Обычно они обеспечивают временное улучшение и для достижения оптимального результата необходимо их регулярное применение.
Наиболее опасны при диабете инфекционные осложнения. Для их предотвращения нужно соблюдать правила ухода.

Кожный зуд
Зуд кожи является одним из первых признаков сахарного диабета. Часто его причиной становится повреждение нервных волокон, расположенных в верхних слоях дермы, связанное с высоким уровнем сахара в крови. Однако еще до повреждения нервов в них возникает воспалительная реакция с выделением активных веществ – цитокинов, которые вызывают зуд. В тяжелых случаях этот симптом связан с печеночной или почечной недостаточностью, развившимися в результате диабетического поражения тканей.
Зудом сопровождаются некоторые кожные заболевания:
- грибковое поражение стоп;
- инфекции;
- ксантомы;
- липоидный некробиоз.
Зуд при диабете обычно начинается на нижних конечностях. В этих же областях часто теряется кожная чувствительность и появляется покалывание или жжение. Больной чувствует дискомфорт от обычной одежды, часто просыпается ночью, испытывает постоянную потребность почесаться. При этом других внешних признаков болезни может и не быть.
Читайте также: Другие причины кожного зуда
Зависимость поражений кожи от типа диабета
Перечисленные ниже поражения у лиц с диабетом встречаются намного чаще, чем в среднем. Однако некоторые из них более характерны для того или иного типа заболевания.
При заболевании 1-го типа чаще отмечаются:
- околоногтевые телеангиэктазии;
- липоидный некробиоз;
- диабетические буллы;
- витилиго;
- красный плоский лишай.
У лиц со 2-м типом патологии более часто наблюдаются:
- склеротические изменения;
- диабетическая дерматопатия;
- черный акантоз;
- ксантомы.
Инфекционные поражения наблюдаются у лиц с обоими типами диабета, но все же чаще при втором из них.
Типичные кожные изменения
Дерматологи отмечают разнообразные проблемы с кожей при сахарном диабете. Различные патологические процессы имеют разную природу и, следовательно, разное лечение. Поэтому при появлении первых кожных изменений необходимо обратиться к эндокринологу.
Диабетическая дерматопатия
Сопровождается появлением пятен на передних поверхностях голеней. Это самое распространенное кожное изменение при диабете и часто свидетельствует о его неадекватном лечении. Дерматопатия представляет собой небольшие круглые или овальные коричневые пятна на коже, очень похожие на пигментные (родинки).
Обычно они наблюдаются на передней поверхности голеней, но на асимметричных участках. Пятна не сопровождаются зудом и болью и не требуют лечения. Причина появления этих изменений – диабетическая микроангиопатия, то есть поражение капиллярного русла.
Липоидный некробиоз
Заболевание связано с поражением мельчайших кожных сосудов. Клинически характеризуется появлением одной или нескольких мягких желтовато-коричневых бляшек, которые медленно развиваются на передней поверхности голени в течение нескольких месяцев. Они могут сохраняться в течение нескольких лет. У некоторых пациентов повреждения возникают на груди, верхних конечностях, туловище.
В начале патологии появляются коричнево-красные или телесного цвета папулы, которые медленно покрываются воскообразным налетом. Окружающая кайма слегка приподнята, а центр опускается и приобретает желто-оранжевый оттенок. Эпидермис становится атрофичным, истонченным, блестящим, на его поверхности видны многочисленные телеангиэктазии.
Очаги имеют склонность к периферическому росу и слиянию. При этом образуются полициклические фигуры. Бляшки могут изъязвляться, при заживлении язв формируются рубцы.
Если некробиоз поражает не голени, а другие участки тела, бляшки могут располагаться на приподнятом, отечном основании, покрываться мелкими пузырьками. Атрофия дермы при этом не возникает.
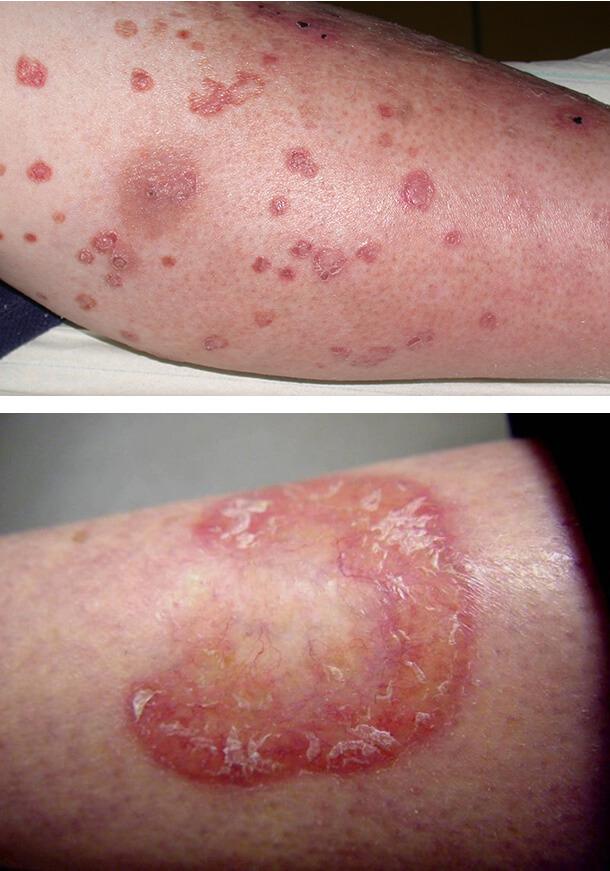
1. Диабетическая дерматопатия
2. Липоидный некробиоз
Околоногтевые телеангиоэктазии
Проявляются как красные расширенные тонкие сосуды, к
оторые являются следствием потери нормального микроциркуляторного русла и расширения оставшихся капилляров. У лиц с диабетическим поражением этот симптом наблюдается в половине случаев. Он часто сочетается с покраснением околоногтевого валика, болезненностью тканей, постоянными заусенцами и травмами кутикулы.
Витилиго
Появление светлых кожных пятен обычно возникает при диабете 1-го типа у 7% больных. Развивается заболевание в возрасте 20- 30 лет и связано с полиэндокринопатией, в том числе недостаточностью функции надпочечников, аутоиммунным поражением щитовидной железы и патологией гипофиза. Витилиго может сочетаться с гастритом, пернициозной анемией, выпадением волос.
Заболевание плохо поддается лечению. Пациентам советуют избегать солнечных лучей и использовать солнцезащитные средства с ультрафиолетовым фильтром. При изолированных небольших пятнах, расположенных на лице, могут использоваться мази с глюкокортикостероидами.
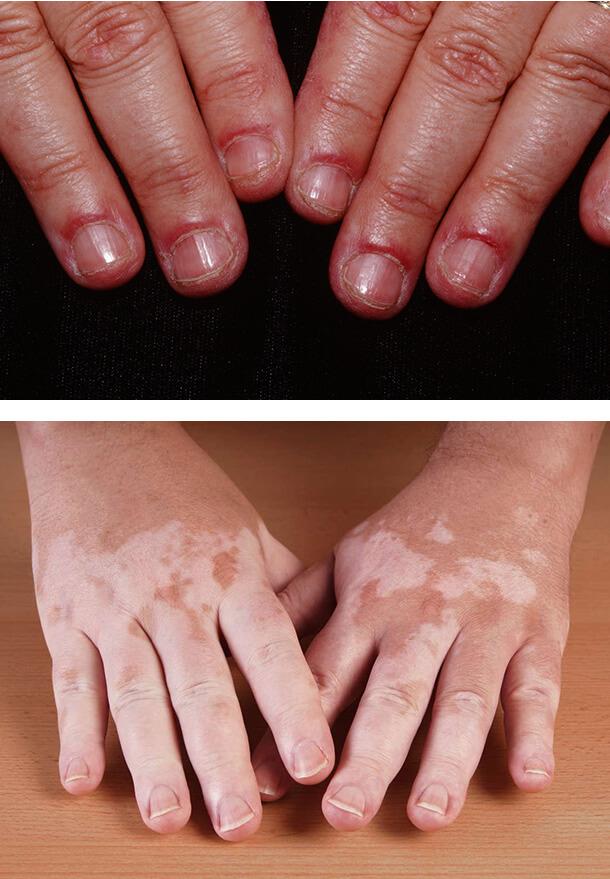
1. Околоногтевые телеангиоэктазии
2. Витилиго
Красный плоский лишай
Данное поражение кожи наблюдается у пациентов с 1 типом диабета. Клинически красный плоский лишай проявляется плоскими покраснениями неправильной формы на запястьях, тыле стопы и голенях. Также патология поражает полость рта в виде белых полосок. Необходимо отличать эти проявления от побочных лихеноидных реакций на лекарственные средства (например, противовоспалительные или гипотензивные препараты), но точная дифференцировка возможна только после гистологического исследования очага поражения.
Диабетические пузыри (буллы)
Такое состояние кожи встречается редко, но свидетельствует о постоянно высоком уровне сахара в крови. Диабетические буллы очень похожи на пузыри, возникающие при ожогах. Они локализуются на ладонях, стопах, предплечьях, нижних конечностях. В течение нескольких недель очаги поражения исчезают самопроизвольно, если не присоединилась вторичная инфекция и не развилось нагноение. Осложнение чаще поражает мужчин.
Обычные причины буллезного дерматоза – травмы, но поражение может возникать и спонтанно. Размер отдельного пузыря варьируется от нескольких миллиметров до 5 см.
Происхождение диабетических булл неясно. Они содержат прозрачную жидкость и в дальнейшем заживают, не оставляя шрамов. Лишь иногда остаются небольшие рубцы, которые хорошо поддаются лечению наружными средствами.
Заболевание связано с плохим контролем болезни и высоким уровнем сахара в крови.
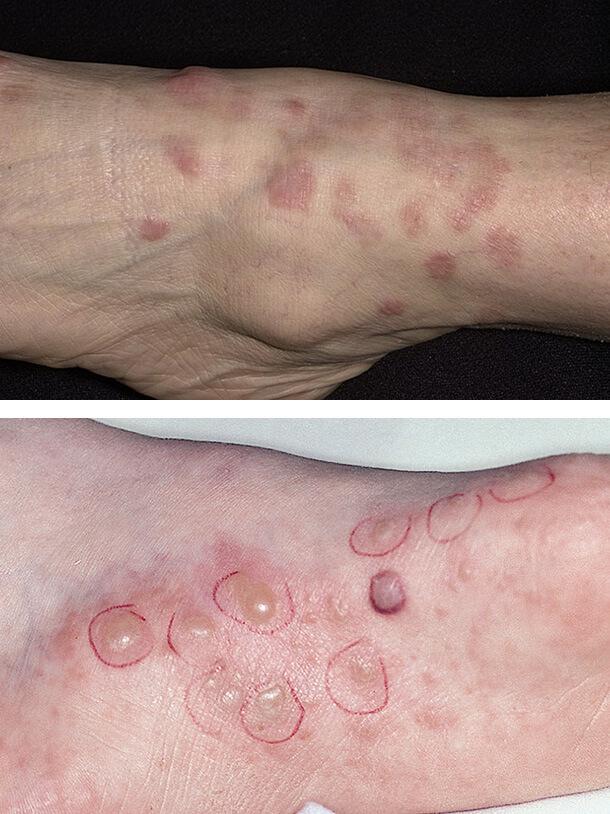
1. Красный плоский лишай
2. Диабетические буллы
Диабетический рубеоз
Это постоянное или временное покраснение эпидермиса щек, реже лба или конечностей. Оно связано с ухудшением кровенаполнения капилляров при микроангиопатии.
Пиодермия
Кожные проявления сахарного диабета нередко включают инфекционные поражения. Это связано со снижением иммунитета и нарушением кровоснабжения. Любая инфекция, возникающая на фоне диабетической ангиопатии, протекает тяжелее. У таких людей чаще возникают фурункулы, карбункулы, фолликулит, импетиго, угревая сыпь, панариций и другие виды пиодермии.
Типичное поражение кожи при диабете – фурункулез. Это глубокое воспаление волосяного фолликула, ведущее к образованию гнойника. Появляются красные, припухшие, болезненные узелки на участках кожи, имеющих волосы. Нередко это первый симптом диабета.
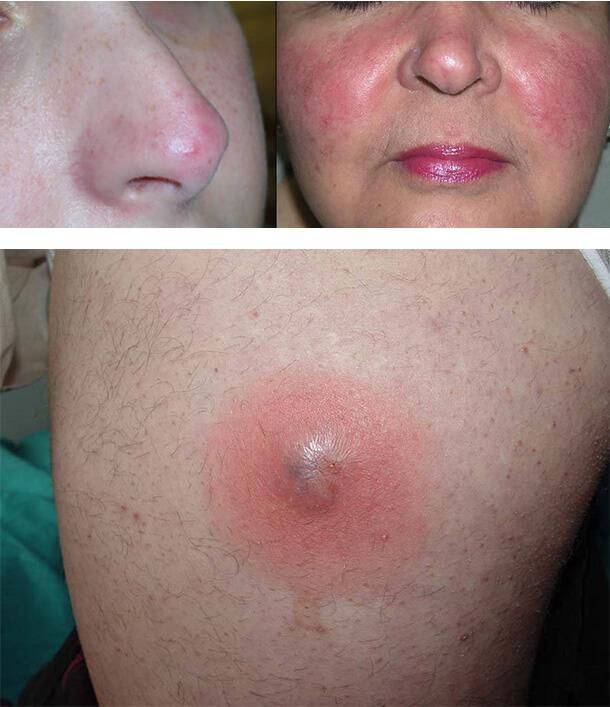
1. Диабетический рубеоз
2. Пиодермия
Грибковые инфекции
Заболевания кожи при сахарном диабете часто связаны с грибковым поражением. Особенно благоприятные условия создаются для размножения грибков рода Кандида. Чаще всего повреждение развивается в кожных складках с повышенной температурой и влажностью, например, под молочными железами. Также поражаются межпальцевые промежутки на кистях и стопах, уголки рта, подмышечные впадины, паховые области и половые органы. Болезнь сопровождается зудом, жжением, покраснением, белым налетом на пораженных участках. Может развиться грибок ногтей и разноцветный лишай.
Кольцевидная гранулема
Это хроническое рецидивирующее кожное заболевание с разной клинической картиной. Высыпания могут быть единичными или множественными, располагаться подкожно или в виде узлов. При диабете наблюдается преимущественно диссеминированная (распространенная) форма.
Внешне поражение выглядит как толстые папулы (бугорки) в виде линз и узелки розово-фиолетового или телесного цвета. Они сливаются в многочисленные кольцевидные бляшки с гладкой поверхностью. Располагаются на плечах, верхней части туловища, на тыльной стороне ладоней и подошв, в области затылка, на лице. Количество элементов сыпи может достигать нескольких сотен, а их размер – до 5 см. Жалобы обычно отсутствуют, иногда отмечается умеренный непостоянный зуд.
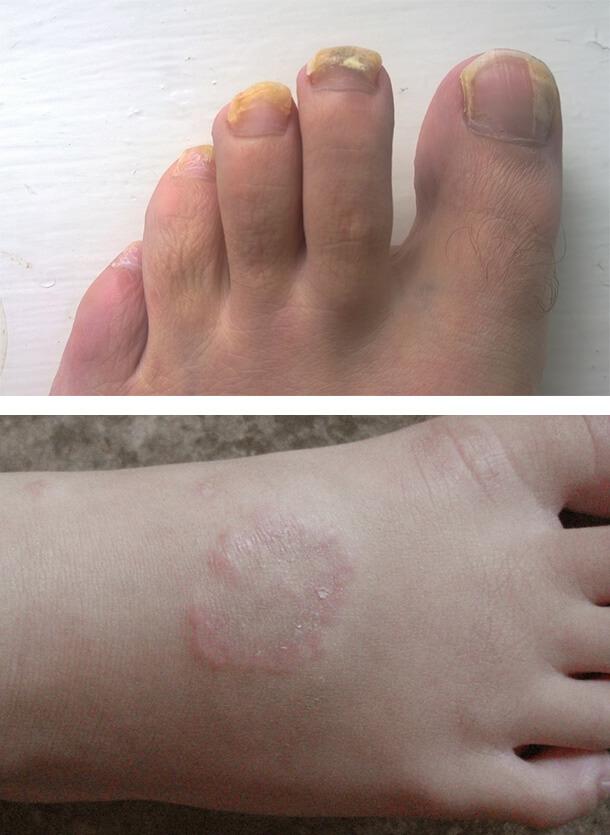
1. Грибковые инфекции
2. Кольцевидная гранулема
Диабетический склероз кожи
Изменения кожи вызваны отеком верхней части дермы, нарушением строения коллагена, накоплением коллагена 3-го типа и кислых мукополисахаридов.
Склероз входит в состав синдрома «диабетической руки», поражает около трети лиц с инсулинзависимым вариантом болезни и клинически напоминает прогрессирующую склеродермию. Очень сухая кожа на тыльной поверхности ладоней и пальцев уплотняется и стягивается, в области межфаланговых суставов она становится шероховатой.
Процесс может распространиться на предплечья и даже на туловище, имитируя склеродермию. Ограничивается активное и пассивное движение в суставах, пальцы кисти принимают постоянное положение умеренного сгибания.
Также может возникнуть покраснение и утолщение кожи на верхней части туловища. Это наблюдается у 15% пациентов. Пораженные участки резко отграничены от здорового кожного покрова. Такое состояние в 10 раз чаще встречается у мужчин. Начинается процесс постепенно, плохо диагностируется, обычно возникает у лиц с ожирением.
Ксантомы
Плохой контроль уровня сахара в крови может привести к развитию ксантом – желтых папул (высыпаний), которые расположены на задней стороне конечностей. Ксантомы связаны с повышенным уровнем липидов в крови. При этом состоянии жиры накапливаются в клетках кожи.
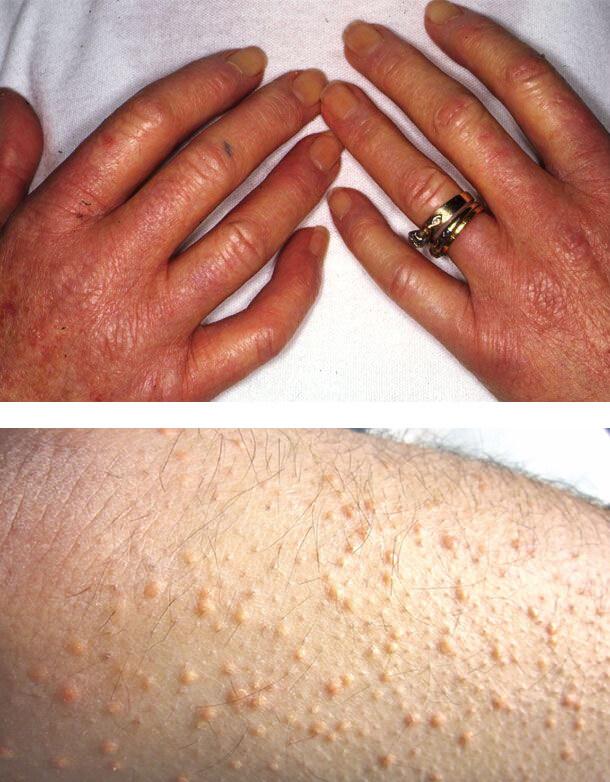
1. Диабетический склероз кожи
2. Ксантомы
Диабетическая гангрена
Это тяжелая инфекция стопы, возникающая при значительном нарушении кровоснабжения конечностей. Она поражает пальцы ног и пятки. Внешне поражение выглядит как черный некротизированный участок, отграниченный от здоровой ткани покрасневшей воспалительной зоной. Заболевание требует срочного лечения, может понадобиться ампутация части конечности.
Диабетическая язва
Это округлое, глубокое, плохо заживающее поражение. Чаще всего оно возникает на стопах и у основания большого пальца. Язва возникает под влиянием различных факторов, таких как:
- плоскостопие и другие деформации костного скелета стопы;
- периферическая нейропатия (поражение нервных волокон);
- атеросклероз периферических артерий.
Все эти состояния чаще наблюдаются именно при диабете.
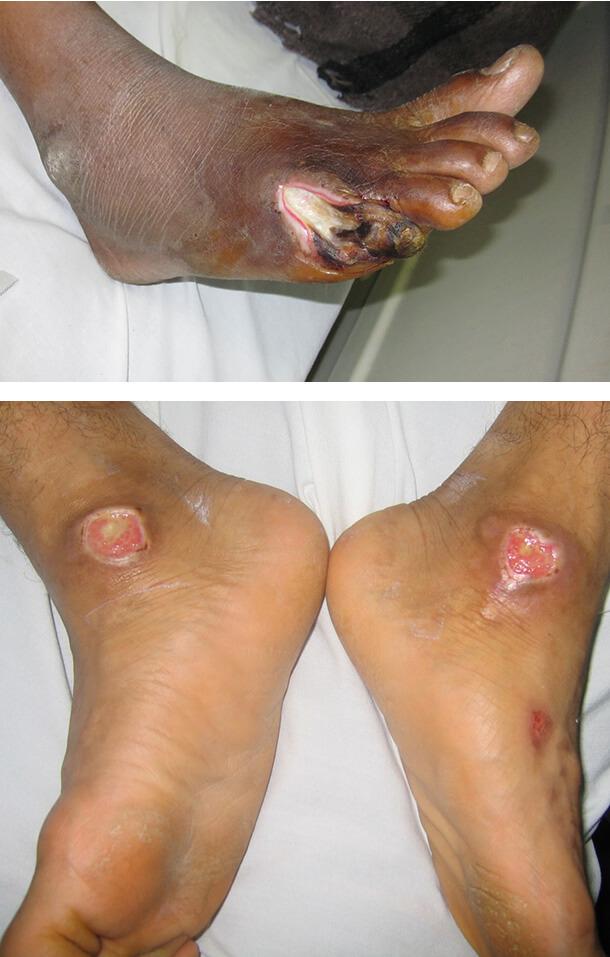
1. Диабетическая гангрена
2. Диабетическая язва
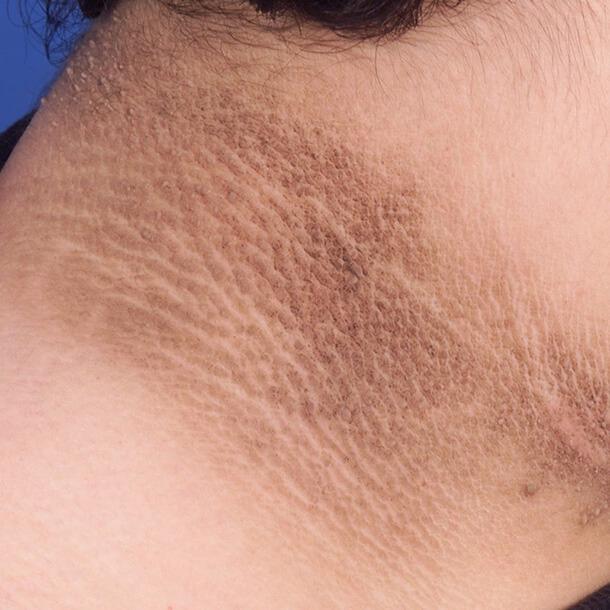
Черный акантоз
Проявляется симметричными гиперпигментированными изменениями в виде кожных бляшек, которые располагаются на сгибательных поверхностях суставов и участках, подвергающихся интенсивному трению. Ороговевшие симметричные темные бляшки также располагаются в подмышечных складках, в области шеи, на ладонях.
Чаще это связано с инсулинорезистентностью и ожирением, реже может быть признаком злокачественной опухоли. Также акантоз служит одним из признаков синдрома Кушинга, акромегалии, поликистоза яичников, гипотиреоза, гиперандрогении и других нарушений эндокринной функции.

Черны акантоз
Лечение
Как и чем снять зуд при диабете?
Первое правило – нормализация уровня сахара в крови, то есть полноценное лечение основного заболевания.
При зуде без других внешних признаков могут помочь такие рекомендации:
- не принимать горячие ванны, которые сушат кожу;
- наносить увлажняющий лосьон на все тело сразу после высыхания кожи при мытье, за исключением межпальцевых промежутков;
- избегать увлажняющих средств с красителями и отдушками, лучше всего использовать гипоаллергенные средства или специальные аптечные препараты для ухода за кожей при диабете;
- соблюдать необходимую диету, избегать употребления простых углеводов.
Уход за кожей при сахарном диабете также включает такие правила:
- использовать мягкое нейтральное мыло, хорошо смывать его и аккуратно просушивать кожную поверхность, не растирая ее;
- аккуратно промокать область межпальцевых промежутков, избегать повышенной потливости стоп;
- избегать травмы кожи, околоногтевого валика, кутикулы при уходе за ногтями;
- использовать только хлопчатобумажное белье и носки;
- по возможности носить открытую обувь, позволяющую стопам хорошо проветриваться;
- при появлении любых пятен или повреждений обращаться к эндокринологу.
Постоянно сухая кожа нередко трескается и может инфицироваться. В дальнейшем это способно вызвать тяжелые осложнения. Поэтому при появлении повреждений необходима консультация врача. Помимо средств, улучшающих кровообращение и функцию периферических нервов (например, Берлитион), эндокринолог может назначить заживляющие мази. Вот наиболее эффективные из них при диабете:
- Бепантен, Пантодерм, Д-Пантенол: при сухости, трещинах, ссадинах;
- Метилурацил, Стизамет: при плохо заживающих ранах, диабетических язвах;
- Репарэф: при гнойных ранах, трофических язвах;
- Солкосерил: гель – при свежих, мокнущих поражениях, мазь – при сухих, заживающих ранках;
- Эбермин: очень эффективное средство при трофических язвах.
Лечение должно осуществляться только под контролем врача. Инфекция при диабете очень быстро распространяется и поражает глубокие кожные слои. Нарушенное кровоснабжение и иннервация создают условия для некроза тканей и формирования гангрены. Лечение такого состояния обычно хирургическое.
Видео: Об уходе за ногами при сахарном диабете
Кожные реакции на инсулин
Не стоит забывать, что многие кожные поражения при диабете связаны с введением инсулина. Белковые примеси в препарате, консерванты, сама молекула гормона могут вызывать аллергические реакции:
- Местные реакции достигают максимальной выраженности в течение 30 минут и исчезают через час. Проявляются покраснением, иногда возникает крапивница.
- Системные проявления приводят к появлению покраснения кожи и диффузной уртикартной сыпи. Анафилактические реакции нехарактерны.
- Часто отмечаются реакции поздней гиперчувствительности. Они отмечаются через 2 недели после начала введения инсулина: на месте инъекции через 4-24 часа после нее возникает зудящий узелок.
Другие осложнения инъекций инсулина включают образование келоидных рубцов, ороговевания кожи, пурпуру и локализованную пигментацию. Инсулинотерапия также может привести к липоатрофии – ограниченному уменьшению объема жировой ткани на месте инъекций через 6-24 месяца после начала лечения. Чаще страдают от этой патологии дети и женщины с ожирением.
Липогипертрофия клинически напоминает липому (жировик) и проявляется как мягкие узлы в месте частых инъекций.
Источник
Комментариев:
Рейтинг: 0
Зуд, жжение, высыпания, покраснения на ногах или одной ноге может спровоцировать множество факторов, которые обусловлены сбоем в организме либо внешним воздействием. Кожный покров отражает состояние человека, работу внутренних органов и систем. Нередко кожные симптомы свидетельствуют о развитии серьезного заболевания – варикоз, сахарный диабет, тромбофлебит.
Покраснения ног выше или ниже колен: механические причины
Заболевания, приводящие к покраснению ног
Если появилось раздражение на нижних конечностях, присутствует зуд, жжение и др. тревожные симптомы, то это может свидетельствовать об экземе, дерматите, аллергической реакции, чесотке, рожистом воспалении, сахарном диабете, аутоиммунной патологии и др. болезнях. Почему появились пятна на ногах, пациент может только предполагать. Истинную причину поможет установить доктор после лабораторных анализов и диагностики.
Важно: вероятность положительного результата при самостоятельном лечении низкая, а риск присоединения осложнений высокий.
Рожистое воспаление
Микоз стоп
Герпес на ногах
Аллергическая реакция: покраснения, зуд, отек
Читайте также: Шприц ручка для растана
Симптомы аллергической реакции:
- Пятна и сыпь на ногах.
- Ступни шелушатся, болят.
- Сильный зуд.
- Жжение (иногда).
- Фаланги пальцев мягкие и красные.
При малой сопротивляемости организма, даже у здорового человека, не имеющего в анамнезе аллергию, могут возникнуть ее клинические проявления.
Сахарный диабет как причина красноты на ногах
Сахарный диабет предстает хроническим заболеванием, вследствие которого у пациентов наблюдается постоянно высокий сахар в крови. Хронически высокая глюкоза провоцирует множество осложнений. Одно из них – появление красных пятен на ногах. Гиперемия обусловлена повреждением строения кровеносных сосудов, которые истончились из-за высокого сахара в организме. Гиперемия возникает на стопе и голени, в большинстве случаев одновременно «страдают» обе ноги.
Если покраснения вызваны сахарным диабетом, то будут присутствовать другие симптомы:
- Утомляемость при физической активности;
- Болевой синдром в голенях различной интенсивности;
- Выпадение волос на ногах;
- Кровоподтеки под ногтевой пластиной;
- Изменение структуры ногтей: утолщение, деформация;
- Отечность.
Важно: «безобидные» покраснения при отсутствии своевременной терапии могут трансформироваться в открытые язвы с последующим некрозом тканей.
Причины покраснения на ногах у женщин и мужчин многочисленны и разнообразны. Они связаны не только с механическим воздействием – некачественная одежда, но и с серьезными системными заболеваниями. Игнорирование или самолечение – высокий риск осложнений.
При сахарном диабете, под воздействием патологических изменений в обменных процессах, развиваются множественные осложнения, которые затрагивают функции внутренних систем организма.
Поражаются практически все органы, в том числе и кожные покровы.
Пятна, язвы, огрубевшие участки кожи являются частым проявлением заболевания у диабетиков.
Причины поражения кожи
Нарушения углеводного обмена, характерные для сахарного диабета, вызывают образование повышенного содержания в организме инсулина или же, при недостатке гормона, увеличенную концентрацию сахара в крови. Переизбыток инсулина или глюкозы приводит к нарушению питания тканей дермы и структурным изменениям эпителиальных клеток. Скопление в клетках продуктов распада обменных процессов провоцирует повреждение волосяных фолликулов.
Повышенное содержание сахара негативно влияет на кровообращение и функцию нервных окончаний, расположенных в кожных покровах. Это приводит к снижению чувствительности конечностей, повышению склонности к появлению повреждений ног. К тому же вследствие заболевания защитные силы организма ослаблены и функция регенерации мягких тканей нарушена.
В результате диабетики не сразу замечают появившиеся на теле повреждения, из-за низкой скорости восстановления клеток ранки долго не заживают, а по причине ослабленного иммунитета к общей картине присоединяются бактериальные или грибковые инфекции.
Таким образом, к причинам появления кожных пятен при диабете можно отнести:
- повышенное содержание глюкозы в крови;
- высокую концентрацию инсулина (инсулинорезистентность);
- нарушение циркуляции крови в конечностях;
- снижение иммунитета;
- поражение нервной системы (нейропатию);
- аллергическую реакцию на инсулин и сахаропонижающие препараты;
- грибковые и бактериальные инфекции.
Существует ряд факторов, способных спровоцировать развитие патологии:
- Ожирение. Тучным людям тяжело обнаружить повреждения на теле. К тому же у таких больных повышена потливость и крупные кожные складки, что приводит к появлению сыпи, потертостей, мозолей и облегчает проникновение инфекции.
- Никотиновая и алкогольная зависимость. Вредные привычки усиливают обезвоженность кожи и способствуют сужению сосудов, что ухудшает кровообращение.
- Ношение узкой и неудобной обуви. Это приводит к появлению мозолей и потертостей.
- Недостаточный уход за кожным покровом. В результате кожные покровы пересыхают, появляются огрубевшие участки и трещины.
- Пожилой возраст. Возрастные изменения вызывают снижение тонуса кожи и пересыхание кожных покровов, особенно в области ног, паха и промежности.
Попытки заниматься самолечением повреждений при наличии сахарного диабета способствуют прогрессированию болезней кожи и появлению осложнений.
Красные пятна при диабетической дерматопатии
На фоне высокой концентрации в крови глюкозы и учащенного мочеиспускания, нарушается кровоснабжение тканей и появляются признаки обезвоживания.
В результате изменяется состояние кожных покровов, они грубеют, на ступне появляются огрубевшие участки, кожа становится сухой и вялой, на пятке образуются трещины. Возникает зуд и шелушение, начинают выпадать волосы.
Кожа меняет цвет: может наблюдаться серый оттенок или желтушность. Из-за расширенных капилляров на щеках появляется румянец (диабетический рубеоз), который часто можно заметить у детей, больных диабетом.
Патологии кожи можно разделить на несколько групп:
- лекарственные — возникшие на фоне инсулинотерапии и приема сахаропонижающих препаратов (аллергический дерматоз, крапивница, постинъекционная липодистрофия, экзема);
- первичные — болезни, развившиеся по причине ангиопатии и нарушений обменных процессов (ксантоматоз, липоидный некробиоз, диабетические пузыри, диабетическая дерматопатия);
- вторичные – инфицирование бактериями или грибками на фоне эндокринных нарушений.
Терапия кожных повреждений затруднена снижением скорости регенерации мягких тканей, поэтому продолжается длительно, с частым появлением рецидивов.
У пациентов, давно страдающих диабетом, формируется ангиопатия. Проявлением патологии является диабетическая дермопатия (см. фото), которая чаще поражает мужчин среднего и пожилого возраста.
Основным симптомом считаются пятна коричневого цвета, покрытые чешуйками, безболезненные и не зудящие, появляющиеся на обеих конечностях и самостоятельно исчезающие через пару лет.
Если диабет протекает недолго, то появление круглых бордовых пятен с четким контуром является признаком эритемы. Такие повреждения имеют крупные размеры, чаще появляются на теле и сопровождаются легким покалыванием. Пятна пропадают через несколько дней без какого-либо лечения.
У тучных диабетиков развивается такое осложнение, как черный акантоз (см. фото). В подмышках и шейных складках появляются коричневые точки.
На поврежденном участке кожа на ощупь бархатистая, с четким кожным рисунком.
В дальнейшем из точки образуется черное пятно. Заболевание чаще всего доброкачественное и пятна вскоре проходят, но встречается и злокачественная форма патологии.
Такое же потемнение может отмечаться и на суставах пальцев. Возникают подобные кожные поражения в результате избытка в организме инсулина, что бывает при инсулинорезистентности.
Проявления липоидного некробиоза
Липоидный некробиоз – что это такое? Это патологическое поражение кожи на ногах, возникающее на фоне нехватки инсулина. Заболевание чаще наблюдается у женщин, страдающих 1 типом сахарного диабета.
Сначала появляются красные пятна на голенях (см. фото), приподнятые над кожей, в дальнейшем они разрастаются и превращаются в бесформенные атрофические бляшки.
В центре образуется коричневое запавшее пятно, на месте которого со временем формируется болезненная язва.
Комплексная терапия кожного заболевания заключается в следующих назначениях:
- препараты для восстановления кровоснабжения (Аевит, Курантил, Трентал);
- обработка пятен Фторокортом, Димексидом, Троксевазином;
- инсулинотерапия внутрь язвы и инъекции Гепарина;
- препараты, нормализующие липидный обмен (Липостабил, Клофибрат);
- лазеротерапия;
- фонофорез с Гидрокортизоном.
В сложных случаях применяется пластическая операция.
Зудящие высыпания
Еще одной формой дерматологического повреждения при сахарном диабете является появление зуда в складках кожи. Обычно патология возникает в течение пяти лет после развития диабета и чаще встречается у женщин.
На локтях, животе или в паху появляются телесные или красные точки. Точки со временем сливаются, пораженный участок кожи сохнет и покрывается трещинами. В ночное время зуд усиливается.
На стопе или пальцах верхних и нижних конечностей могут образовываться диабетические пузыри, достигающие размера в несколько сантиметров.
Цвет дермы в местах повреждений не меняется, высыпания могут сопровождаться незначительным зудом или покалыванием, а могут и не доставлять выраженного дискомфорта. В пузырях содержится кровянистая или прозрачная жидкость, не содержащая патогенной микрофлоры. Через три-четыре недели пузыри исчезают, не оставляя рубцов.
Инфекционные поражения кожи
Пятна, появляющиеся у диабетиков пожилого возраста в паху, между пальцами, в складках кожи и в промежности могут являться признаками кандидомикоза.
Кожа краснеет, на ней образуются трещины и эрозии со светлым контуром и синюшно-красной блестящей поверхностью.
Прилегающие участки кожи могут быть покрыты мелкими пузырьками. Все это сопровождается интенсивным зудом.
Для подтверждения диагноза проводится микробиологический анализ соскоба, взятого с поверхности эрозии.
Терапия заключается в проведении физиопроцедур и приеме Флуконазола или Итраконазола. Для наружного применения назначается Клотримазол, Экзодерил или Ламизил.
Кроме кандидоза на фоне диабета, часто диагностируются такие инфекционные поражения:
- фурункулез;
- панариций;
- рожистое воспаление;
- диабетическая язва стопы;
- пиодермия.
В лечении заболеваний используются антибактериальные препараты, но кожные патологии протекают тяжело и требуют длительной терапии. Заболевания кожи тяжело лечатся и затрудняют эффективную компенсацию высокого уровня глюкозы.
В поврежденных участках начинает синтезироваться вещество, которое воздействует на инсулин, разрушая гормон. К тому же организм стремится избавиться от инфекции и воспаления и включает механизм защиты, что приводит к еще большему истощению иммунитета.
Поэтому для ускорения результата диабетикам повышают дозировку инсулина, назначают препараты, укрепляющие защитные силы организма, а в сложных случаях прибегают к оперативному вмешательству.
Соблюдение профилактических мер поможет предотвратить инфицирование и облегчить течение заболевания:
- защищать кожные покровы от ожогов, ссадин, царапин и ран;
- регулярно осматривать кожу и, обнаружив повреждение, провести обработку антисептиком;
- подбирать удобную, подходящую по размеру обувь, избегая образование мозолей;
- осуществляя уход за кожей, не применять острые предметы, жесткие мочалки, не использовать мыло;
- гигиенические процедуры должны проводиться регулярно с применением мягких, не раздражающих кожу гелей;
- использовать для ухода за кожей смягчающие и увлажняющие косметические средства.
Видео-материал о кожных заболеваниях при диабете:
Обнаружив загноившееся место или рану значительного размера, не надо пытаться лечить повреждение самостоятельно. В этом случае следует срочно посетить врача и предупредить ухудшение состояния.
Зуд при сахарном диабете
Для лечения суставов наши читатели успешно используют DiabeNot. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Зуд – вещь сама по себе неприятная даже для здорового человека, а при сахарном диабете он приносит еще больший дискомфорт. Проблема в том, что при нарушениях обмена веществ этот симптом сопровождает больного очень часто, а из-за постоянных расчесов травмируется кожа. Любые повреждения заживают долго и тяжело, к ним может присоединиться инфекция. Зуд при сахарном диабете у женщин и мужчин возникает одинаково по частоте, и может быть не только на коже, но и на слизистых оболочках половых органов.
Причины возникновения
Как и любой другой неприятный симптом диабета, зуд – это следствие нарушений углеводного обмена. Почему же он возникает? Кожные покровы чешутся из-за повышенного уровня сахара в крови, а при его нормализации дискомфорт обычно проходит. Непосредственными причинами зуда у диабетиков могут быть:
- недостаточное выведение конечных продуктов обмена веществ из организма (повышенный уровень сахара приводит к проблемам с почками и потоотделением, поэтому кожа пересыхает, трескается и сильно чешется);
- развитие на коже грибковой, бактериальной или вирусной инфекции из-за упадка защитных сил организма;
- дерматологические заболевания, которые возникают как побочный эффект от некоторых противодиабетических лекарств (крапивница, эритема, высыпания на коже в виде пузырьков).
Из-за диабета кровеносные сосуды закупориваются и не доставляют в кожу и слизистые оболочки питательные вещества, а также влагу в достаточном количестве. Поэтому происходит снижение эластичности, тонуса и пересыхание этих структур тела человека. Чаще всего зуд проявляется в паху, складках кожи и в области коленей, хотя может также возникать на любых анатомических участках.
Почему чешутся ноги и как с этим бороться?
Чесаться ноги могут из-за недостатка влаги кожи, ее огрубения и трещин. Другая причина – грибковые болезни, которые развиваются из-за сниженного иммунитета. Зуд в области колена и ниже по голени часто вызван застойными процессами в венах нижних конечностей. Профилактика этого неприятного явления полностью совпадает с мерами по предотвращению синдрома диабетической стопы (самомассаж, ЛФК, контроль уровня сахара в крови, диета, соблюдение правил гигиены и т.д.).
Лечение зуда ног зависит от причины возникновения симптома. Если он возник на фоне грибковой инфекции, подбирается соответствующая терапия. Если проблема в сосудистых изменениях, избавиться от зуда могут помочь лекарства для стимуляции нормального кровообращения и специальные физические упражнения. Если же кожа чешется просто из-за того, что она сухая, ее необходимо регулярно увлажнять и не использовать агрессивную гигиеническую косметику.
Дискомфорт в интимной области
У женщин очень часто возникает зуд в области половых органов из-за грибковых заболеваний. Диабет снижает общий иммунитет и местную защиту слизистых оболочек, вследствие чего развивается молочница, плохо поддающаяся лечению.
Зуд при диабете в области ниже живота возникает и мужчин, поскольку у них могут развиваться проблемы урологического характера. При тяжелом течении хронических заболеваний половых органов как у мужчин, так и у женщин дискомфорт распространяется на область анального отверстия, возникает отек и воспаление. Кроме зуда, в таком случае пациента беспокоят боль, покраснение и выраженный дискомфорт при попытках сходить в туалет. Лечить изначально нужно основное заболевание, то есть снижать уровень сахара в крови, параллельно используя местное лечение. Не устранив причину зуда, любой препарат для внешнего нанесения принесет только временное облегчение, и вскоре симптомы вернутся вновь.
Для устранения зуда больным назначают гормональные мази и кремы, для устранения грибка – местные лекарства, избавляющие от грибка (иногда дополнительно нужно принимать противогрибковые таблетки внутрь для усиления эффекта). Какое средство лучше подходит, чтобы снять зуд в каждом индивидуальном случае, может подсказать только специалист.
Почему зуд так опасен?
Кроме того, что постоянное желание чесать кожу изматывает и делает человека нервным и агрессивным, оно приводит к развитию некоторых осложнений, крайне нежелательных при сахарном диабете. Из-за механического расчесывания на коже образуются маленькие трещины и ссадины, к которым может присоединиться инфекция. Если вовремя не выявить ее и не начать лечение, она может стать причиной нагноения и выраженного воспалительного процесса.
Для лечения инфицированных повреждений кожи применяются антибиотики, гормоны и ряд других «серьезных» препаратов. В худшем случае может понадобиться даже хирургическое лечение, а из-за плохой сворачиваемости крови у диабетиков период реабилитации всегда долгий и неприятный. Зуд при сахарном диабете приводит к формированию долго не заживающих ран, поэтому от него обязательно нужно избавляться, а еще лучше – предупреждать его.
