Эндокринологический научный центр школа диабета

Заместитель директора Центра — Директор Института Диабета

Академик РАН, профессор, доктор медицинских наук, заведующая кафедрой диабетологии и диетологии
Сахарный диабет сегодня – это серьезнейшая угроза, стоящая перед человечеством. Медико-социальная значимость заболевания объясняется стремительным ростом заболеваемости, ранней инвалидизацией и высокой смертностью. В связи с этим, заболевание находится в ряду приоритетных задач, стоящих перед специалистами здравоохранения во всем мире, это же привело к принятию в 2006 году Организацией Объединенных Наций резолюции о борьбе с сахарным диабетом. Данная резолюция стала четвертой после принятых в отношении особо опасных инфекций: малярии, туберкулеза и ВИЧ. Однако, задолго до этого, 14 ноября 1989 года, приказом № 231 директора Всесоюзного Эндокринологического Научного Центра АМН СССР профессора И.И. Дедова был создан Институт диабета, основными задачами которого стало совершенствование ранней диагностики, профилактики и лечения сахарного диабета в Советском Союзе.
В настоящее время Институт Диабета является базовым центром в Российской Федерации для оказания специализированной и высокотехнологичной помощи больным сахарным диабетом от дебюта заболевания до терминальных стадий сосудистых осложнений, а также референс-центром Минздравсоцразвития РФ по разработке, апробации и внедрению инновационных технологий диагностики, профилактики и лечения сахарного диабета и его осложнений.
Преимущества лечения в Институте диабета ФГБУ НМИЦ эндокринологии:
- Принцип системного обследования и лечения: весь объем необходимой медицинской помощи предоставляется в одном учреждении.
Посетив институт Диабета, пациент получит комплексную помощь всех специалистов в области диабетологии и смежных специальностей – кардиологии, нефрологии, офтальмологии, гинекологии, сосудистой хирургии (стентирование, ангиопластика) и функциональных методов диагностики. Мы лечим не болезнь, а больного. - Принцип максимальной органопротекции.
Внедрены технологии мирового уровня, позволяющие предупредить развитие сосудистых осложнений диабета (слепоты, почечной недостаточности, инфаркта миокарда, инсульта, гангрены и ампутации нижних конечностей). Задача специалистов предложить максимально эффективные методы лечения при минимальной травматизации – сохранение и восстановление зрения, предупреждение ампутаций конечностей, поддержание функции почек, восстановление кровотока в поврежденных сосудах. - Принцип непрерывного наблюдения.
Пациенты имеют возможность наблюдаться пожизненно, получая современную специализированную медицинскую помощь как в условиях стационара, так и амбулаторно.
Научные направления деятельности Института диабета ведутся по трем основным направлениям:
- Геномные, постгеномные технологии и нанотехнологии в изучении механизмов развития сахарного диабета и его осложнений.
- Молекулярно-генетические и гормонально-метаболические аспекты диагностики, профилактики, лечения и реабилитации больных с системными сосудистыми осложнениями сахарного диабета.
- Профилактика сахарного диабета, метаболического синдрома и ожирения как социально значимых заболеваний.


Источник
Мы знаем, каким ударом для семьи стала болезнь Вашего ребенка. Поверьте, в наше время, жизнь ребенка с диабетом должна быть такой же яркой, активной и интересной, как жизнь его сверстников. Помочь Вашему ребенку жить полноценной, активной жизнью помогут наши доктора.
Ранняя диагностика осложнений сахарного диабета (со стороны глаз, почек, нижних конечностей, сердца, суставов) на основе современных высоких медицинских технологий и своевременное назначение лечебных и профилактических мероприятий позволяет не только остановить процесс, но и повернуть его вспять.
Благодаря высокому уровню медицинского образования и прогрессивным технологиям мы можем проводить раннюю диагностику сахарного диабета на доклинической стадии, когда симптомы заболевания отсутствуют или минимально выражены – на тонкой грани между здоровьем и болезнью.
С прогрессом в области молекулярной генетики, с расшифровкой генома человека новым прорывом в диабетологии стала диагностика «сахарного диабета НЕ 1 типа». Еще 10-15 лет назад во всем мире считалось, что все случаи диабета, возникшего в детском и подростковом возрасте, являются инсулинозависимым диабетом (1 тип), при котором эффективно только лечение инсулином. Сейчас мы знаем, что до 10% детей, заболевших диабетом, имеют другие его формы (сахарный диабет 2 типа, MODY-диабет, DIDMOAD-синдром, неонатальный диабет), многие из которых успешно лечатся таблетированными сахароснижающими препаратами. Теперь мы умеем эти формы диагностировать и имеем для этого все необходимое оборудование.
Мы всегда в авангарде новейших технологий, используемых для лечения сахарного диабета в мире. На базе нашего отделения проводятся апробации всех самых современных, новейших видов инсулина перед их внедрением в практическое здравоохранение.
Пионером применения в России инсулиновых помп стало именно наше отделение. Сегодня мы накопили огромный опыт работы с самыми разными видами помп. Мы успешно переводим на помпы наиболее тяжелых больных, которых не удается компенсировать ни на одном из современных инсулинов. Мы учим пациентов, и их семьи полностью владеть всеми тонкостями работы с инсулиновой помпой.
Дети и их родители могут научиться контролировать диабет, приобрести современные представления о своем заболевании в нашей «Школе сахарного диабета». Обучающие программы рассчитаны на разные возрастные категории, в том числе для детей младших возрастных групп.
Пациенты с сахарным диабетом 1 типа по-разному относятся к своему заболеванию. Наши психологи совместно с детскими эндокринологами оказывают психологическую помощь и поддержку детям с сахарным диабетом и их родителям.
В детском отделении сахарного диабета ФГБУ «НМИЦ эндокринологии» Минздрава России вы можете:
- Провести диагностику различных форм сахарного диабета у детей и подростков (сахарный диабет 1, 2 типа, различные генетические синдромы, связанные с сахарным диабетом).
- Провести диагностику ранних доклинических стадий сахарного диабета 1 и 2 типа на основе комплексных молекулярно-генетических, иммунологических и гормонально-метаболических исследований.
- Провести молекулярную диагностику неонатального сахарного диабета, MODY-типа, DIDMOAD-синдрома, синдрома Альстрема и др., подобрать соответствующее лечение, включающее не только инсулинотерапию, но и таблетированные сахароснижающие препараты.
- Получить индивидуальные рекомендации по профилактике и лечению сахарного диабета 1 и 2 типа.
- Провести комплексное лечение сахарного диабета и его осложнений (диабетической ретинопатии, нейропатии, нефропатии, кардиопатии, хайропатии).
- Индивидуально подобрать дозы инсулинотерапии с помощью установки системы суточного мониторирования глюкозы крови.
- Установить различные модели инсулиновых помп, применяемых в России, с тщательным подбором схем введения инсулина.
- Пройти обучение в «Школе инсулиновой помповой терапии».
- Пройти обучение в «Школе сахарного диабета» по всем основным разделам заболевания. Специальная программа для детей дошкольного и младшего школьного возраста (Школа «Золотой ключик»).
- Пройти индивидуальное обучение в случаях впервые выявленного сахарного диабета.
- Получить психологическую помощь (дети и их родители).
Источник
На протяжении 30 лет, с 14 ноября 1989 года, в НМИЦ эндокринологии функционирует Институт диабета. Он предназначен для оказания специализированной и высокотехнологичной помощи больным сахарным диабетом (СД) — от стадии впервые выявленного заболевания до лечения резвившихся терминальных сосудистых осложнений. Институт диабета является референс-центром Министерства здравоохранения России по разработке, апробации и внедрению инновационных технологий диагностики, профилактики и лечения сахарного диабета и его осложнений.
Каждый 4-й россиянин либо имеет риск диабета, либо уже болен. Из тех, кто болен – каждый второй не подозревает о своей болезни! Диабет опасен осложнениями — инфарктом, инсультом, слепотой, заболеваниями почек, гангреной нижних конечностей (с последующей ампутацией), осложнениями беременности и рисками здоровью будущего ребёнка, эректильной дисфункцией, инфекционными заболеваниями. За последнее десятилетие существенно снижены острые (комы) и хронические микро- и макрососудистые осложнения СД.
В России больным СД в год делают десятки тысяч эндоваскулярных операций. С помощью современных технологий зрение в 80% случаев удается сохранить. Количество ампутаций снизилось на 87%. Жизнь без диализа увеличилась с 10 до 25 лет.
Эндоваскулярные операции стентирования магистральных сосудов (аорты, сонных, коронарных, бедренных артерии вплоть до дистальных отделов) позволяют сохранить и продлить жизнь сотням тысяч больных. В 7 раз снизилось число высоких ампутации нижних конечностей. Нет смертельных случаев от диабетических ком. Продолжительность жизни больных СД уже не 50 лет, как это было 30 лет назад, а около 75-ти», — подчеркивает Президент Центра, академик РАН Иван Иванович Дедов.
Ключевыми факторами данных достижений являются масштабные государственные меры в период действия подпрограммы ФЦП «Сахарный диабет» 2007-2012 гг. и в последующие годы, создание и ведение под руководством Института диабета Федерального регистра больных СД. По его данным, численность пациентов с СД в Российской Федерации выросла с 2000 года в 2,2 раза – с 2,043 млн до 4,58 млн человек. В 2019 году под наблюдением находилось 43916 детей с СД1 типа.
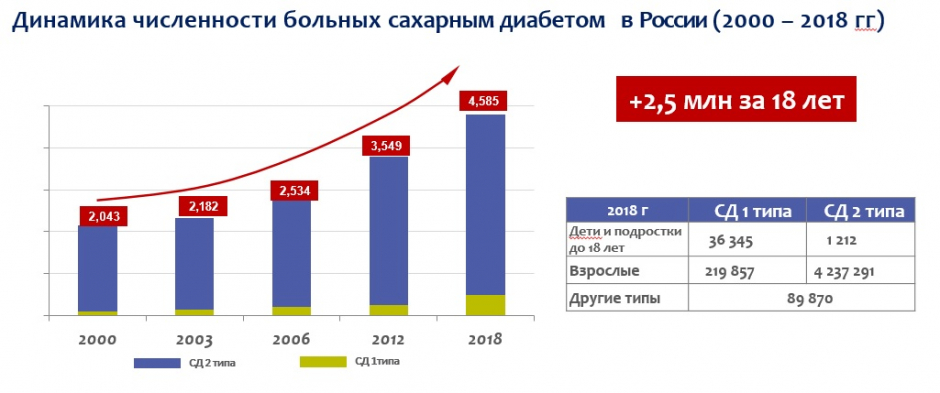
По статистике, диабет в среднем отнимает у человека 10 лет жизни. Общая численность пациентов с СД в РФ на 01.01.2019 г. составила 4 млн 584 575 (3,12% населения РФ). Среди них больных СД1 – 5,6% (256,2 тыс.), СД2 – 92,4% (4,24 млн), другими типами СД, в том числе редкими формами MODY и LADA – 2% (89,9 тыс.). Средняя распространенность СД1 — 174,4 на 100 тысяч населения, СД2 – 2885,7, по другим типам СД – 61,2.
Среди причин смертности от сахарного диабета на долю сердечно-сосудистых заболеваний приходится 70% при 2 типе и 45% при 1 типе. На втором месте по причинам смерти — онкологические заболевания, которые составляют 13% пациентов с диабетом 2 типа и 7,9% с диабетом 1 типа. Хроническая болезнь почек становится причиной смерти 6,8% пациентов с сахарным диабетом 1 типа и 2,4 % пациентов при СД 2 типа.
«Сегодня с диабетом можно прожить долгую и активную жизнь», — говорит академик РАН Марина Владимировна Шестакова, которая более 10 лет возглавляет Институт диабета. — Сегодня не заболевание управляет человеком, а наоборот — человек подчиняет себе болезнь». Разумеется, с помощью врачей-диабетологов и эффективных методик, разработанных в ЭНЦ.
В инфраструктуру борьбы с заболеваниями СД органично вписались специализированные кабинеты диабетической ретинопатии и диабетической стопы, «Школы диабета», структурированные программы обучения.
В 2019 году на стационарном лечении в Институте диабета ЭНЦ находились около четырех тысяч человек, амбулаторную помощь получили 22 тысячи. Численность пролеченных пациентов возросла благодаря интенсификации диагностики и медицинской помощи, сокращения койко-дня до уровня 6,9. Лидируют операции по реваскуляризации нижних конечностей, включая труднопроходимые дистальные отделы голени и стопы, пластика коронарных артерий, стентирование аорты, сонных и почечных артерий, имплантация электрокардиостимулятора, офтальмологические операции, а также гемодиализ, посттрансплантационная реабилитация и применение КЛЭМП-технологий.
«В прошлом году, — рассказывает М.В. Шестакова, — много было хороших новостей о диабете 2-го типа. Во-первых, приняты новые лекарственные решения. В плане контроля гликемии, органов-мишеней и профилактики сосудистых осложнений появилось много обнадеживающего. Два новых класса препарата продемонстрировали чудесные свойства по снижению сахара крови и одновременно по защите почек и сердца, — комментирует М.В. Шестакова.
В рамках динамического мониторинга пациентов продолжаются выездные обследования пациентов в регионах с помощью мобильного госпиталя. Специалисты выезжают не только в новые, зачастую труднодоступные места, но и туда, где ранее диагностировали и назначали лечение. Так, для оценки эффективности назначений и хода лечения диабетологи ЭНЦ побывали в Воронежской области, Краснодарском крае, Республике Адыгее. Выезд в Воронеж в 2019 году был по счету третьим, а в Краснодар — вторым за 15 лет.
На 2020 год планы большие, особенно в части науки. Продолжатся исследования в рамках грантов Российского научного фонда, клинические апробации новых методов лечения больных с синдромом диабетической стопы и поражением коронарных сосудов. Ожидаются новые патенты.
Источник
Уважаемые коллеги!
Приглашаем вас на обучающие семинары («Школы»), проводимые согласно утвержденному календарному плану Российской Ассоциацией Эндокринологов и ФГБУ «Национальный медицинский исследовательский центр эндокринологии» Министерства здравоохранения Российской Федерации для эндокринологов и врачей смежных специальностей по различным направлениям эндокринологии.
Лекции читают ведущие специалисты по тематике обсуждаемых проблем.
Все школы аккредитованы в соответствии с требованиями Координационного совета по развитию непрерывного медицинского и фармацевтического образования. Все участники по завершению мероприятия получат свидетельства с персональным кодом (по которому будут начислены баллы/кредиты).
Официальный сайт Координационного совета Минздрава России www.sovetnmo.ru
Целью настоящего сайта является информирование по вопросам участия в реализации модели отработки основных принципов непрерывного медицинского образования (НМО).
В частности, врач может ознакомиться с перечнем учебных мероприятий и электронных учебных модулей, прошедших оценку на соответствие требованиям (по которым начисляются кредиты), и узнать:
- что такое НМО
- зачем нужно участвовать в реализации модели
- как принять участие в реализации модели
- как врачу вести учет образовательной активности
- и ответы на другие вопросы
Целевая аудитория: к участию приглашаются врачи эндокринологи, акушеры-гинекологи, андрологи, онкологи, терапевты и врачи общей практики, клинические ординаторы и аспиранты.
Место проведения: метро «Академическая», ул. Дмитрия Ульянова, д.11, к.3
ФГБУ «Национальный медицинский исследовательский центр эндокринологии» Министерства здравоохранения Российской Федерации, конференц-зал
Уважаемые коллеги!
Обращаем ваше внимание: на научно-практической школе «Помповая инсулинотерапия у детей с сахарным диабетом 1 типа» количество участников ограничено. Посещение возможно только после предварительной регистрации и получения персонального подтверждения от оргкомитета. Заявки на обучение направляются по адресу: laptevdn@ya.ru; ddemurenko@cafrussia.ru
Школы молодых ученых в рамках Гранта Российского научного фонда (РНФ)
В 2017 — 2020 годах в рамках Президентской программы исследовательских проектов за счет средств гранта Российского научного фонда выполняется научный проект: «Аутоиммунные эндокринопатии с полиорганными поражениями: геномные, постгеномные и метаболомные маркёры. Генетическое прогнозирование рисков, мониторинг, ранние предикторы, персонализированная коррекция и реабилитация» (Проект № 17-75-30035). По тематике Проекта ежегодно будут проводиться «Школы молодых ученых», реализуемые ведущими специалистами при участии молодых ученых. Мероприятие представляет интерес не только для исследователей, но и для врачей практического здравоохранения. Посещение школ бесплатное. Расписание и программа школ будут опубликованы в Плане проведения Научно-практических конференций (Школ для специалистов)
Онлайн-школа молодых ученых с международным участием «Аутоиммунные эндокринопатии с полиорганными поражениями»
Уважаемые коллеги! 7 июля 2020 г. приглашаем вас принять участие в онлайн-школе молодых ученых с международным участием «Аутоиммунные эндокринопатии с полиорганными поражениями». Школа проводится в рамках Президентской программы исследовательских проектов за счет средств гранта Российского научного фонда (РНФ) на научный Проект: «Аутоиммунные эндокринопатии с полиорганными поражениями: геномные, постгеномные и метаболомные маркёры. Генетическое прогнозирование рисков, мониторинг, ранние предикторы, персонализированная коррекция и реабилитация» (Проект № 17-75-30035). Программа мероприятия
Подробная информация о мероприятии размещены на сайте РАЭ
Источник
Что такое инсулиновая помпа?
Инсулиновая помпа – это устройство размером меньше, чем большинство мобильных телефонов, которое вводит инсулин в Ваш организм на протяжение всего дня, примерно так, как это делала Ваша поджелудочная железа до того, как у Вас развился диабет. Вы можете носить помпу в кармане, пристёгнутой к ремню или спрятанной под одежду. Крошечная трубочка соединяет помпу с ещё более тонкой трубочкой (которая называется канюлей), установленной под Вашей кожей. Эта система трубок называется «инфузионная система». Вы можете с легкостью отсоединять инфузионную систему в любое время, когда Вы этого захотите, например, если Вам захочется поплавать, принять душ или заняться спортом.
Для чего нужна инсулиновая помпа?
Инсулиновая помпа – это средство доставки в Ваш организм инсулина. Это устройство создано для того, чтобы инсулина в организм поступал так же, как это происходит у людей без диабета. В норме инсулин поступает в кровь из поджелудочной железы в двух режимах:
- Когда Вы не едите, каждые 3-5 минут выбрасывается очень маленькая доза инсулина для того, чтобы содержащаяся в крови глюкоза могла проникнуть в ткани и, превратившись там в воду и углекислый газ, насытить их энергией. Этот режим принято называть фоновой (базальной) секрецией инсулина.
- Во время еды из поджелудочной железы в кровь поступает большое количество инсулина чтобы распределить по тканям те углеводы, которые человек принял с пищей. Эти залповые выбросы больших доз инсулина называются болюсами.
Причём в обоих случаях количество инсулина точно соответствует количеству углеводов, которое необходимо распределить по тканям.
Каковы преимущества введения инсулина с помощью помпы?
При помощи инсулиновой помпы (метод непрерывного введения инсулина) Вы устанавливаете строго определённую фоновую скорость введения инсулина на каждый момент времени (базальный режим), а по мере надобности вводите дополнительные дозы (болюсы), необходимые для усвоения углеводов пищи. При использовании для лечения сахарного диабета инсулинотерапии в режиме многократных инъекций часто сложно определить, какое количество инсулина расходуется на покрытие потребности организма в фоновой секреции, а какое выполняет роль болюсов.
В помповой инсулинотерапии применяется инсулин ультракороткого действия. При лечении диабета с помощью многократных инъекций применяют в том числе и инсулин длительного действия. При этом степень его усвоения организмом может различаться от дня ко дню; эта разница иногда достигает 52%. В таком случае содержание глюкозы в крови может варьироваться изо дня в день, несмотря на одинаковую дозу вводимого инсулина. Именно поэтому многие больные не могут держать под контролем свою гликемию. Используемый в помпе инсулин ультракороткого действия усваивается организмом одинаково изо дня в день (разница в эффекте не превышает 3%). Использование инсулина ультракороткого действия позволяет сделать концентрацию глюкозы в крови более предсказуемыми.
С помощью помпы инсулин подаётся в микро-каплях, что обеспечивает точность и непрерывность введения, а также позволяет легко изменять количество находящегося в организме инсулина. При повышении или понижении физической активности Ваша потребность в инсулине изменяется. При лечении многократными инъекциями поддерживать стабильную концентрацию глюкозы в крови во время повышенной или резко сниженной физической активности очень затруднительно. В случае использования помпы можно быстро изменить скорость подачи инсулина, что позволит Вам поддержать ровную гликемию в любой жизненной ситуации (аналогично Вы можете поступать и во время болезни или в разные периоды менструального цикла). Кроме того, Вы можете изменять не только дозу вводимого в базальном режиме инсулина, но и дозу болюсов, а также характер его подачи (например, растянуть введение на несколько часов, если Вы съедите очень медленно всасывающиеся углеводы).
Большинство современных помп оснащено специальными программами, помогающими Вам рассчитать дозу инсулина на еду. Использование таких программ значительно упрощает расчеты доз инсулина перед приёмами пищи. При этом точность дозирования инсулина помпой в 10 раз выше, чем при использовании шприц-ручек (0,1 ЕД). Такие программы учитывают Вашу индивидуальную потребность в инсулине на еду и чувствительность к нему в разное время суток. Некоторые помпы совмещены с устройствами для непрерывного измерения концентрации глюкозы в крови. Эта функция позволяет в непрерывном режиме (288 анализов крови в сутки!) контролировать Вашу гликемию и, своевременно предпринимая действия, предотвращать гипер- и гипогликемию, а не бороться с ними уже после появления симптомов.
Вам больше не придётся делать инъекции! Отсутствие необходимости делать подколки инсулина многократно увеличивают Ваши возможности в формировании режима питания. Так, например, если Вы хотите покушать, Вам нужно просто нажать две кнопки, чтобы ввести необходимое количество инсулина. Или Вы можете отложить прием пищи, если Вы этого хотите!
В итоге, при использовании инсулиновой помпы Ваша гликемия будет более предсказуемой. Это значит, что Вы сможете лучше управлять диабетом и тратить на это меньше времени и сил. Кроме того, в большинстве случаев, вводить инсулин с помощью помпы гораздо удобнее, чем шприц-ручками и инсулиновыми шприцами, что делает её пользователей значительно комфортнее и свободнее.
Что такое «Носить помпу»?
Помпа такая маленькая, что по прошествии некоторого времени Вы просто перестанете её замечать. Некоторые люди носят её как пейджер, а другие просто кладут в карман. Помпу можно спрятать в любом месте – Вы даже не заметите, что человек ее носит.
Какие недостатки инсулиновых помп?
Вам нужно будет менять место установки инфузионной системы (то место, где трубочка входит под кожу) каждые три дня. Это как маленькая инъекция. Но это гораздо лучше, чем несколько инъекций в день! Кроме того, устройство для установки делает процесс практически безболезненным. Вам по-прежнему будет необходимо определять содержание глюкозы в крови минимум 4 раза в день – это поможет Вам узнать, сколько инсулина следует ввести. Но Вы ведь все равно это делаете, верно??? Помпа – лишь инструмент для достижения поставленных целей! И этим инструментом нужно уметь управлять. К сожалению, пока инсулиновые помпы не могут избавить Вас от необходимости думать о диабете, считать углеводы пищи или планировать (хотя бы на час вперёд) физическую нагрузку. И всё же при её правильном использовании контролировать диабет и добиваться поставленных целей становится значительно проще.
В Центре помповой инсулинотерапии на базе Отделения программного обучения и лечения Института диабета ФГБУ НМИЦ эндокринологии в условиях стационара, дневного стационара и поликлиники (амбулаторное наблюдение) Вы можете:
- получить консультацию по вопросам помповой инсулинотерапии и использования непрерывного мониторирования гликемии;
- установить себе инсулиновую помпу на пробный период (1 месяц); мы поможем Вам подобрать к ней индивидуальные настройки и, при получении желаемых результатов, перенести их в ваш личный прибор;
- скорректировать настройки уже носимой вами инсулиновой помпы или устройства для непрерывного мониторирования; если Вы собираетесь попробовать установить себе инсулиновую помпу или прибор для непрерывного мониторирования гликемии впервые – мы поможем подобрать стартовые настройки, научим правильно пользоваться прибором в любых жизненных ситуациях и добиваться с его помощью желаемых результатов;
- пройти полное обследование и лечение сахарного диабета и его осложнений, в рамках госпитализации возможно:
- определение степени выраженности осложнений со стороны всех органов и диагностика сопутствующих заболеваний;
- консультации ведущих специалистов центра;
- специфическое лечение осложнений сахарного диабета;
- разработка программ профилактики.
- пройти обучение по специально разработанным программам в группе («школа диабета») или индивидуально;
- остаться на длительное амбулаторное наблюдение (в том числе в удалённом режиме с использованием систем телемедицины) для корректировки настроек инсулиновой помпы и приборов непрерывного мониторирования с целью поддержания оптимального уровня компенсации углеводного обмена;
- получить консультацию по вопросам помповой инсулинотерапии во время беременности, наблюдаться у специалиста на этапах планирования, непосредственно во время и после завершения беременности.
Консультация и лечение в Центре помповой инсулинотерапии Института диабета ФГБУ НМИЦ эндокринологии возможно как на договорной основе, так за счёт бюджетных средств (квоты, направления на специализированную медицинскую помощь), выделенных Министерством здравоохранения и социального развития РФ (бесплатно для пациентов).
Постановка инсулиновой помпы с индивидуальным обучением проходится как в стационарном режиме (средняя продолжительность госпитализации 7-10 дней), а также в виде дневного стационара (амбулаторно). Постановка инсулиновой помпы с групповым обучением по структурированной программе специализированной «школы диабета» проходит в стационарном режиме по предварительной записи (записаться на прохождение «школы диабета» для пользователей инсулиновой помпы или устройства непрерывного мониторирования гликемии можно, связавшись с одним из сотрудников Центра).
Источник
