Сахарный диабет и беременность петрухин



Сахарный диабет и беременность В. А. Петрухин д. м. н. , профессор Московский областной НИИ акушерства и гинекологии; Московский областной Центр «Сахарный диабет и беременность»

Сахарный диабет Группа метаболических (обменных) заболеваний, характеризующихся гипергликемией, которая является результатом дефектов секреции инсулина, действия инсулина или обоих этих факторов.

Распространенность сахарного диабета ÆВ мире около 130 млн. больных СД. ÆВ России – 8 млн. больных. ÆКаждые 12 -15 лет число больных удваивается. ÆСреди беременных — до 17%.

Классификация СД (1999 г. ) СД тип 1 n. Аутоиммунный n. Идиопатически Деструкция β-клеток поджелудочной железы, обычно приводящая к абсолютной инсулиновой недостаточности й СД типа 2 Другие типы СД Гестационный С преимущественной инсулинорезистентностью и относительной инсулиновой недостаточностью или с преимущественным дефектом секреции инсулина с инсулинорезистентностью или без нее. Возникает во время беременности

Другие типы СД n. Генетические дефекты функции β-клеток: MODY-1, MODY-2, MODY-3, MODY-4, митохондриальная мутация ДНК, другие. n. Генетические дефекты в действии инсулина: резистентность к инсулину типа А, лепречаунизм, липотрофический диабет, с-м Рабсона-Менденхона, другие. n. Болезни экзокринной части поджелудочной железы: панкреатит, травма, неоплазия, кистозный фиброз, гемохроматоз, фиброкалькулезная панкреатопатия. n. Эндокринопатия: акромегалия, с-м Иценко-Кушинга, тиреотоксикоз, глюкагонома, феохромацитома, соматостатинома, альдостерома, другие.

Другие типы СД n. Диабет, индуцированный лекарствами или химичскими веществами: тиазиды, никотиновая к-та, α-интерферон, глюкокортикоиды, β-адреноблокаторы, тиреоидные гормоны, диазоксид, вакор и др. n. Инфекции: врожденная краснуха, цитомегаловирус и др. n. Другие генетические синдромы, сочетающиеся с сахарным диабетом: с-м Дауна, с-м Клайнфельтера, с-м Тернера, атаксия Фридрейха, хорея Гентингтона, порфирия и др. n. Необычные формы диабета: иммуноопосредованного антитела к рецепторам инсулина, антитела к инсулину и др.

Инсулинорезистентность Дефицит инсулина Гипергликемия, дислипидемия, диспротеинемия, дисэлектролитемия. Кетоацидоз, активация ПОЛ, гиперосмолярность. Нарушения аутоиммунитета, гормонального фона Гипоксия тканей Нарушения микроциркуляции Мембранная патология Плацентарные гормоны Гестоз В 100% плацентарная недостаточность Невынашивание (59%), аномалии родовой деятельности (50%); родовой травматизм (37%) ДФП (94%); аномалии (9%); асфиксия при рождении (81%); РДС (46%) Перинатальная смертность – 2 до 500‰

Медицинские показания к прерыванию беременности при СД N Тяжелая нефропатия с клиренсом креатинина менее 50 мл/мин. , суточной протеинурией 3, 0 г и более, креатинином крови более 120 ммоль/л, артериальной гипертонией. N Тяжелая ишемическая болезнь сердца. N Прогрессирующая пролиферативная ретинопатия

Беременность нежелательна • • • Наличие диабета у обоих супругов. Сочетание СД с резус сенсибилизацией; Сочетание СД и активного туберкулеза легких. Наличие в анамнезе у больных с хорошо компенсированным во время беременности СД повторных случаев гибели или рождения детей с пороками развития. Возраст женщины старше 38 лет. Hb. A 1 c> 7% в ранний период беременности. Развитие диабетического кетоацидоза в ранние сроки беременности. Наличие хронического пиелонефрита. Плохие социально-бытовые условия. Наличие двух здоровых детей. Многоплодная беременность. ? ?

Сахарный диабет не болезнь, а образ жизни. Сахарный диабет – враг, но с ним можно бороться Предупредить об этом пациентку!

Основные причины невынашивания при сахарном диабете EНарушения: обмена веществ, микроциркуляции, сосудистого тонуса, иммунного и гормонального гомеостаза, хроническая тканевая гипоксия; EОтрицательное влияние на соматическое состояние матери (поздние осложнения сахарного диабета); EДефицит прогестерона; EСочетание СД с др. нарушениями аутоиммунитета (патологическое повышение эмбриотоксичных и эмбриотропных АТ у 38%, АТ к инсулину у 63% беременных); EСочетание с патологией ЩЖ в 13% наблюдений; EХромосомные абберации, генетические аномалии; EЯтрогенное невынашивание.
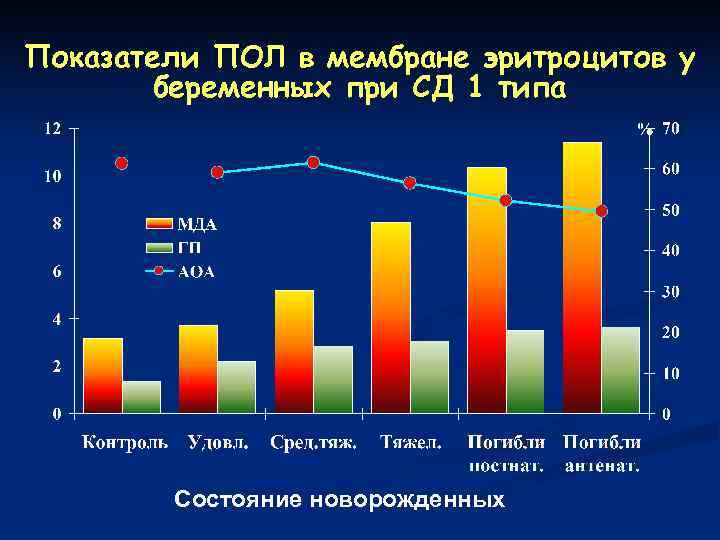
Показатели ПОЛ в мембране эритроцитов у беременных при СД 1 типа Состояние новорожденных
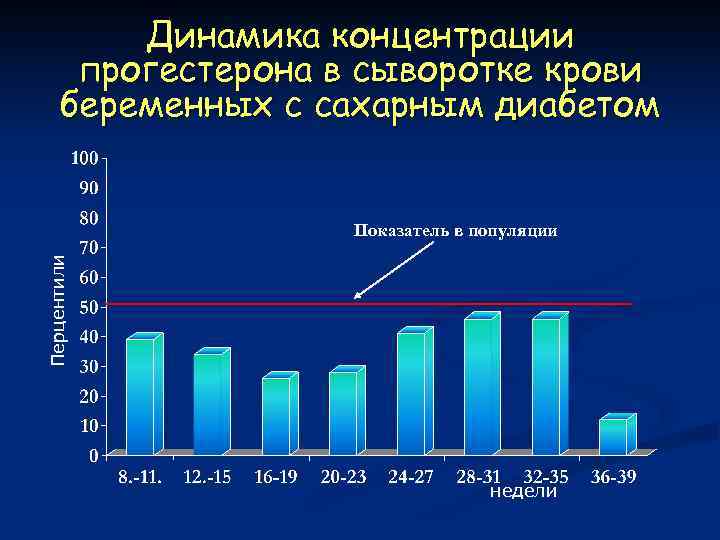
Динамика концентрации прогестерона в сыворотке крови беременных с сахарным диабетом Перцентили Показатель в популяции недели
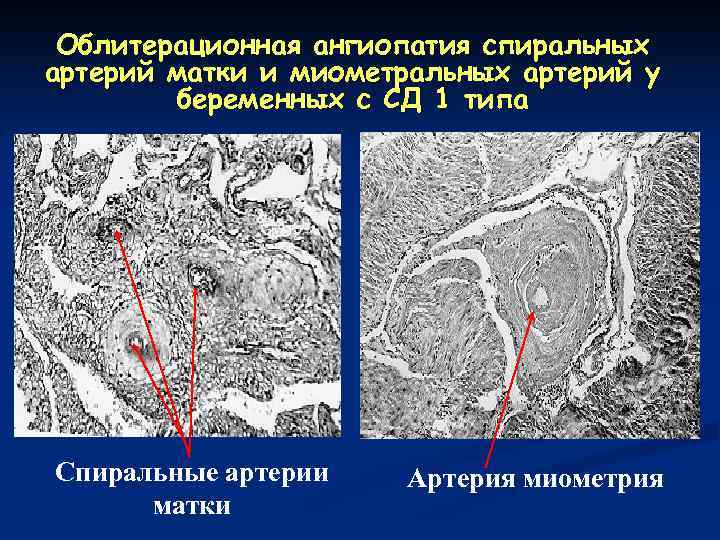
Облитерационная ангиопатия спиральных артерий матки и миометральных артерий у беременных с СД 1 типа Спиральные артерии матки Артерия миометрия

Меры профилактики C Планирование беременности C Нормализация менструальной функции C Генетическое консультирование C Применение фолиевой к-ты C Лечение ИППП C Максимальная компенсация СД (всесторонняя!!!) C Перевод пациенток с СД 2 типа на инсулинотерапию на этапе планирования б-ти. C Профилактика невынашивания с первых дней беременности C Мониторинг за состоянием ФПК

Принципы терапии FНормализация сократительной активности матки FОптимизацию метаболических и обменных процессов FУлучшение маточно-плацентарного и плодовоплацентарного кровотоков FУсиление антиоксидантной защиты FИнтенсификация газообмена FКоррекция реологических свойств крови FУстранение гиповолемии и гипопротеинемии FНормализация сосудистого тонуса FОценка эффективности терапии

При беременности, осложненной сахарным диабетом противопоказаны: N Таблетированные сахароснижающие препараты; N Ингибиторы АПФ; N Ганглиоблокаторы; N Антибиотики (аминогликозиды, тетрациклины, макролиды и др. ).

Положительные качества утрожестана Ø Отсутствует негативное влияние на углеводный и липидный обмен Ø Не изменяет показатели свертывания крови Ø Не влияет на АД Ø Защитное действие на сердечно-сосудистую и нервную системы Ø Естественные метаболиты усиливают свойства натурального прогестерона и не имеют побочных эффектов

Неспецифическая профилактика ФПН (I триместр, 16 -20 и 28 -32 нед. беременности) • Комплекс метаболической и адаптогенной терапии: кокарбоксилаза — 100 мг/сут. в/м; рибофлавина мононуклеотид — 10 мг/сут. в/м; липоевая кислота — 75 мг/сут. per os, 0, 5%-4, 0 в/м; метионин – 1, 5 г/сут. per os пантотенат кальция — 300 мг/сут. per os, 20%-2, 0 в/м; токоферола ацетат — 200 мг/сут. per os, 1, 0 в/м; настойка элеутерококка — 15 капель утром и днем. • Эссенциале — 6 капс. /сут. • Хофитол – 6 таб. /сут.

Коррекция обменных нарушений. n Витаминотерапия: витамины группы В, витамин Е, А, С, РР. n Липотропные препараты: метионин 1500 мг/сут, липоевая к-та 75 мг/сут. n Гиполипидемические средства: липамид 1500 мг/сут, эссенциале 6 капс. /сут n Препараты комплексного действия актовегин 600 мг/сут, хофитол 2 таб. /сут

Коррекция микроциркуляции Препараты, улучшающие реологию крови: курантил, ксантинола никотинат, эуфиллин, аспирин, ГЭК, плазма Ангиопротекторы: эскузан, компламин. Гепаринотерапия ингаляции 500 -700 ЕД/кг в сутки, нефракционированные и фракционированные гепарины

Факторы риска развития акушерских и перинатальных осложнений при СД =Диабетическая нефропатия (р=0, 0002) =Давность заболевания более 10 лет (р=0, 008) =Диабетическая полинейропатия (р=0, 01) =Лабильное течение диабета до беременности (р=0, 01) =Присоединение инфекции мочевыводящих путей во время беременности (р=0, 03) =Диабетическая ангиоретинопатия (р=0, 04)

Коррекция неврологических нарушений МИЛЬГАММА Состав: 1 драже содержит 100 мг бенфотиамина (В 1) и 100 мг пиридоксина гидрохлорида (В 6) Дозировка: по 1 драже 3 раза в день в течение 6 недель

Сроки госпитализации беременных с СД Коррекция доз инсулина, I триместр уточнение тяжести поздних осложнений СД, уточнение экстрагенитальной патологии + обследование функции ФПК, 19 -22 недели Специализированное отделение выявление ранних признаков гестоза. Подготовка к родам и Дородовая родоразрешение госпитализация в 35 недель специализированное отделение Эндокринологическое отделение Лечение осложнений беременности и сахарного диабета только в условиях стационара

Профилактика РДС у новорожденного üГлюкокортикоидная терапия: дексаметазон 16 -24 мг за 4 -5 дней; дексаметазон 6 мг вм 4 раза за 12 час; бетаметазон 12 мг вм 2 раза за 24 часа. üЭссенциальные фосфолипиды: эссенциале 10 -20 мл в/в; üАнтигипоксанты: пирацетам 10 мл 20% р-ра в/в

Показания к самопроизвольным родам v Масса плода

Гестационный сахарный диабет – это нарушения углеводного обмена, впервые возникшие или выявленные во время беременности.

Причины развития ГСД D Отсутствие резервов функционирования β -клеток поджелудочной железы D Влияние плацентарных гормонов D Аутоиммунные нарушения D Повышенное разрушение инсулина в плаценте D Использование препаратов, обладающих контринсулярным действием (кортикостероиды, β миметики и т. д. )

Проблемы ГСД M Слабая выраженность клинических проявлений и, в связи с этим, поздняя диагностика; M Отсутствие налаженной скрининга на ГСД MДаже системы незначительная гипергликемия приводит к поражению плода и развитию ДФ

Акушерский анамнез беременных с ГСД % ‰

Факторы риска развития ГСД § Отягощенная по СД наследственность; § ГСД в анамнезе; § Глюкозурия или клинические симптомы СД во время предыдущей или данной беременности; § Уровень глюкозы в цельной капилярной крови натощак выше 5, 5 ммоль/л или через 2 ч после еды более 7, 8 ммоль/л; § Ожирение (превышение на 20% идеальной массы тела); § Масса предыдущего ребенка при рождении более 4 кг; § Врожденные аномалии или необъяснимая гибель плода или родовая травма в анамнезе; § Привычное невынашивание; § Многоводие или макросомия плода; § Артериальная гипертензия § Возраст старше 35 лет; § Тяжелый гестоз в анамнезе; § Рецидивирующие кольпиты.

Наиболее значимые факторы риска развития ГСД Глюкозурия Гликемия натощак > 5, 5 ммоль/л или через 2 часа > 7, 8 ммоль/л Ожирение Многоводие или крупные размеры плода Отягощенная по СД наследственность Возраст беременной > 35 лет Крупный плод в анамнезе Артериальная гипертония Привычное невынашивание в анамнезе 74% 58% 51% 41% 33% 26% 25% 19% 9%

Диагностика гестационного сахарного диабета По данным: S Анамнеза; S Перорального глюкозотолерантного теста (с 50; 75 и 100 гр глюкозы); S Внутривенного теста с глюкозой; S Гликированного гемоглобина; S Фруктозамину; S Глюкозурии.

Двухшаговый тест диагностики ГСД n n n В группе с высоким риском развития ГСД: значительное ожирение, СД у родственников первой степени родства, указания на ГСД в анамнезе или любые нарушения углеводного обмена вне беременности (в том числе, глюкозурию). Скрининг: 50 г глюкозы на 200 мл воды (в любое время). (норма — глюкоза венозной плазмы через 1 час менее 7, 8 ммоль/л). При гликемии более 7, 8 ммоль/л проводится тест со 100 гр. глюкозы. При отрицательных результатах тест повторяется в 24 -28 нед, или при первых симптомах подозрительных на СД.

Диагностика гестационного сахарного диабета è Выделение групп повышенного риска по развитию ГСД; è Контроль суточной глюкозурии (I трим. — 1 раз в 4 нед. ; II трим. — 1 раз в 3 нед. ; III трим. — 1 раз в 2 нед. ); è При выявлении глюкозурии контроль гликемии натощак (N = до 5, 5 ммоль/л) и через час после еды (N = до 7, 8 ммоль/л); è Проведение перорального глюкозотолерантного теста в 24 -25 нед. со 100 г глюкозы.
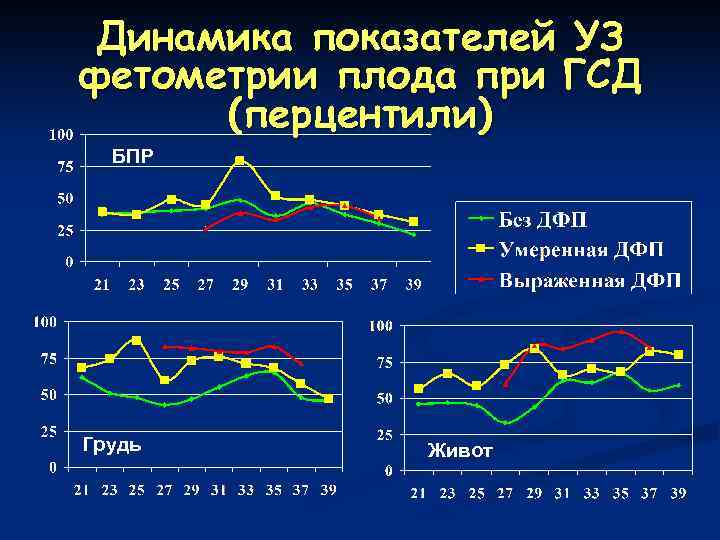
Динамика показателей УЗ фетометрии плода при ГСД (перцентили) БПР Грудь Живот

Правила проведения теста FПациентка не должна уменьшать количество потребляемой пищи в течение 3 -х дней до теста FПациентка должна голодать в течение 10 часов непосредственно до проведения теста FПроведение теста в утренние часы FУровень глюкозы в крови определяется натощак, затем в течение 5 -10 мин. пациентка должна выпить 100 г глюкозы, растворенной в 500 мл воды FПовторное определение уровня глюкозы в крови проводится через 1 , 2 часа и 3 часа после нагрузки

Факторы искажающие данные теста Применение во время пробы обеззараживающих растворов, содержащих алкоголь. n Тест не проводится на фоне острого инфекционного заболевания, n Прием препаратов, повышающих уровень гликемии (глюкокортикоиды, тиреоидные гормоны, β-адреноблокаторов, адреномиметиков). n
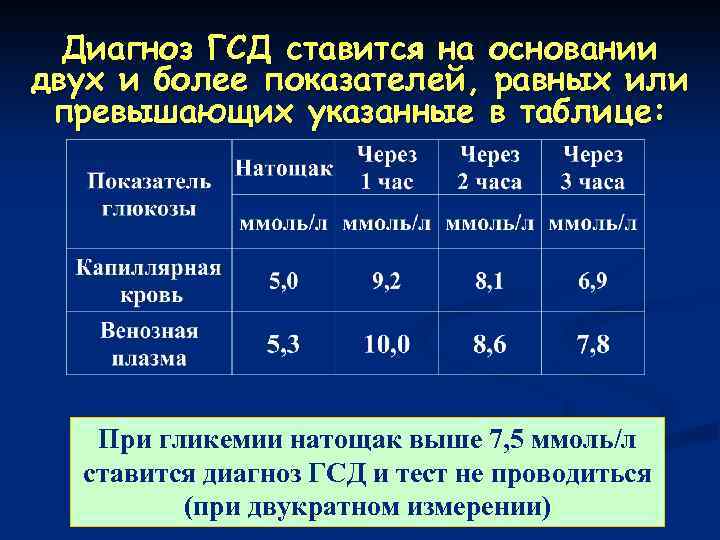
Диагноз ГСД ставится на основании двух и более показателей, равных или превышающих указанные в таблице: При гликемии натощак выше 7, 5 ммоль/л ставится диагноз ГСД и тест не проводиться (при двукратном измерении)

Принципы ведения беременных с ГСД: Диета Ø 25 -30 ккал/кг идеальной массы тела ØУглеводы: 50 -55% ØБелки: 30% ØЖиры: 20 -18% Инсулинотерапия Ø уровень глюкозы крови натощак 5, 0 ммоль/л, через 1 час после еды > 7, 8 ммоль/л и через 2 часа после еды >6, 7 ммоль/л. Ø УЗ признаки ДФП Ø Макросомия плода Ø Многоводие Прибавка в весе за беременность у женщин с ГСД в среднем должна составлять не более 10 -12 кг, а у женщин с ожирением – не более 8 кг.

Лабораторные критерии идеальной компенсации углеводного обмена во время беременности

Ретестирование через 60 дней после родов n Тест с 75 г глюкозы и определением сахара крови через 2 часа n Гликемия от 7, 8 до 11, 1 ммоль/л – НТГ n Гликемия более 11, 1 ммоль/л – сахарный диабет

Перинатальная смертность при сахарном диабете у беременных (МОНИИАГ)

Источник
В древние времена, когда не было больниц и аптек, человечество уже знало о существовании сахарного диабета. Первые упоминания об этой болезни относятся к 15 веку до нашей эры. Уже в ту далекую эпоху было замечено, что сахарный диабет неблагоприятно сказывается на состоянии беременной женщины и мешает нормальному развитию ее малыша. Как проявляет себя болезнь у будущих мам и чем грозит ее появление во время беременности?
Виды гестационного диабета
Сахарный диабет – это заболевание обмена веществ, сопровождающееся повышением уровня глюкозы крови. Патологический процесс может развиваться в результате абсолютной или относительной недостаточности инсулина. Во время беременности может дать о себе знать один из видов патологии:
- сахарный диабет 1 или 2 типа, существовавший до наступления беременности;
- гестационный сахарный диабет.
Под гестационным диабетом понимают состояние, впервые возникшее во время настоящей беременности. До зачатия ребенка женщина не замечала в своем организме никаких перемен и не предъявляла особых жалоб. Бывает и так, что будущая мама просто не знала о своем заболевании, потому как до беременности не обследовалась у эндокринолога и терапевта. Однозначно понять, является ли сахарный диабет гестационным или представляет собой манифестацию истинного диабета можно только после рождения ребенка.
Прежде чем говорить об особенностях течения болезни у будущих мам, следует разобраться, как проявляется диабет вне беременности. Причины, механизмы развития и принципы лечения определяются типом сахарного диабета. Симптомы заболевания при этом будут схожи, и лишь прицельная диагностика позволяет отличить разновидности этой патологии.
Сахарный диабет 1 типа представляет собой типичное аутоиммунное заболевание. В большинстве случаев он возникает на фоне инфицирования тем ли иным вирусом. Развивается воспаление, приводящее к разрушению бета-клеток щитовидной железы. Именно эти клетки вырабатывают инсулин – гормон, участвующий во всех обменных процессах в организме. При поражении более 80% клеток щитовидной железы появляются симптомы сахарного диабета 1 типа.
Сахарный диабет 2 типа возникает на фоне генетической предрасположенности. К факторам, провоцирующим его появление, относятся:
- ожирение;
- нарушение режима питания;
- малоподвижный образ жизни;
- стрессы.
При сахарном диабете второго типа уровень инсулина остается в норме, но клетки организма не способны воспринимать этот гормон. Развивается инсулинорезистентность, приводящая к возникновению многочисленных проблем со здоровьем. Характерным для больных диабетом второго типа является избыточная масса тела. Ожирение при этой форме заболевания связано с нарушением обмена липидов в результате высокого содержания инсулина в крови.
Гестационный сахарный диабет по своей сути похож на диабет 2 типа. Высокий уровень женских половых гормонов и кортизола (гормона надпочечников) во время беременности приводит к развитию физиологической инсулинорезистентности. Иными словами, в ожидании ребенка у всех женщин в той или иной мере развивается нечувствительность клеток организма к инсулину. При этом у 5-10% будущих мам такое состояние приводит к формированию гестационного сахарного диабета, тогда как у других женщин развития заболевания не происходит.
Симптомы диабета во время беременности
Гестационный сахарный диабет в большинстве случаев протекает бессимптомно. Женщина не предъявляет никаких особых жалоб, и лишь рутинное обследование во время беременности выявляет повышенный уровень глюкозы крови. Типичные симптомы диабета у будущих мам возникают достаточно редко.
К признакам гестационного диабета относятся:
- полидипсия (постоянная жажда);
- полиурия (учащенное мочеиспускание);
- полифагия (повышенный аппетит вплоть до постоянного неутолимого голода).
Все эти симптомы являются не слишком специфичными и могут быть приняты за обычные проявления беременности. Многие женщины в ожидании малыша ощущают сильный голод и отмечают значительно усиление аппетита. Жажда нередко возникает у будущих мам на поздних сроках, особенно если этот период приходится на весну и лето. И наконец, учащенное мочеиспускание встречается у всех беременных женщин, и отличить его от симптомов диабета не представляется возможным.
Диагностика гестационного диабета
Во время беременности у всех женщин определяется уровень сахара крови. Этот анализ берется из вены натощак дважды за беременность: при первой явке и на сроке 30 недель. Такой подход позволяет вовремя выявить заболевание и принять все меры для профилактики его осложнений у будущих мам.
При трактовке анализа крови на глюкозу возможны следующие результаты:
- от 3,3 до 5,5 ммоль/л – норма;
- от 5,6 до 7,0 – нарушение толерантности к глюкозе;
- более 7,1 – сахарный диабет.
Нарушение толератности к глюкозе называют преддиабетом. Это состояние находится на грани нормы и патологии, и будущей маме нужно приложить все усилия, чтобы сохранить здоровье в этой ситуации. При определении уровня сахара крови более 5,6 ммоль/л беременной женщине следует обязательно показаться врачу-эндокринологу.
При подозрении на сахарный диабет проводится тест на определение толерантности к глюкозе. Анализ состоит из двух этапов. Сначала у пациентки берут кровь из вены строго натощак, после чего предлагают женщине выпить 75 мл сладкого напитка (глюкозы, разведенной в воде). Через 1-2 часа снова берется кровь на определение уровня сахара. По результатам теста делают следующие заключения:
- до 7,8 ммоль/л – норма;
- от 7,9 до 11,0 ммоль/л – нарушение толерантности к глюкозе;
- более 11,1 ммоль/л – сахарный диабет.
Одновременно с определением уровня глюкозы крови беременные женщины сдают анализ мочи. При обнаружении в моче сахара говорят о развитии гестационного диабета. Также при этой патологии в моче может обнаруживаться ацетон (кетоновые тела). Сам по себе ацетон не может быть основанием для постановки диагноза, поскольку этот элемент встречается при многих патологических процессах (например, при токсикозе на ранних сроках беременности).
Осложнения беременности при гестационном диабете
В первом триместре беременности на фоне сахарного диабета может произойти самопроизвольный выкидыш. Такое осложнение чаще всего возникает на сроке после 6 недель и обусловлено патологическими процессами, происходящими в измененных сосудах. Стоит отметить, что это осложнение больше свойственно истинному сахарному диабету, существовавшему еще до наступления беременности.
Гестационный сахарный диабет нередко осложняется плацентарной недостаточностью на сроке после 20 недель. Это осложнение также связывают с нарушением микроциркуляции, что в конечном итоге приводит недостаточному снабжению малыша кислородом и питательными веществами. В третьем триместре беременности гестационный диабет очень часто приводит к развитию гипоксии плода и задержке его внутриутробного развития.
Одним из самых тяжелых осложнений беременности на фоне гестационного диабета является преждевременная отслойка плаценты. В возникновении этой патологии виноваты все те же нарушения микроциркуляции, возникающие в результате спазма сосудов. В свою очередь сужение просвета сосудов объясняется многочисленными нарушениями обмена веществ на фоне выработанной устойчивости к инсулину.
Все указанные механизмы приводят к тому, что плацента отходит от стенки матки раньше положенного срока. В норме плодное место рождается сразу после появления на свет ребенка. Отслойка плаценты во время беременности может стать причиной массивного кровотечения и даже гибели плода.
У 70% женщин, страдающих гестационным диабетом, развивается гестоз. Это специфическое осложнение беременности характеризуется повышением артериального давления и нарушением функции почек. При диабете гестоз манифестирует достаточно рано, и уже на сроке 24-26 недель многие женщины отмечают первые симптомы этого заболевания. Сочетание гестоза и диабета является достаточно неблагоприятным и провоцирует множественные проблемы на протяжении всей беременности.
У большей части будущих мам гестационный диабет приводит к развитию многоводия. При этой патологии объем околоплодных вод увеличивается до 2 литров на сроке 36-37 недель. Многоводие неблагоприятно сказывается на состоянии плода, нарушая его нормальное положение в матке. Нередко избыток околоплодных вод приводит к тому, что плод занимает косое или поперечное положение, и извлечь его из матки можно будет только с помощью операции кесарево сечение.
Последствия гестационного диабета для плода
На всем протяжении беременности малыш страдает от нехватки кислорода и основных питательных веществ. Постоянная гипоксия прежде всего сказывается на развитии его нервной системы. Он недостатка кислорода страдает головной мозг, что в результате приводит к перинатальной энцефалопатии и другим серьезным заболеваниям, развивающимся сразу после рождения ребенка.
Специфическим осложнением гестационного диабета является диабетическая фетопатия. Дети, родившиеся от матерей с этой патологией, обладают характерным внешним видом:
- большой вес (более 4 кг при рождении);
- багровый или синюшный оттенок кожи;
- большое количество сыровидной смазки на коже;
- отек кожи и мягких тканей;
- одутловатость лица;
- петехиальная сыпь (мелкие кровоизлияния под кожу).
Несмотря на крупные размеры, малыши рождаются слабыми. У многих детей отмечается одышка и даже апноэ (остановка дыхания) в первые часы жизни. Характерна затяжная желтуха, связанная с патологическими изменениями в печени новорожденного. У большинства малышей возникают различные неврологические нарушения (снижение тонуса мышц, адинамия или гипервозбудимость, угнетение рефлексов).
Особо опасным состоянием, возникающим у новорожденного в первые дни жизни, является гипокликемия (снижение глюкозы крови). Все дело в том, что внутриутробно малышу поступало большое количество сахара из крови матери. Поджелудочная железа плода привыкла работать в усиленном режиме, и не всегда может быстро переключиться на другой ритм. После рождения поступление материнского сахара к малышу прекращается, тогда как уровень инсулина по-прежнему остается высоким. Развивается гипокликемия – резкое снижение уровня сахара крови. Такое состояние грозит серьезными последствиями вплоть до комы и летального исхода.
Лечение гестационного сахарного диабета
При выявлении гестационного диабета женщина передается под наблюдение эндокринолога. Рекомендуется посещать врача каждые две недели (при отсутствии осложнений). В случае развития неблагоприятных последствий диабета лечение беременной женщины может быть продолжено в стационаре.
Терапия диабета во время беременности направлена на предупреждение различных осложнений, связанных с нарушениями обмена веществ. Лечение начинается с подбора оптимальной диеты, сбалансированной по основным питательным веществам. При этом диетические рекомендации должны учитывать реальные потребности матери и плода в со
