Водянистые волдыри на ногах при диабете
Люди с диабетом могут иногда страдать от волдырей на коже. Они известны как диабетические пузыри или диабетические буллы.
Волдыри обычно возникают у людей с неконтролируемым диабетом. Они безболезненны и, как правило, заживают самостоятельно без необходимости медицинского вмешательства.
В этой статье рассматриваются причины и симптомы диабетических пузырей и перечислены несколько способов их лечения и профилактики.

Причины
Точная причина диабетических пузырей неизвестна, но считается, что несколько факторов играют роль в развитии волдырей. Пузыри могут возникнуть в результате:
- ношения обуви, которая не подходит должным образом
- уменьшенная циркуляция крови
- грибковая инфекция Candida albicans
- другие повреждения или раздражения на ногах или руках
Кроме того, некоторые люди с диабетом более подвержены риску развития диабетических пузырей, чем другие. Диабетики подверженные риску развития волдырей:
- уровень сахара в крови которых не контролируется
- с диабетической нейропатией
- с заболеванием периферических артерий
- с чувствительностью к ультрафиолетовому (УФ) свету
- мужчины, поскольку исследования показывают, что мужчины в два раза чаще, чем женщины, имеют диабетические пузыри
Симптомы
Диабетические пузыри чаще всего появляются у диабетиков с бесконтрольным диабетом в течение нескольких лет. В некоторых случаях, однако, они могут быть первым признаком диабета или даже преддиабета.
Пузыри, как правило, появляются на ногах, ступнях, и пальцах ног, а также на руках, кистях и пальцах. Они могут быть:
- неправильной формы
- сгруппированными или, реже, происходят как единичное поражение
- заполненные прозрачной жидкостью
- зудящими
Кожа вокруг диабетических пузырей обычно выглядит нормально. Человек должен немедленно обратиться к врачу, если кожа красная или опухшая.
Лечение
 Согласно некоторым исследованиям, диабетические пузыри заживают самостоятельно в течение 2-5 недель. Поэтому лечение диабетических пузырей обычно фокусируется на предотвращении инфекции. Один из основных способов сделать это – избегать прокалывания волдырей.
Согласно некоторым исследованиям, диабетические пузыри заживают самостоятельно в течение 2-5 недель. Поэтому лечение диабетических пузырей обычно фокусируется на предотвращении инфекции. Один из основных способов сделать это – избегать прокалывания волдырей.
Если диабетические пузыри очень большие, стойкие, или причиняют боль или раздражение, их можно лечить с помощью:
- Солевые компрессы для снятия зуда и раздражения.
- Перевязки, чтобы избежать разрыва или царапины на пузыре и окружающей его кожу.
- Актуальные антибиотики или стероиды, хотя они обычно не нужны, могут быть полезны в тяжелых случаях.
В дополнение к снижению риска заражения, рекомендуется также обратиться к врачу или дерматологу, чтобы исключить более серьезные заболевания кожи, которые могут повлиять на людей с диабетом. В некоторых случаях может потребоваться биопсия пузыря.
Профилактика
Люди с диабетом должны внимательно следить за своим здоровьем кожи, искать волдыри и другие повреждения кожи.
Диабетик может предотвратить диабетические пузыри путем:
- регулярного и тщательного осмотра своих рук, ног и ступней
- ношения обуви, которая подходит должным образом и избегать ту, которая раздражает или натирает кожу
- ношения носков и обуви, чтобы избежать травм ног
- ограничения воздействия ультрафиолетового излучения и использования солнцезащитного крема на открытом воздухе
- консультирования врача или ортопеда для немедленного лечения других проблем с ногами
Однако самый важный шаг, который можно предпринять для предотвращения диабетических пузырей, заключается в том, чтобы контролировать уровень сахара в крови. Это лучше всего делать с нужными лекарствами, а также путем внесения необходимых изменений в рацион питания и образ жизни.
Когда следует обратиться к врачу
Люди с диабетом, которые замечают изменения в своей коже, включая образование диабетических пузырей, должны проконсультироваться с врачом.
Симптомы, требующие оперативного лечения, включают:
- отек кожи
- красная или раздраженная кожа вокруг поражения
- ощущение тепла вокруг пузыря
- боль
- температура
Диабетические пузыри встречаются редко и чаще встречаются у людей с неконтролируемым диабетом. В большинстве случаев пузыри безболезненны и излечиваются сами по себе в течение нескольких недель.
Тем не менее, поскольку существует риск вторичной инфекции, необходимо обратиться к врачу, если появляются диабетические пузыри, особенно если они сопровождаются другими симптомами.
Некоторые из шагов, которые можно предпринять для предотвращения диабетических пузырей, включают в себя регулярный осмотр кожи и защиту ее от травм и раздражения.
Самое главное, что диабетики должны контролировать уровень сахара в крови, чтобы избежать диабетических пузырей и других осложнений.
Источник
Такое явление, как диабетический пузырь может оказаться крайне опасным для пациента с соответствующим заболеванием. Для того чтобы исключить развитие осложнений и критических последствий важно изучить симптомы и причины состояния, а также озаботиться корректным лечением. Целесообразно отказаться от самостоятельной терапии и консультироваться со специалистом.
Клиническая картина заболевания
Диабетические пузыри чаще всего появляются у пациентов с бесконтрольным течением, которое продолжается на протяжении нескольких лет. В определённых случаях эта же аномалия может оказаться первым проявлением недуга или даже самой патологии.
Диабетические пузыри, заметные на фото, как правило, появляются на нижних конечностях (ступнях и пальцах), а также на руках (кистях и фалангах). Они могут характеризоваться неправильной формой, быть сгруппированными или, реже, являются единичным поражением. Кроме того, изменения заполняются прозрачной жидкостью, присутствует значительный зуд.
Кожный покров вокруг таких пузырей обычно выглядит нормально. Но если идентифицируется покраснение или воспаление, необходимо как можно скорее обратиться к специалисту.
Причины развития диабетической пузырчатки
Состояние формируется вследствие влияния целого комплекса факторов. Прежде всего, речь идёт о патологических отклонениях, микро- и макроскопического характера. При диабете следует обратить внимание на то, что:
- на фоне хронической гипергликемии образуются склеротические изменения капилляров и артериол;
- покров и клетчатка, как и остальные физиологические структуры, перестают получать питание в достаточном объёме, изменяется алгоритм кровоснабжения;
- эпидермис становится сухим, возникает зуд и шелушение, затем образуются пятна и высыпания.
Диабетическая пузырчатка вполне может развиться вследствие присоединения микробной инфекции. Протекционные силы резко ослаблены, что влечёт за собой стремительное и массивное заселение всех слоёв патологическими микроорганизмами. Бактерии и грибки способны производить токсические составляющие, которые действуют на местном уровне и влияют на появление отрицательных кожных изменений.
Следующим фактором может оказаться дестабилизация работы внутренних органов. Параллельно с сердцем, сосудами, почками и головным мозгом усугубляется состояние печени. Как известно, представленный орган обеспечивает успешную дезинтоксикацию. При нарушении функций диагностируют высыпания и участки гиперпигментации.
Методы лечения патологии
Первая помощь при появлении на коже пузырей заключается в чрезвычайно бережном обращении с ними. Прокалывать или обрабатывать подобные элементы антисептическими и другими растворами до подтверждения диагноза не рекомендуется. Необходимо как можно скорее обратиться к врачу, потому что чем раньше начнётся лечение, в особенности значительными окажутся шансы на избавление от заболевания.
Основным методом является назначение глюкокортикоидных гормонов. Следует отметить, что:
- последние обладают мощным противовоспалительным действием;
- вначале применяются значительные дозировки препаратов;
- после исчезновения клинических проявлений кортикостероиды употребляются в поддерживающем соотношении постоянно, а их отмена провоцирует усугубление болезни.
Лишь у части пациентов употребление гормональных средств может быть постепенно исключено. В любом случае необходимо подобрать минимальное количество, поддерживающее ремиссию. Это имеет значение потому, что, чем меньше дозировка глюкокортикоидов, тем менее выраженными окажутся побочные эффекты. В данном перечне находится остеопороз, синдром Иценко-Кушинга, кандидоз и другие.
В тяжёлых случаях применяют цитостатики (Метотрексат, реже Циклоспорин А), потому что они подавляют размножение клеток и представляют собой эффективное средство при воспалительных алгоритмах. Одновременное с глюкокортикоидами использование угнетающих иммунитет наименований даёт возможность уменьшить гормонов и ослабить их побочные реакции.
Лечение пузырей включает в себя назначение препаратов калия, кальция и витаминных составляющих, а при инфекционных осложнениях – антибиотиков. Эффективным окажется внедрение гамма-глобулина и гипербарическая оксигенация. Используются анаболические гормоны, сердечно-сосудистые компоненты, противогрибковые средства. Могут применяться медикаменты для исключения язвенного поражения и других осложнений гормональной терапии.
Для того чтобы излечиться от диабетических пузырей, потребуется дополнение к медикаментозному курсу. Специалисты акцентируют внимание:
- Эффективны ежедневные ванны с температурой воды не больше 38 градусов. В жидкость добавляют раствор перманганата калия, отвар пшеничных отрубей или дубовой коры.
- Поражение рекомендуется протыкать с помощью стерильной иглы. На поверхность эрозий наносят антисептические или заживляющие наименования. Это могут быть масляные аэрозоли, мази и кремы с Дексапантенолом, анилиновые красители.
- При поражении ротовой полости применяют частые полоскания растворами пищевой соды, калия, гидрокортизона. Эффективен Фурацилин, Прокаин или Новокаина. Допустимо ополаскивать полость и настоями из чёрного чая, ромашки, эвкалипта.
- Проблемные области смазывают облепиховым маслом, раствором витамина Е. На губы и в носовые ходы желательно применять глюкокортикоидные кремы.Одним из современных способов лечения патологии является фотохимиотерапия. По сути, это ультрафиолетовое облучение клеточных структур крови. Практикуется также переливание нативной плазмы, гемодиализ, гемосорбция. Может внедряться плазмаферез и другие способы очищения крови от чрезмерного соотношения аутоантител.
Профилактика появления пузырей
Человеку рекомендуется питаться пять раз в течение суток. Диета должна включать в себя молочные наименования (творог, сливочное масло, молоко), отварное нежирное мясо, печёные овощи и фрукты (например, картошку и тыкву). Полезными окажутся курага и изюм. Настоятельно рекомендуется уменьшить соотношение употребляемой поваренной соли и воды.
Важно избегать физических нагрузок и стрессовых ситуаций, как можно больше отдыхать, хорошо высыпаться. Запрещается резкая перемена климатических условий. При полном соблюдении рекомендаций специалиста возможно улучшение состояния больного и даже восстановление привычной трудоспособности.
Смертельные исходы идентифицируют при усугублённом течении пузырчатки, а также в случае развития целого ряда осложнений. Речь идёт об инфаркте миокарда, инсульте, сепсисе, язве желудка. Продолжительность жизни пациента напрямую зависит от своевременности диагностики и восстановительного курса, осуществляемого под постоянным контролем дерматолога.
Источник
В этой статье мы обсудим как выглядят волдыри, их лечение, причины их появления, профилактика, когда необходимо
обратиться к врачу.
Диабетические волдыри и мозоли. Основные моменты:
- Диабетические волдыри и мозоли чаще всего появляются на ногах, стопе и пальцах.
- В большинстве случаев волдыри заживут сами, но есть риск вторичной инфекции.
- для предотвращения инфекции, Вы не должны прокалывать себе диабетические волдыри.
Диабетические волдыри чаще всего появляются на ногах, на пальцах ног. Реже на руках и пальцах рук. Большинство волдырей заживают самостоятельно,
но есть риск развития вторичной инфекции. Чтобы предотвратить заражение, не следует прокалывать волдырь! Хотя волдыри и вызывают тревогу у человека,
они безболезненны , как правило заживают самостоятельно, не оставляя рубцов. Чаще волдыри появляются у людей с сахарным диабетом 1 типа, и редко
у людей с сахарным диабетом 2 типа.
Диабетические волдыри в два раза чаще встречаются у мужчин, чем у женщин.
Характеристика волдырей:
- неправильнаю форма
- могут достигать в диаметре до 15 см
- сгруппированны или реже появляются как единичные элементы
- заполненны прозрачной жидкостью
- зудят
- кожа вокруг водыря обычного цвета, но если появилось покраснение или припухлость необходимо немедленно обратиться к врачу.
Лечение.
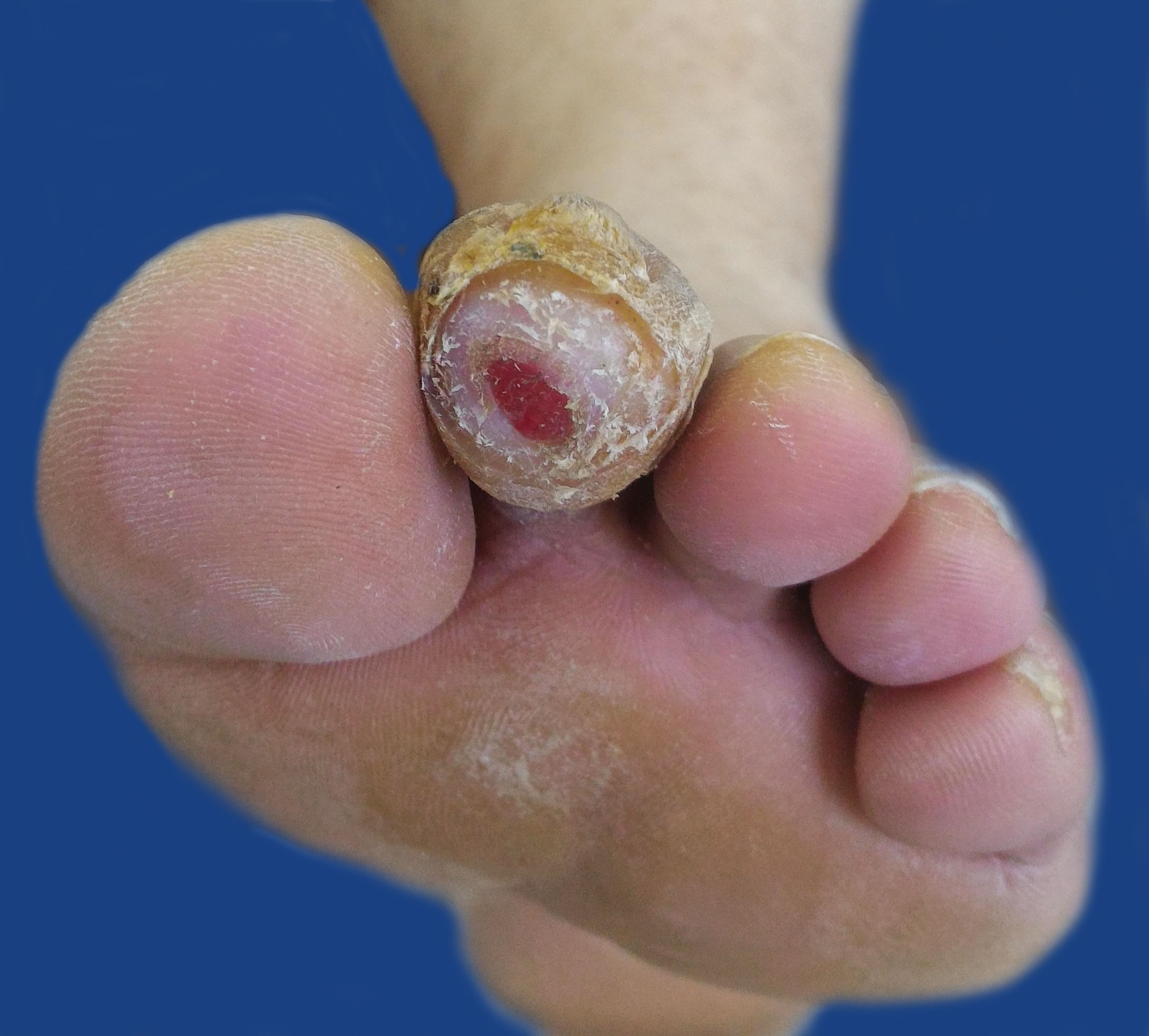
 Диабетический волдырь
Диабетический волдырь
- Учитывая риск инфицирования и изъязвления на фоне диабета, необходимо обратиться к дерматологу, чтобы он исключил более серьезные заболевания кожи.
- Диабетические волдыри обычно заживают самостоятельно в течение 2-5 недель без вмешательства.
- Жидкость в волдырях стерильна и для предотвращения инфицирования не надо самостоятельно прокалывать волдыри.
- Если волдырь большой, обратитесь к врачу, чтобы он сам решил надо прокалывать волдырь или нет.
- Если крупный волдырь вскроет врач, это позволит сохранит кожицу над волдырем как покрытие для раны, чего не будет, если он вскроется самостоятельно.
- Вскрытый волдырь врач обработает кремом или мазью с антибиотиком, и забинтует, чтобы предотвратить дальнейшую травматизацию.
- Если кожа на волдырем сильно зудит, ваш врач может вам назначить гормональную мазь, чтобы уменьшить зуд.
Необходимо контролировать глюкозу крови, это очень важный шаг в предотвращении возникновения волдырей или улучшение заживления уже имеющихся волдырей.
Причины возникновения волдырей пока не известны. Они могут появиться без какой-либо травмы. Спровоцировать их появление может грибковая инфекция,
вызванная грибками рода Кандида, ношение неправильной обуви, плохо контролируемая глюкоза крови, наличие диабетической нейропатии, заболевания
периферических артерий.
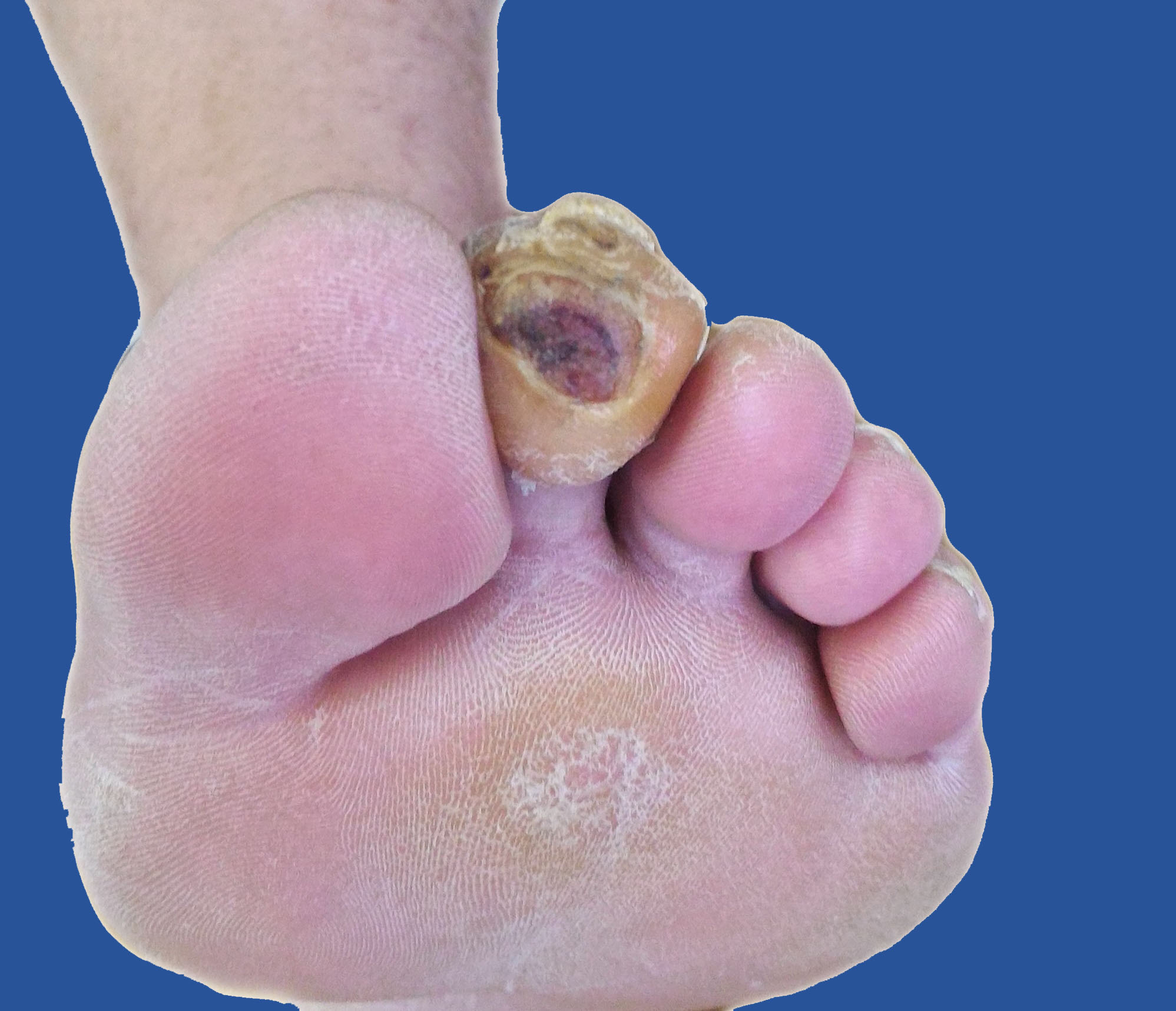 Вскрывшаяся инфицированная мозоль
Вскрывшаяся инфицированная мозоль
 Вид раны через 5 дней после лечения
Вид раны через 5 дней после лечения
Профилактика.
Очень важно следить за состоянием вашей кожи. особенно при наличие сахарного диабета. Волдыри могут остаться незамеченными, если у вас есть нейропатия,
при которой снижена или отсутствует чувствительность к боли.
- осматривайте свои ноги каждый день
- носите правильно подобранную обувь
- разнашивайте новую обувь постепенно
- если вы работаете в саду, на даче, надевайте перчатки, используйте ножницы и другой садовый инвентарь, чтобы не провоцировать развитие волдырей.
- ультрафиолетовый свет может спровоцировать у некоторых людей волдыри, поэтому необходимо использовать солнцезащитные средства и ограничить пребывание на солнце.
Когда необходимо обратиться к врачу?
- при наличие гиперемии вокруг волдыря
- отеке
- повышение местной температуры в области пузыря
- возникновение болевых ощущений
- повышение температуры тела на фоне имеющихся волдырей.
Источник
В этой статье мы обсудим как выглядят волдыри, их лечение, причины их появления, профилактика, когда необходимо обратиться к врачу.
Диабетические волдыри и мозоли. Основные моменты:
- Диабетические волдыри и мозоли чаще всего появляются на ногах, стопе и пальцах.
- В большинстве случаев волдыри заживут сами, но есть риск вторичной инфекции.
- для предотвращения инфекции, Вы не должны прокалывать себе диабетические волдыри.
Диабетические волдыри чаще всего появляются на ногах, на пальцах ног. Реже на руках и пальцах рук. Большинство волдырей заживают самостоятельно, но есть риск развития вторичной инфекции. Чтобы предотвратить заражение, не следует прокалывать волдырь! Хотя волдыри и вызывают тревогу у человека, они безболезненны , как правило заживают самостоятельно, не оставляя рубцов. Чаще волдыри появляются у людей с сахарным диабетом 1 типа, и редко у людей с сахарным диабетом 2 типа.
Диабетические волдыри в два раза чаще встречаются у мужчин, чем у женщин.
Характеристика волдырей:
- неправильнаю форма
- могут достигать в диаметре до 15 см
- сгруппированны или реже появляются как единичные элементы
- заполненны прозрачной жидкостью
- зудят
- кожа вокруг водыря обычного цвета, но если появилось покраснение или припухлость необходимо немедленно обратиться к врачу.
Лечение.
Диабетический волдырь
- Учитывая риск инфицирования и изъязвления на фоне диабета, необходимо обратиться к дерматологу, чтобы он исключил более серьезные заболевания кожи.
- Диабетические волдыри обычно заживают самостоятельно в течение 2-5 недель без вмешательства.
- Жидкость в волдырях стерильна и для предотвращения инфицирования не надо самостоятельно прокалывать волдыри.
- Если волдырь большой, обратитесь к врачу, чтобы он сам решил надо прокалывать волдырь или нет.
- Если крупный волдырь вскроет врач, это позволит сохранит кожицу над волдырем как покрытие для раны, чего не будет, если он вскроется самостоятельно.
- Вскрытый волдырь врач обработает кремом или мазью с антибиотиком, и забинтует, чтобы предотвратить дальнейшую травматизацию.
- Если кожа на волдырем сильно зудит, ваш врач может вам назначить гормональную мазь, чтобы уменьшить зуд.
Необходимо контролировать глюкозу крови, это очень важный шаг в предотвращении возникновения волдырей или улучшение заживления уже имеющихся волдырей. Причины возникновения волдырей пока не известны. Они могут появиться без какой-либо травмы. Спровоцировать их появление может грибковая инфекция, вызванная грибками рода Кандида, ношение неправильной обуви, плохо контролируемая глюкоза крови, наличие диабетической нейропатии, заболевания периферических артерий.
Вскрывшаяся инфицированная мозоль
Вид раны через 5 дней после лечения
Профилактика.
Очень важно следить за состоянием вашей кожи. особенно при наличие сахарного диабета. Волдыри могут остаться незамеченными, если у вас есть нейропатия, при которой снижена или отсутствует чувствительность к боли.
- осматривайте свои ноги каждый день
- носите правильно подобранную обувь
- разнашивайте новую обувь постепенно
- если вы работаете в саду, на даче, надевайте перчатки, используйте ножницы и другой садовый инвентарь, чтобы не провоцировать развитие волдырей.
- ультрафиолетовый свет может спровоцировать у некоторых людей волдыри, поэтому необходимо использовать солнцезащитные средства и ограничить пребывание на солнце.
Заболевания кожи могут возникать, когда уровень сахара в крови слишком высок, и являются первым видимым признаком диабета.
По оценкам, у одной трети людей больных диабетом есть заболевания кожи, связанные с диабетом.
Методы лечения существуют, но нормализация уровня сахара в крови является наиболее эффективным методом профилактики и лечения.
Как диабет 2 типа влияет на здоровье кожи?
Когда уровень сахара в крови слишком высок в течение долгого времени, происходит несколько изменений в организме, влияющих на здоровье кожи:
Сахар в крови выводится из организма через мочу. Избыток сахара в крови повышает частоту мочеиспусканий, что может вызвать обезвоживание и сухость кожи.
Приводит к воспалительной реакции, которое со временем снижает или наоборот чрезмерно стимулирует иммунные реакции.
Вызывает повреждение нервов и кровеносных сосудов, уменьшая кровообращение. Плохой кровоток изменяет структуру кожи, в особенности коллаген. Без здоровых коллагеновых сетей кожа становится жесткой, а в некоторых случаях чрезвычайно нежной. Коллаген также необходим для правильного заживления ран.
Кожные заболевания, связанные с диабетом 2 типа
Несколько состояний кожи связаны с высоким или неконтролируемым уровнем сахара в крови.
Хотя большинство осложнений, связанных с диабетом, являются безвредными, симптомы некоторых из них могут быть болезненными, стойкими, и нуждаются в медицинской помощи.
Самым лучшим и самым простым вариантом лечения для большинства связанных с диабетом заболеваний кожи является нормализация уровня сахара в крови. В тяжелых случаях, применяются пероральные стероиды и мази.
Общие состояния кожи, связанные с диабетом типа 2, включают следующие:
Состояние характеризуется потемнение и уплотнением кожи, особенно в паховых складках, задней части шеи или подмышек. Поражения могут быть признаком преддиабета.
Акантокератодермия встречается у 74% полных людей больных диабетом. Потеря веса — лучший способ уменьшить риск развития заболевания.
У людей, больных псориазом, развиваются чешуйчатые зудящие красные пятна на коже. Возникают изменения структуры ногтей. Иногда при псориазе развивается псориатический артрит, сопровождающийся сильными болями в суставах.
- Ведение здорового образа жизни;
- Кремы и мази кортизона;
- Контроль сахара в крови;
- Контроль веса;
- Пероральные или инъекционные препараты.
Люди с диабетом 2 типа в два раза более склонны к развитию псориаза.
Это состояние отмечается утолщениями кожи чаще всего на верхней части спины и задней части шеи. Склеродермия — редкое заболевание, обычно поражает людей с избыточным весом.
- Пероральные препараты, такие как циклоспорин;
- Фототерапия.
Синдром ограниченной подвижности суставов и амилоидоз
Заболевание проявляется образованием тугой, толстой кожи на руках и пальцах. Это может стать причиной скованности в суставах и повреждения сухожилий.
Для предотвращения развития данного осложнения у людей больных диабетом, необходимо поддерживать уровень сахара в крови в норме.
Это состояние почти всегда является признаком диабета. Пузыри развиваются хаотично как на руках, так и на ногах. Образования имеют размер от 0,5 до 17 сантиметров (см), безболезненны и встречаются отдельно или в виде скоплений.
Единственный эффективный метод лечения — нормальный уровень сахара в крови.
При наличии буллезных образований, необходимо избегать вскрытия язвы во избежание попадания инфекции. Пузыри обычно заживают без рубцов, но, если развиваются осложнения, может понадобиться хирургическое вмешательство — ампутация.
Это состояние отмечается круглыми красноватыми или светло-коричневыми пятнами. Пятна обычно появляются на голенях или других костных частях тела, имеют насечки и чешуйки.
У 39% пациентов с диабетом 2 типа развивается диабетическая дермопатия.
Причина заболевания заключается в повреждении или изменениями нервов и кровеносных сосудов.
Пятна возникающее при диабетической дермопатии безопасны, лечение не требуется.
Еще одно осложнение сахарного диабета — диабетические язвы. Диабетические язвы могут образоваться на любом участке тела, но чаще всего появляются на ногах.
В 15% случаев заболевание перерастает в диабетическую стопу.
Образуются чешуйчатые образования желтого цвета. Обычно появляются на веках и вблизи них, это состояние может быть связано с повышенным уровнем жиров в организме или сахара в крови.
Лечение ксантелазмы включает:
- диету;
- препараты, снижающие уровень липидов.
Заболевание сопровождается образованием пятен от красновато-коричневого до желтовато-оранжевого цвета, иногда зудят.
Повреждения образовываются, где угодно на теле, но чаще всего появляются на бедрах, ягодицах, локтях и коленях.
Мягкие выпуклые образования на коже. Имеют цвет кожи. Фибромы чрезвычайно распространены среди населения в целом. Избыток таких образований сигнализирует о повышенном уровне сахара в крови.
Фибромы склонны образовываться в таких областях как подмышечные впадины, шея, под грудью и в складках паха.
Заболевание начинается с образования маленьких, тверды шишек, которые прогрессируют к большим твердым желтым или красновато-коричневым бляшкам.
Бляшки обычно безболезненны, и окружающая их кожа бледная и блестящая. После заживления бляшек могут оставаться рубцы.
Периоды активного и неактивного роста бляшек, частично зависит от уровня сахара в крови. Если у человека наблюдает прогрессирование липоидного некробиоза, это признак того, что текущие методы лечения диабета неэффективны.
Заболевание характеризуется образованиями на теле в виде узелка. Имеет красноватый цвет. Гранулемы чаще всего возникают на руках, пальцах и предплечьях. Образования могут быть как одиночными, так и многочисленными.
Врачам пока неясно, является ли диабет причиной гранулемы или нет. Поражения безвредны, хотя имеются лекарства для лечения случаев долго не проходящих гранулем.
Кожные заболевания, на развитие которых влияет диабет 2 типа
Люди с диабетом 2 типа более склонны к развитию тяжелых бактериальных и грибковых инфекций, также имеют тенденцию испытывать более частые, тяжелые аллергические реакции.
Бактериальные инфекции проявляются как воспаленные, заполненные гноем, болезненные, красные язвы. Чаще всего инфекции вызваны бактериями Staphyloccous. Приема антибиотиков и надлежащего контроля за уровнем сахара в крови, как правило, достаточно, чтобы предотвратить развитие бактериальной инфекции.
Через несколько дней бактериальная язва выделит гной, а затем начнет заживать. Болячки, которые не могут самостоятельно очиститься от гноя или чрезвычайно, необходимо вскрыть с помощью хирурга.
Распространенные бактериальные инфекции людей с диабетом 2 типа:
- Фурункулез — воспаления размером от 2 до 3 см;
- Ячмень на глазах;
- Инфекции ногтей;
- Инфекция волосяных фолликулов;
- Карбункулы.
Грибковые инфекции обычно вызывают красные высыпания, окаймленные чешуйчатой кожей, а иногда и небольшие волдыри.
Грибкам требуется влага для размножения, поэтому инфекции, как правило, возникают в теплых,влажных складках кожи: между пальцами рук и ног, в подмышках, паху.
При возникновении инфекций обязательно требуется лечение во избежание осложнений.
Другие распространенные инфекции, связанные с диабетом 2 типа, вызваны дрожжевыми грибками, например, молочница.
Эпидермофития стоп — распространенный тип грибковой инфекции, обычно проявляющейся либо в виде чешуйчатых пятен между пальцами ног, множественных пузырьков, либо порошковидного образования на подошвах.
Эпидермофития стоп передается от человека к человеку через общую обувь или во влажных средах, таких как общественные душевые.
Стригущий лишай — еще одно название грибковой инфекции. Стригущий лишай не вызван червями, но получает свое название от появляющейся кольцевой сыпи.
Как предотвратить осложнения
Лучший способ снизить риск возникновения кожных заболеваний — поддерживать уровень сахара в крови в норме.
Диета, соблюдение правил личной гигиены, физические упражнения, потеря лишнего веса и прием медикаментов помогут снизить уровень сахара в крови.
Советы по уходу за кожей:
Избегайте длительного принятия ванны или душа, а также посещение сауны.
Избегайте косметических средств, которые сушат или могут вызывать раздражение кожи. Такими являются ароматизированное мыло, масла и пены для ванн.
Используйте шампуни, кондиционеры и гели для душа, содержащие щадящие компоненты.
Поддерживайте кожу чистой и сухой.
Увлажняйте кожу, избегайте ее сухости.
Поддерживайте чистоту между пальцами ног и рук, чтобы препятствовать росту грибка.
Сведите до минимума использование гигиенических спреев.
Избегайте царапин или растирания инфекций, сыпи и язв.
Лечите кожные заболевания немедленно и контролируйте процесс заживления возникших образований.
Больные диабетом должны ежедневно проверять свои ноги на изменения кожи, наличие язв и других образований. Удобная обувь поможет улучшить циркуляцию крови и предотвратить или уменьшить воздействие других вредных факторов.
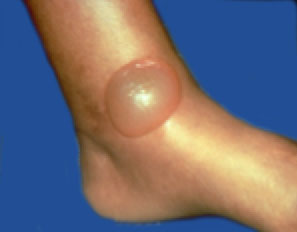
Диабетический пузырь
Диабетический пузырь относится к редким поражениям кожи при сахарном диабете. Впервые эту патологию описали в 1963 г. R. P. Rocca и Е. Регеуга. Пузыри возникают внезапно, без покраснения, на пальцах рук и ног, а также на стопе. Размеры их варьируют от нескольких миллиметров до нескольких сантиметров. Пузырь может увеличиваться в течение нескольких дней. Пузырная жидкость прозрачна, иногда геморрагична и всегда стерильна.
Диабетический пузырь исчезает самостоятельно (без вскрытия) в течение 4-6 нед. Отмечено более частое появление диабетического пузыря у больных с признаками диабетической нейропатии и большой длительностью диабета, а также на фоне диабетического кетоацидоза. При гистологическом исследовании обнаружена интрадермальная, субэпидермальная и суброговая локализация пузыря.
Патогенез диабетического пузыря неизвестен. Дифференцировать его необходимо от пузырчатки и нарушения обмена порфирина.
Кольцевидная гранулема Дарье
Кольцевидная гранулема Дарье может возникать у больных сахарным диабетом пожилого возраста, чаще у мужчин. На туловище и конечностях появляются высыпания в виде монетовидных отечных пятен розового или красновато-желтоватого цвета, склонных к быстрому периферическому росту, слиянию и формированию колец и причудливых полициклических фигур, окаймленных плотноватым и приподнятым краем. Окраска центральной несколько западающей зоны не изменена.
Больные жалуются на небольшой зуд или жжение. Течение заболевания длительное, рецидивирующее. Обычно высыпания через 2-3 нед исчезают, а на смену им появляются новые. Гистологически обнаруживают отек, расширение сосудов, периваскулярные инфильтраты из нейтрофилов, гистиоцитов, лимфоцитов. Патогенез заболевания не установлен.
Провоцирующими факторами могут служить аллергические реакции на сульфаниламидные и другие препараты.
Витилиго (депигментированные симметричные участки кожи) выявляются у больных сахарным диабетом в 4,8 % случаев по сравнению с 0,7 % среди общего населения, причем у женщин в 2 раза чаще. Витилиго сочетается, как правило, с сахарным диабетом I типа, что подтверждает аутоиммунный генез обоих заболеваний.
Значительно чаще, чем при других болезнях, сахарный диабет сопровождается фурункулами и карбункулами, которые обычно возникают на фоне декомпенсации заболевания, но могут быть также проявлением латентного диабета или предшествовать нарушению толерантности к глюкозе. Большая склонность больных диабетом к грибковым заболеваниям выражается в проявлениях эпидермофитии, обнаруживаемой главным образом в межпальцевых промежутках стоп.
Чаще, чем у лиц с ненарушенной толерантностью к глюкозе, выявляются зудящие дерматозы, экзема, зуд в области половых органов. Патогенез указанной кожной патологии связывают с нарушением внутриклеточного метаболизма глюкозы и снижением устойчивости к инфекции.
Источник
