Дислипидемии у больных сахарным диабетом

Дислипидемия при диабете является состоянием, когда у пациента в крови выявляется завышенное содержание липопротеидов и липидов.
Избыток этих веществ опасен тем, что он повышает вероятность появления разных сбоев в работе сердечно-сосудистой системы, зачастую приводя к появлению атеросклероза. А высокая концентрация холестерина способствует появлению острого панкреатита.
Гиперлипидемия нередко имеет связь с диабетом. Клиническая картина этого состояния сходна с признаками сердечных патологий и атеросклероза. Обнаружить ее можно после проведения лабораторного исследования.
Дислипидемия: что собой представляет, факторы развития при диабете
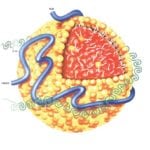 Липопротеины – это макромолекулярные, сферические комплексы, являющиеся носителями различных белков и липидов в плазме крови. Гидрофобные триглицериды вместе с молекулами эфиров холестерина формируют ядро липопротеинов, которое окружено амфипатическими белками и фосфолипидами.
Липопротеины – это макромолекулярные, сферические комплексы, являющиеся носителями различных белков и липидов в плазме крови. Гидрофобные триглицериды вместе с молекулами эфиров холестерина формируют ядро липопротеинов, которое окружено амфипатическими белками и фосфолипидами.
Ядро липопротеинов несет в себе 100-5000 эфиров холестерина и молекул триглицеридов. Поверхностные белки липопротеинов – это ало-липопротеины. Они не просто освобождают липиды из ядра, но и участвуют в транспорте липопротеинов и регуляции концентрации липидов плазмы.
Аполипопротеин В100 нужен для выработки печеночных липопротеинов разной плотности (низкая, промежуточная, плотная). Апо В 48 отвечает за поступление хиломикронов из кишечника. А АпоА-1 является ведущим структурным белком ЛПВП.
Дислипидемия при сахарном диабете 2 типа вызывается рядом таких факторов:
- Некомпенсированным обменом веществ.
- Ожирением.
- Побочной реакцией после приема большой дозы определенных лекарств (бета-блокаторы, диуретики, андрогены, системные кортикостероиды, прогестины, иммуносупрессанты, АИП).
- Наследственная гиперлипидемия.
- Сопутствующие заболевания (чаще всего при диабете – это гипотиреоз).
Почему при диабете происходит сбой в обмене липопротеинов и хиломикронов? После еды триглицериды (пищевые жиры) вместе с холестерином всасываются тонкими кишечником и внедряются в ядро формирующихся хиломикронов, поступающих в лимфатическую систему, а после они включаются в циркуляцию через полую верхнюю вену.
В капиллярном русле мышцы хиломикроны и жировой ткани взаимосвязываются с ферментами липопротеиновая липазы. В итоге происходит высвобождение свободных жирных кислот.
СЖК захватываются адипоцитами, где они снова оказываются в составе триглицеридов. Если мышца захватывается СЖК, то она применяет их в виде энергетического источника, подключаясь к внутриклеточному метаболизму.
Остатки (хиломикроновые ремнанты) являются продуктом липолитического процесса, утратившим около 75% триглицеридов, который быстро метаболизируется в печени.
 ПЛ – печеночная липаза (триглицеридовая), гидролизирующая триглицериды хиломикроновых ремнантов, еще принимает участие в элиминации ремнантов. При сахарном диабете 2 типа нередко происходит сбой в метаболизме холомикроновых ремнантов и хиломикронов. Причем при этой форме хронической гипергликемии активность ЛпЛ бывает понижена.
ПЛ – печеночная липаза (триглицеридовая), гидролизирующая триглицериды хиломикроновых ремнантов, еще принимает участие в элиминации ремнантов. При сахарном диабете 2 типа нередко происходит сбой в метаболизме холомикроновых ремнантов и хиломикронов. Причем при этой форме хронической гипергликемии активность ЛпЛ бывает понижена.
Однако резистентность к инсулину стимулирует процесс формирования в кишечнике хиломикронов. В случае диабета 1 типа сбои в липидном обмене происходят лишь при декомпенсации заболевания. Это проявляется интенсивным уменьшением активности ЛпЛ, чему сопутствует сильное увеличение количества триглицеридов после приема пищи.
Также гиперлипидемия может возникать в следствие генетически детерминированных дефектов. ЛПОНП вырабатываются печенью, в составе их ядра есть эфиры холестерина и триглицеридов, а на поверхности находятся фосфолипиды и молекулы Апо 100.
Выработку в печение ЛПОНП стимулирует высокое поступление СЖК их жировых тканей. Но также возможен и усиленный синтез в печени холестерина и СЖК при инсулиннезависимом диабете, из-за чего тоже возрастает продуцирование ЛПОНП.
Триглицериды в ЛПОНП в плазме крови гидролизируются в ЛпЛ, превращаясь в маленькие и плотные ЛППП и ЛПОНП. Примечательно, что ЛПП сходны с хиломикроновыми ремнантами, однако они отличаются тем, что помимо утилизации в печени, в крови происходит их катаболизация до ЛПНП. Так, активность ЛпЛ обеспечивает нормальную функцию метаболизма начиная с ЛПОНП, проходя ЛППП, и заканчивая ЛПНП.
АпоВЮО – это единственный белок, находящийся на поверхности ЛПНП, который является лигандом для рецепторов ЛПНП. Следовательно, содержание ЛПНП в крови зависит от двух факторов:
- доступность рецепторов ЛПНП;
- продукция ЛПНП.
При диабете 2 типа показатели триглицеридов ЛПОНП не редко завышены. Увеличенная концентрация холестерина посредством ЛПНП при хронической гипергликемии объясняется его повышенным содержанием в каждой из липопротеиновых частиц.
Перекисное окисление либо гликирование ЛПНП приводит к сбою нормальной элиминации липопротеиновых частиц, приводя к тому, что они начинают собираться на сосудистых стенках. Кроме того, инсулин стимулирует экспрессию гена рецепторов ЛПНП, и, соответственно, инсулинорезистентность либо недостаток гормона также могут негативно повлиять на метаболизм ЛПНП.
ЛПВП отличаются сложным строением. Исходные частицы называют пребета-ЛПВП. Это акцепторы свободного клеточного холестерина, поэтому ЛПВП первым делом является запасным путем транспорта холестерина в печень и периферических тканей, где они выходят из организма.
Эфиры холестерина тоже могут быть в составе частиц ЛПОНП и хиломикроны в случае присутствия холестерил эстер транспортного белка. При сахарном диабете 2 типа показатель ХС-ЛПВП, зачастую уменьшен, что обусловлено увеличенным транспортом эфира холестерина из ЛПВП в ЛПОВП.
Однако при 1 типе диабета ХС-ЛПВП остается нормальным либо немного завышенным.
Общие принципы лечения
Уровень сахара
Мужчина
Женщина
Укажите Ваш сахар или выберите пол для получения рекомендаций
 Терапия при диабетической дислипидемии базируется на трех ведущих принципах. Это контролирование содержания сахара в крови, похудение и диета.
Терапия при диабетической дислипидемии базируется на трех ведущих принципах. Это контролирование содержания сахара в крови, похудение и диета.
При втором типе диабета следует огранить потребление простых углеводов, холестерина и насыщенных жиров. В ежедневное меню желательно включить продукты, содержащие мононенасыщенные жирные кислоты и пищевые волокна, благодаря чему улучшится липидный профиль.
Если диабетик будет активно бороться с лишним весом, тогда концентрация триглицеридов в его крови снизится на 18%, а ХС-ЛПВА уменьшится на 8%.
Стоит заметить, что при инсулиннезависимом диабете прием сахароснижающих препаратов, включая дополнительное введение инсулина, лишь частично восстанавливает нормальные показатели жирового обмена.
Так, Метформин способен снизить только уровень триглицеридов в плазме до 10%, Пиоглитазон – до 20%, а Розиглитазон не оказывает никакого влияния на липидный обмен. Касательно ХС-ЛПНП, то сахаропонижающие препараты влияют на этот процесс следующим образом:
- Метформин уменьшает на 5-10%;
- Пиоглитазон увеличивает на 5-15%;
- Розиглитазон повышает на 15% и более.
Незначительному понижению ХС-ЛПНП способствует терапия инсулинов. А сульфаниламиды не оказывают существенного воздействия на липидный обмен.
При диабете первого типа проведение интенсивной инсулинотерапии способствует сильному уменьшению ХС-ЛПНП и триглицеридов в плазме. Однако уровень компенсации метаболизма липидов не воздействует на ХС-ЛПВП при второй форме диабета.
Сульфаниламиды, понижающие сахар в крови, не отражаются на концентрации ХС-ЛПВП. Однако Метформин по причине снижения содержания триглицеридов увеличивает ХС-ЛПВП, но ненамного.
Пиоглитазон и Розиглитазон увеличивают показатели ХС-ЛПВП при диабете 2 типа. Так, для нормализации жирового обмена у инсулиннезависимых диабетиков, необходимо проведение гиполипидемического лечения. А в случае первого типа диабета необходимо достичь компенсации обмена углеводов.
Гиполипидемия при диабете лечится статинами и прочими средствами, к которым относят Ниацин, СКЖК, Фенофибрат, Эзетимиб. Такие лекарства уменьшают ХС-ЛПНП.
Для увеличения ХС-ЛПВП применяются фибраты и никотиновая кислота, что позволяет понизить показатель триглицеридов. Из второй группы стоит выделить Гемфиброзил, Фенофибрат, а также Ниацин. Если уровень ХС-ЛПНП завышен, тогда диабетику назначаются высокие дозы статинов.
Комбинированная гиперлипидемия устраняется тремя способами:
- повышенная дозировка статинов;
- сочетание сатинов с фибратами;
- комбинирование сатинов с Ниацином.
Причинами, по которым следует провести комплексное гиполипидемическое лечение многообразны. Во-первых, такой подход эффективно понижает ХС-ЛПНОН и ХС-ЛПНП.
Во-вторых, комбинированная терапия уменьшает вероятность появления побочных реакций и снижает ХС-ЛПНП, возникший на фоне приема фибратов.
В-третьих, такой подход позволяет применять СКЖК у пациентов с гипертриглицеридемией и завышенным показателем ХС-ЛПНП.
Группы препаратов, применяемых при дислипидемии
 Существует 3 категории средств, влияющих на уровень липопротеинов в плазме. Это Ингибиторы ГМГ-КОА редуктазы, Секвестранты желчных кислот, фибраты.
Существует 3 категории средств, влияющих на уровень липопротеинов в плазме. Это Ингибиторы ГМГ-КОА редуктазы, Секвестранты желчных кислот, фибраты.
Статины чаще используются для понижения концентрации ХС-ЛПНП, поэтому их назначают при гиперлипидемии. Правастатин, Симвастатин, Ловастатин – это метаболиты грибов либо производные метаболитов. А Розувастатин, Аторвастатин, Флувастатин являются синтетическими препаратами.
Симвастатин и Ловастатин считаются «про-средствами», ведь лечебный эффект они оказывают только после гидролиза в печени. А другие статины выводятся в активном виде.
Принцип действия ИнгибиторовГМГ-КОА редуктазы в том, что они подавляют ключевой фермент синтеза холестерина. Кроме того, эти средства понижают выработку Апо В100, активизирующих рецепторы ЛПНП и имеющих в своем составе липопротеины. Это приводит к тому, что в крови внезапно снижается концентрация триглицеридов ЛПОНП, холестерина ЛПНП.
Фармакокинетика статинов:
- всасывание от 30 до 90%;
- метаболизируются печенью от 50 до 79%;
- в большей степени выводятся почками.
При взаимодействии статинов с СЖК, уменьшается их всасывание. Также подобный эффект отмечается при сочетании препаратами, потенциирующих миопатический эффект Ловастатина.
Кроме того, показатели Ловастатина, аторвастатина и Симвастатина увеличатся после употребления грейпфрутового сока. При введении Варфарина и Розувастатина, происходит увеличение протромбинового действия.
При суточной дозе 10-40 мг Ингибиторы ГМГ-КОА редуктазы понижают концентрацию холестерина ЛПНП до 50% и увеличивают ХС-ЛПВП на 5-10%.
Статины показаны диабетикам с умеренно увеличенным показателем ТГ и при завышенном содержанием холестерина ЛПНП. Также они предотвращают формирование камней в желчном пузыре, что особенно важно при диабетической нейропатии.
Наиболее частой побочной реакцией после приема статинов является миозит, но он развивается редко. Также могут появиться такие неблагоприятные реакции как:
- запор;
- артралгия;
- боль в животе;
- диспепсия и диабетическая диарея;
- мышечные боли.
Секвестранты желчных кислот – это смолы, которые связывают желчные кислоты в кишечнике. Такие препараты понижают ХС-ЛПНП до 30%, изменяя содержание ЛПВП. Потенциально СКЖК могут увеличивать показатели триглицеридов.
При лечении дислипидемии с сахарным диабетом эффективность секверстрантов желчных кислот сходна с действием статинов, но только при комбинированном приеме данных препаратов. СКЖК всасывается в небольшом количестве в кишечник. Лечебное действие определяется уровнем понижения холестерина, что проявляется через 2-3 недели.
СКЖК оказывают влияние на абсорбцию многих лекарства, включая пероральные контрацептивы, антиаритмические и противосудорожные средства. Поэтому другие средства следует принимать, только после того как пройдет 4 часа после приема СКЖК.
Секвестранты желчных кислот применяют для ликвидации гипрхолестеринемии. Но так как эта категория препаратов может спровоцировать увеличение концентрации триглицеридов, то во время лечения важно контролировать данный показатель. Поэтому СКЖК не стоит принимать пациентам с гипер-триглицеридемией.
Чаще всего после приема СКЖК возникают запоры и диспепсические расстройства.Нельзя совмещать их прием вместе с сульфаниламидами и прочими препаратами, соблюдая шестичасовый перерыв. СКЖК противопоказаны при наличии камней в желчном пузыре, желудочно-кишечной и полной биллиарной обструкции и завышенной концентрации триглицеридов.
 Производные фибриновой кислоты, такие как Гем-фиброзил и Фенофибрат – это агонисты PPAR-альфа. Подобные средства при сахарном диабете оказывают сильное воздействие на метаболизм липидов, уменьшая вероятность развития сердечно-сосудистых осложнений. Так, фибраты понижают ХС-ЛПНП до 20%, триглицериды – до 50%, а уровень ХС-ЛПВП увеличивается на 10-20%.
Производные фибриновой кислоты, такие как Гем-фиброзил и Фенофибрат – это агонисты PPAR-альфа. Подобные средства при сахарном диабете оказывают сильное воздействие на метаболизм липидов, уменьшая вероятность развития сердечно-сосудистых осложнений. Так, фибраты понижают ХС-ЛПНП до 20%, триглицериды – до 50%, а уровень ХС-ЛПВП увеличивается на 10-20%.
Примечательно, что Фенофибрат является хорошей альтернативой при терапии завышенной концентрации ХС-ЛПНП у диабетиков принимающих статины, которые не оказали желаемого эффекта.
Фибраты влияют на липидный обмен при диабете, увеличивая синтез:
- липопротеиновой липазы;
- АВС-А1;
- Апо А-П и апо А-1 (главные белки ЛПВП).
Также фибраты уменьшают экспрессию критического белка всасывания холестерина и снижают апо С-Ш. Также препараты увеличивают апо A-V, продуцирование которого понижает концентрацию липопротеинов, с высоким количеством ТГ.
Кроме того, эфиры фибратов ингибируют липогенез в печени. Они взаимодействуют с печеночным Х рецептором, ингибируя ПХР опосредованный липогенез. Еще производные фибриновой кислоты оказывают антиатерогенный эффект.
Однако ведущими средствами при дислипидемии являются статины, а фибраты назначаются при инсулинозависимом диабете, лишь тем пациентам, которые не переносят эти препараты. Для комбинированного лечения из фибратов рекомендовано использование Фенофибрата.
Стоит заметить, что такие средства могут назначать для уменьшения показателя ЛПНП при пониженной концентрации ТГ. Но в таком случае чаще используются лекарства из других групп, такие как СКЖК, никотиновая кислота и статины.
Средняя продолжительность терапии фибратами – 3-6 месяцев. Так как эти лекарства увеличивают вероятность появления холелитиза, их не стоит применять диабетикам с автономной нейропатией.
Диабетикам с нефропатией и пожилым пациентам следует крайне осторожно применять фибраты, так как они в большей степени элиминируются почками. В период лактации и при беременности лечение этими средствами запрещено.
Наиболее распространенные побочные реакции приема фибратов:
- метеоризм;
- тошнота;
- эректильная дисфункция;
- боль в животе;
- высыпания на коже;
- рвота;
- диарея;
- головокружение;
- запор и прочее.
Помимо статинов, СКЖК и фибратов при гиперлипидемии, развывшейся у диабетиков после 50 лет, может назначаться никотиновая кислота. Это единственное гиполипидемическое средство, снижающее концентрацию липопротеина, но у него есть масса побочных эффектов.
Также для уменьшения гипертриглицеридемии врач может назначить Омега-3 жирные кислоты. Более того, ОЗЖК снижают риск развития проблем с сердцем и оказывают антиатирогенный эффект. Видео в этой статье расскажет, как лечить нарушение липидного обмена.
Уровень сахара
Мужчина
Женщина
Укажите Ваш сахар или выберите пол для получения рекомендаций
Последние обсуждения:
Источник
При СД 2 типа гипергликемия натощак и после пищевой нагрузки, несомнен-но, является независимым фактором риска ИБС, но воздействие дислипидемии на риск ИБС в общей структуре факторов риска, по-видимому, доминирует [39].
По данным 3-го Национального исследования здоровья и питания в США, 69 % больных сахарным диабетом имеют нарушения липидного обмена (V. Stender и соавт., 2000). У этих больных определенные нарушения липидного обмена сохраняются и после коррекции показателей глюкозы крови.
Они настолько характерны, что получили название «диабетическая дислипидемия». Компонентами «диабетической дислипидемии» являются: гипертриглицеридемия, увеличение содержания малых, плотных ЛПНП, снижение кнцентрации ЛПВП. Таким образом, «диабетическая дислипидемия» аналогична метаболической дислипидемии, развивающейся под влиянием инсулинорезистентности. В то же время, гипергликемия оказывает специфическое влияние на структуру липопротеинов [7, 9, 16]. При сахарном диабете происходит неферментное гликирование аполипопротеинов. Гликирование прямо зависит от уровня глюкозы в крови и присутствует с момента возникновения диабета. Структурным изменениям могут быть подвергнуты аполипопротеины, входящие в состав основных классов липопротеидов, что приводит к изменению их метаболизма, в частности, к увеличению времени циркуляции ЛПОНП и ЛПНП. Однако наиболее важным является уменьшение способности гликированных ЛПНП удаляться из кровотока через рецепторы к ним. Это приводит к удалению значительной части ЛПНП нерецепторным путем, что может приводить к образованию пенистых клеток. Имеются данные об увеличении агрегации тромбоцитов при воздействии на них гликированных ЛПНП.
Воздействие гипергликемии на атерогенез в сосудистой стенке реализуется через развитие генерализованной дисфункции эндотелия сосудов и взрывообразное усиление окислительного стресса (F Cerielo и соавт., 1997). Появление эффекта прилипания моноцитов крови к эндотелию сосудов является одним из главных пусковых механизмов в развитии атеросклеротического поражения сосудистой стенки. Основные причины повышения моноцит-эндотелиального взаимодействия при диабете типа 2 – это окислительный стресс и повышение концентрации конечных гликированных продуктов обмена. Повышенный уровень перекисного окисления липидов может быть не причиной, а отражением наличия микро- и макроангиопатий.
В связи с большим вкладом дислипидемий в развитие микро- и макроангиопатий при са-харном диабете эксперты European Diabetes Policy Group в 1998 году предложили категории риска развития сердечно-сосудистой патологии у больных СД 2 типа в зависимости от степени дислипидемии (табл. 5).
Таблица 5.
Взаимосвязь степени дислипопротеинемии у больных сахарным диабетом 2 типа и риска развития сердечно-сосудистой патологии.

Американская ассоциация диабета больных с диабетом, но без клинических проявлений коронарного атеросклероза по степени риска возникновения сердечно-сосудистых осложнений, приравнивает к больным с установленной ИБС [26].
- Определение, особенности патогенеза при сахарном диабете
- Диабет сахарный I типа
- Диабет сахарный II типа
- Форма для оценки риска заболевания сахарным диабетом II типа
- НЕОТЛОЖНЫЕ СОСТОЯНИЯ ПРИ САХАРНОМ ДИАБЕТЕ
- Комы при сахарном диабете
- Сахарный диабет при беременности (О24).
- Неотложные состояния при сахарном диабете
- ПИТАНИЕ ПРИ САХАРНОМ ДИАБЕТЕ
- ПРОБЛЕМА САХАРНОГО ДИАБЕТА ПРИ БЕРЕМЕННОСТИ
- Поражение сердца при сахарном диабете
- Коматозные состояния при сахарном диабете у детей
- АТЕРОСКЛЕРОЗ ПРИ САХАРНОМ ДИАБЕТЕ
- Питание при сахарном диабете с заболеваниями печени и желчного пузыря
- Течение беременности и родов при сахарном диабете.
- Питание при сахарном диабете с сопутствующими заболеваниями
Источник
