Формулировка диагноз впервые выявленный сахарный диабет
Справочник болезней
«Ошибайся коллективно!»
ОПРЕДЕЛЕНИЕ
Группа метаболических заболеваний, характеризующихся гипергликемией, которая является результатом дефектов секреции инсулина, действия инсулина или обоих этих факторов (ADA).
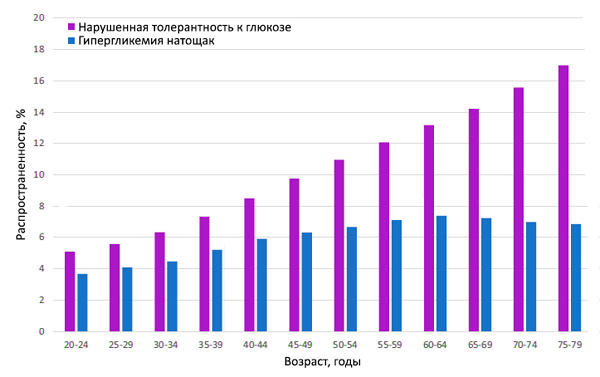
Распространенность диабета
WHO. Global report on diabetes. 2016. 86 p.
ПАТОФИЗИОЛОГИЯ
• Нарушение секреции инсулина (1 тип).
• Снижение чувствительности тканей к инсулину (2 тип).
• Большой фактор риска атеросклеротических сердечно-сосудистых заболеваний, хронической почечной недостаточности.
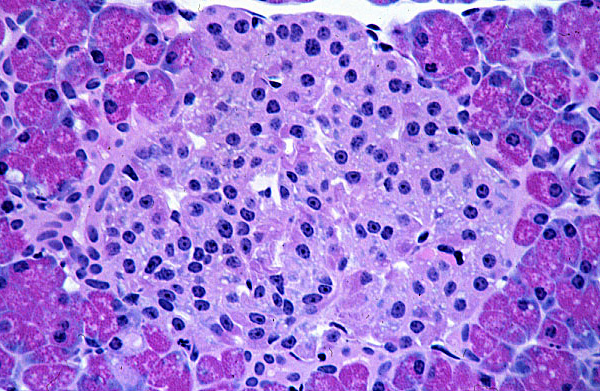
Островок Лангерганса
КЛИНИКА ДЕКОМПЕНСАЦИИ ДИАБЕТА
• Полиурия.
• Жажда.
• Похудание.
• Нарушение зрения.
• Зуд.
• Нарушение сознания.
КЛАССИФИКАЦИЯ ГЛИКЕМИИ
• Гипогликемия: <4.0 ммоль/л.
• Норма: 4.0–6.0 ммоль/л натощак в венозной плазме (4.0–5.5 ммоль/л, ADA).
• Нарушенная гликемия натощак: 6.1–6.9 ммоль/л (5.6–6.9 ммоль/л, ADA).
• Нарушение толерантности к глюкозе: 7.8–11 ммоль/л через 2 ч после 75 г глюкозы.
Связь гликированного гемоглобина и гипогликемии
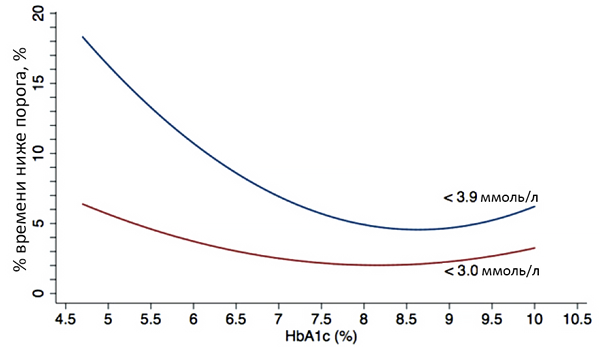
Gimenez M et al. Diabetes Care. 2018;41:326.
КРИТЕРИИ ДИАБЕТА
• Гликемия ≥7 ммоль/л натощак (>8 ч после приема пищи).
• Гликемия ≥11.1 ммоль/л через 2 ч после нагрузки глюкозой.
• Гликированный гемоглобин (HbA1c) ≥6.5%.
• Гликемия случайная ≥11.1 ммоль/л c полиурией, полидипсией или необъяснимой потерей веса.
• Без очевидной гипергликемии диагноз подтверждается вторым тестом гликемии в другой день или одного образца крови.
Гипогликемия и сердечно-сосудистые события
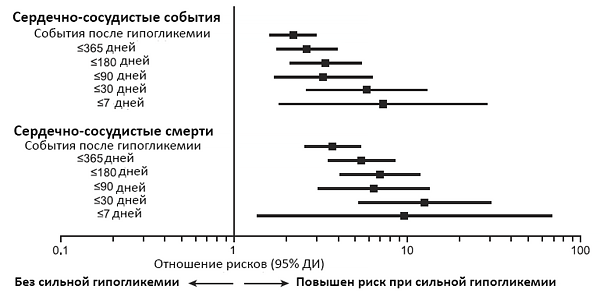
Zinman B, et al. Diabetes Care. 2018.
КЛАССИФИКАЦИЯ САХАРНОГО ДИАБЕТА
• Сахарный диабет типа 1.
• Сахарный диабет типа 2.
• Другие специфические типы диабета.
• Гестационный сахарный диабет.
• Предиабет: нарушенная гликемия натощак, нарушение толерантности к глюкозе, НbA1c 5.7–6.4%, прирост ≥10% (ADA).
Прием пищи и гликемия
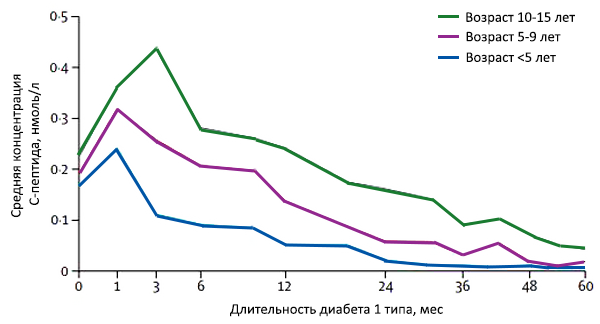
ДИАГНОСТИКА ДИАБЕТА 2 ТИПА
• Нормальный или высокий уровень С-пептида.
• Ожирение.
• Обычно выявляется после 30–40 лет.
• Диабет 2 типа в семейном анамнезе.
• Возможность коррекции диетой, пероральными препаратами.
Гликемический континуум и осложнения (ESC/EASD)
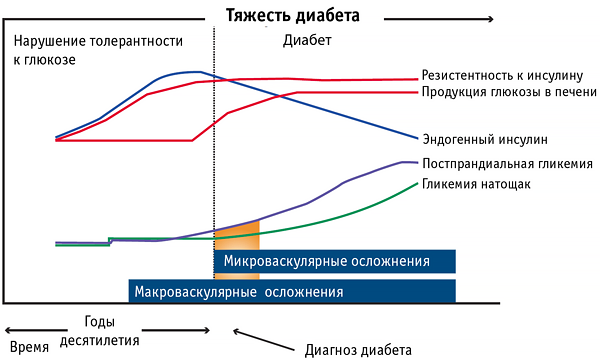
ОСЛОЖНЕНИЯ
Острые
• Кетоацидоз и кетоацидотическая кома.
• Лактацидоз и лактацидотическая кома.
• Гиперосмолярная кома.
• Гипогликемия и гипогликемическая кома.
Микрососудистые
• Диабетическая болезнь почек.
• Диабетическая ретинопатия.
• Диабетическая нейропатия.
Макрососудистые
• Стенокардия, инфаркт миокарда.
• Транзиторная ишемическая атака, инсульт.
• Перемежающая хромота, диабетическая стопа.
Осложнения диабета
Пролиферативная ретинопатия. Диабетическая стопа
КОМОРБИДНОСТЬ У ПАЦИЕНТОВ С ДИАБЕТОМ
• Депрессия, тревога.
• Жировая болезнь печени.
• Нарушения слуха.
• Переломы.
• Периодонтит.
• Рак печени, поджелудочной железы, кишечника, шейки матки, груди.
• Обструктивное апноэ сна.
• Инфекции (грипп, пневмония, мочевая инфекция).
Влияние диабета и депрессии на выживаемость
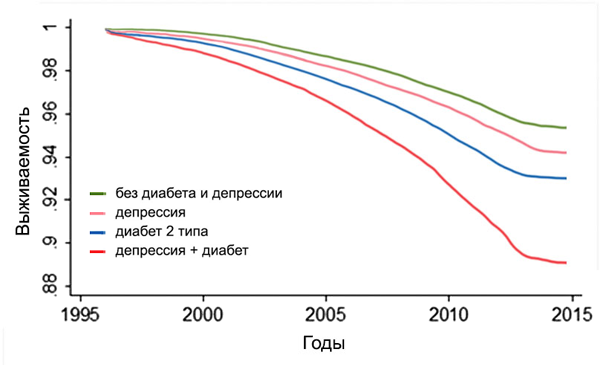
Naicker K, et al. Diabetes Care. 2017;40:352.
ФОРМУЛИРОВКА ДИАГНОЗА
• Сахарный диабет 2 типа. [E11.9]
• Сахарный диабет 2 типа. ХБП С3б. Диабетическая ретинопатия, препролиферативная. Диабетическая стопа, ишемическая форма, IIa. [Е11.7]
• Стабильная стенокардия II ФК, инфаркт миокарда (2018). Гипергликемия натощак. [I20.8]
• Гипертоническая болезнь. Предиабет. Дислипидемия IIа. [I10]
• Хронический алкогольный панкреатит. Сахарный диабет 3с типа. [K86.0]
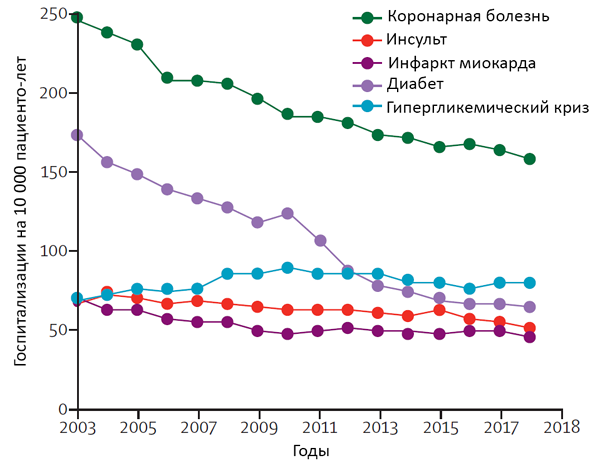
Госпитализации с гипер- и гипогликемией
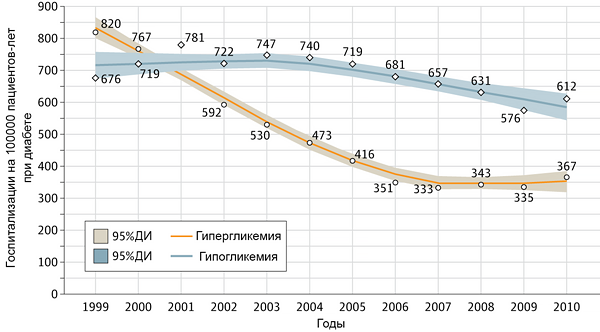
Lipska K, et al. JAMA Intern Med. 2014;174:1116–24.
ПРОФИЛАКТИКА ОСЛОЖНЕНИЙ
• Отказ от курения.
• Физические нагрузки.
• АД 130–139/80–90 мм рт. ст.
• Снижение веса тела (ИМТ <25 кг/м², у азиатов <23 кг/м²).
• Контроль дислипидемии (ХС ЛНП <2.6 ммоль/л).
• Статины, независимо от дислипидемии, всем с ИБС или пациентам без ИБС >40 лет с фактором риска (семейный анамнез ранних сосудистых заболеваний, гипертензия, курение, дислипидемия, альбуминурия).
• Аспирин (75 мг) всем с ИБС или пациентам без ИБС (мужчины >50 лет, женщины >60 лет) с фактором риска.
• ИАПФ или БРА при (микро)альбуминурии.
• 23-валентная вакцина для профилактики пневмококковых инфекций после 65 лет.
Факторы, влияющие на целевой уровень гликемии
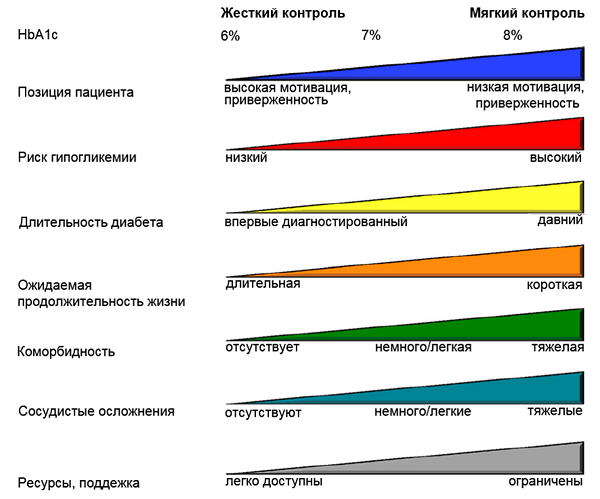
ADA/EASD; Ismail-Beigi F, et al, 2011.
ДИЕТА
• В случае высокой гликемии после еды ограничивают легкоусвояемые углеводы: сахар, мед, сладкие кондитерские изделия, варенья, сладкие напитки. «Диабетические» конфеты, вафли, печенье в не чаще 1 раза в нед.
• Cвежие овощи и фрукты, бобовые, несоленые орехи, жирная морская рыба, оливковое масло, цельнозерновые продукты, алкогольные напитки (ACC/AHA, ADA, ESC).
• Уменьшить потребление натрия <2 г/сут (соли <5 г/сут).
• Минимизировать прием транс-жиров: маргарины для выпечки, кулинарный жир, крэкеры, чипсы.
• Вместо насыщенных жиров предпочтительнее моно- и полиненасыщенные.
• Ограничить потребление обработанного мяса, рафинированных углеводов, сладких напитков.
• У пациентов с нормальной массой тела ограничение калорий нецелесообразно. При избыточной массе тела показана низкокалорийная ≤1800 ккал/сут с ограничение углеводов и жиров.
Эффективность самомониторинга гликемии
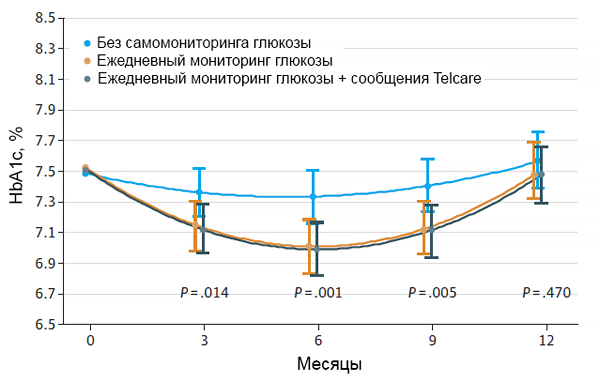
Young L, et al. JAMA Intern Med. 2017;177:920–9.
МОНИТОРИНГ ЭФФЕКТИВНОСТИ ЛЕЧЕНИЯ
• Глюкометры.
• Гликированный гемоглобин (HbA1c): за предшествующие 3 мес.
• Система длительного (7 сут) мониторинга глюкозы, STS-7.
Эффект интенсивного контроля гликемии
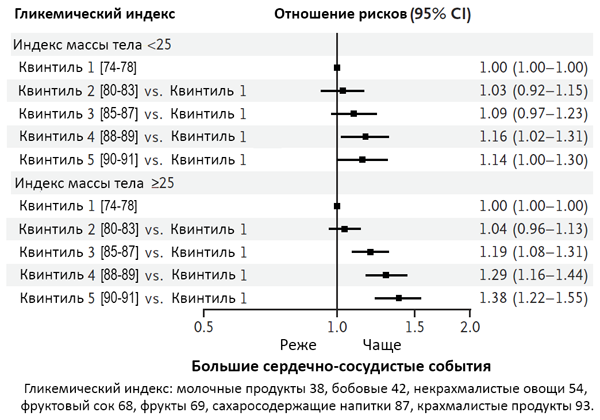
UKPDS Group. Lancet. 1998;352:837–53; N Engl J Med. 2008;359:1577–89.
ОПТИМАЛЬНЫЙ КОНТРОЛЬ ГЛИКЕМИИ (ADA)
• HbA1c: <7.0%.
• Гликемия натощак: <7.2 ммоль/л в капиллярной плазме.
• Гликемия через 2 ч после еды: <10.0 ммоль/л в капиллярной плазме.
ТАКТИКА ЛЕЧЕНИЯ ДИАБЕТА 2 ТИПА (ADA, AACE/ACE)

МЕДИКАМЕНТЫ ДЛЯ ЛЕЧЕНИЯ ДИАБЕТА 2 ТИПА
Бигуаниды
• Метформин 500–850–1000 мг 2–3 раза во время еды.
• Метформин лонг (XR) 500–750–1000 мг 1–2 раза во время еды.
Ингибиторы натрий-глюкозного котранспортера-2 (глифлозины)
• Дапаглифлозин 5–10 мг 1 раз независимо от пищи.
• Канаглифлозин 100–300 мг 1 раз независимо от пищи.
• Эмпаглифлозин 10–25 мг 1 раз независимо от пищи.
Ингибиторы дипептидилпептидазы-4 (глиптины)
• Вилдаглиптин 50 мг 1–2 раза независимо от пищи.
• Линаглиптин 5 мг 1 раз независимо от пищи.
• Ситаглиптин 25–100 мг 1 раз независимо от пищи.
Производные сульфонилмочевины
• Глибенкламид 1.75–3.5 мг 1–2 раза непосредственно до завтрака.
• Гликлазид 30–60 мг 1 раз во время завтрака.
• Глимепирид 1–4 мг 1 раз непосредственно до завтрака.
• Глипизид 5–20 мг 1 раз во время завтрака.
Агонисты глюкагоноподобного пептида-1
• Дулаглутид 0.75–1.5 мкг п/к 1 раз в нед независимо от пищи.
• Лираглутид 1.8 мкг п/к независимо от пищи.
• Эксенатид 5 мкг 2 раза п/к зав течение 60 мин до еды.
• Эксенатид длительный 2 мг 1 раз в нед п/к независимо от пищи.
Другие препараты
• Акарбоза 50–100 мг 3 раза с первой порцией пищи, разжевать.
• Пиоглитазон 15–45 мг 1 раз независимо от пищи.
• Репаглинид 0.5–1–2 мг 3 раза за 15 мин до еды.
Ингибиторы натрий-глюкозного котранспортера-2 и сердечно-сосудистые болезни
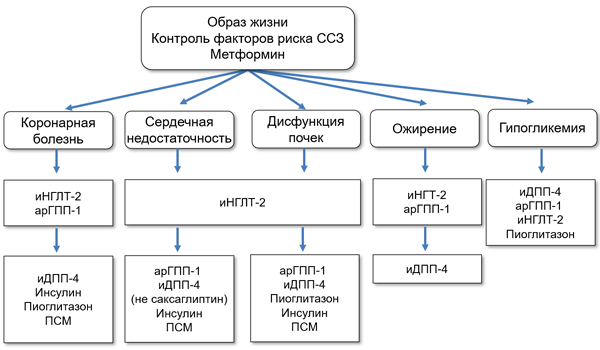
Cavender M, et al. J Am Coll Card. 2018;22:2497–506.
ПРОФИЛАКТИКА ДИАБЕТА 2 ТИПА
• Образ жизни: физическая активность умеренная >150 мин/нед], снижение веса >7%], ограничение сладких напитков.
• Метформин: препарат выбора у лиц до 60 лет, ИМТ ≥35 кг/м², анамнез диабета беременных.
• При ожирении: орлистат, бариатрическая хирургия (индекс массы тела >35 кг/м²).
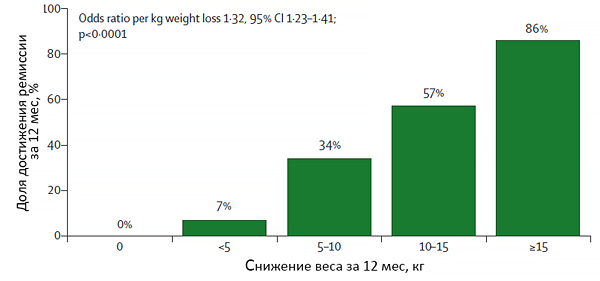
Контроль массы тела и ремиссия диабета

Lean M, et al. The Lancet. 2018;391:541–51.
ЛЕЧЕНИЕ ОСЛОЖНЕНИЙ ДИАБЕТА (K/DOQI; IWGDF; ADA)
Общее
• Интенсивное лечение гипергликемии.
• Специализированная помощь.
Нефропатия
• Ингибиторы ангиотензинпревращающего фермента.
• Блокаторы рецепторов ангиотензина II.
• Ограничение белка в диете (0.8–1 г/кг на ранних стадиях, 0.6 г/кг на поздних стадиях).
Нейропатия
• Симптоматическое: антидепрессанты (амитриптилин, дулоксетин, венлафаксин), антиконвульсанты (карбамазепин, прегабалин, габапентин), капсаицин крем.
• Гастропарез: метоклопрамид.
• Ортостатическая гипотензия: атомоксетин.
• Эректильная дисфункция: силденафил, интракавернозные самоинъекции альпростадила, вакуумные устройства, импланты.
Ретинопатия
• Лазерная фотокоагуляция, криокоагуляция, витрэктомия.
• Инъекции ранибизумаба в стекловидное тело для лечения диабетического макулярного отека.
Диабетическая стопа
• Устранение нагрузки.
• Хирургическая обработка.
• Влажные повязки.
• Антибиотики.
• Реваскуляризация.
• Ампутация.
Источник
Îáùàÿ õàðàêòåðèñòèêà è ôàêòîðû ðèñêà ðàçâèòèÿ ñàõàðíîãî äèàáåòà, êëèíè÷åñêàÿ êàðòèíà è ñèìïòîìû äàííîãî çàáîëåâàíèÿ. Ïîðÿäîê ïðîâåäåíèÿ è àíàëèç ðåçóëüòàòîâ îáúåêòèâíîãî îáñëåäîâàíèÿ áîëüíîãî. Ïðèíöèïû ïîñòàíîâêè äèàãíîçà è ðàçðàáîòêà ñõåìû ëå÷åíèÿ.
Ñòóäåíòû, àñïèðàíòû, ìîëîäûå ó÷åíûå, èñïîëüçóþùèå áàçó çíàíèé â ñâîåé ó÷åáå è ðàáîòå, áóäóò âàì î÷åíü áëàãîäàðíû.
Ðàçìåùåíî íà https://www.allbest.ru/
Ðàçìåùåíî íà https://www.allbest.ru/
Èñòîðèÿ áîëåçíè
Ñàõàðíûé äèàáåò âïåðâûå âûÿâëåííûé, äåêîìïåíñàöèÿ
1. Æàëîáû áîëüíîãî
Ïðè ïîñòóïëåíèè: íà æàæäó, ñóõîñòü âî ðòó, ïîâûøåííîå âûäåëåíèå ìî÷è, ïëîõîå çàæèâëåíèå ðàí, ñíèæåíèå çðåíèÿ; íà ïîâûøåííîå ÀÄ (äî 220 ìì. ðò. ñò.), íåáîëüøîå ãîëîâîêðóæåíèå; íà îäûøêó ïðè âûïîëíåíèè ïðèâû÷íîé ôèçè÷åñêîé íàãðóçêè, ïðè ïîäú¸ìå íà 1 ýòàæ, íà äàâÿùèå áîëè çà ãðóäèíîé â îáëàñòè ñåðäöà ïðè çíà÷èòåëüíîé ôèçè÷åñêîé íàãðóçêå, êîòîðûå ñíèìàþòñÿ ïðèåìîì îäíîé òàáëåòêè íèòðîãëèöåðèíà; íà áîëè â ñóñòàâàõ, íàëè÷èå òîôóñîâ (â îáëàñòè êîëåííûõ ñóñòàâîâ, ïÿòî÷íûõ, ëîêòåâûõ, ëó÷åçàïÿñòíûõ), îãðàíè÷åíèå äâèæåíèé â êîëåííûõ ñóñòàâàõ, äåôîðìàöèþ ìèçèíöà ïðàâîé êèñòè.
2. Àíàìíåç áîëåçíè
Ñ÷èòàåò ñåáÿ áîëüíûì ñ êîíöà ôåâðàëÿ 2016 ã., êîãäà ïîñòåïåííî ïîÿâèëèñü æàëîáû íà æàæäó, ñóõîñòü âî ðòó, ïîëèóðèþ, ïëîõîå çàæèâëåíèå ðàí, ñíèæåíèå çðåíèÿ. 13.03.16 ã. ïî ðåêîìåíäàöèè äî÷åðè îáðàòèëñÿ ê äåæóðíîìó âðà÷ó ïðè¸ìíîãî ïîêîÿ ÃÊÁ èì. Í.È. Ïèðîãîâà ïî ïîâîäó ïîâûøåííîãî ÀÄ, ñîïðîâîæäàâøåãîñÿ âûðàæåííûì îçíîáîì. Ïðè îáñëåäîâàíèè âûÿâëåí óðîâåíü ãëþêîçû êðîâè 25 ììîëü/ë. Áûë ïîñòàâëåí äèàãíîç: Ñàõàðíûé äèàáåò, âïåðâûå âûÿâëåííûé. Ýêñòðåííî ãîñïèòàëèçèðîâàí âî 2 ÒÎ ÃÊÁ èì. Í.È. Ïèðîãîâà.
3. Äàííûå îáúåêòèâíîãî èññëåäîâàíèÿ
ñàõàðíûé áîëüíîé äèàáåò
Îáùèé îñìîòð
Ñîçíàíèå ÿñíîå, ñîñòîÿíèå áîëüíîãî óäîâëåòâîðèòåëüíîå, ïîëîæåíèå â ïîñòåëè àêòèâíîå. Êîæà ÷èñòàÿ, òåëåñíîé îêðàñêè, ñóõàÿ, âèäèìûå ñëèçèñòûå îáîëî÷êè íå ãèïåðåìèðîâàíû. Ïîäêîæíàÿ æèðîâàÿ êëåò÷àòêà ðàçâèòà èçáûòî÷íî, ðàñïðåäåëåíà ðàâíîìåðíî. Äîñòóïíûå ïàëüïàöèè ëèìôàòè÷åñêèå óçëû íå óâåëè÷åíû, îêðóãëûå, ìÿãêèå íå ñïàÿííûå ìåæäó ñîáîé è ñ ïîäëåæàùèìè òêàíÿìè.
Îïîðíî-äâèãàòåëüíàÿ ñèñòåìà
Ìóñêóëàòóðà ðàçâèòà ñèììåòðè÷íî, â óìåðåííîé ñòåïåíè, íîðìîòîíè÷íà, ñèëà ñèììåòðè÷íûõ ãðóïï ìûøö êîíå÷íîñòåé ñîõðàíåíà è îäèíàêîâà. Áîëåçíåííîñòè ïðè àêòèâíûõ è ïàññèâíûõ äâèæåíèÿõ íåò. Ïàðàëè÷åé, ïàðåçîâ, ñóäîðîã íåò.
Òåëîñëîæåíèå ïðàâèëüíîå. Îñàíêà ïðàâèëüíàÿ. Ïîëîâèíû òåëà ñèììåòðè÷íû. Äåôîðìàöèé ãðóäíîé êëåòêè íåò. Ïîçâîíî÷íèê: ôèçèîëîãè÷åñêèå èçãèáû âûðàæåíû â äîñòàòî÷íîé ìåðå, ïàòîëîãè÷åñêèõ èçãèáîâ íåò. Èçìåíåíèé ðàçìåðîâ è ôîðìû êîñòåé òóëîâèùà ïðè îñìîòðå íå âûÿâëåíî. Áîëåçíåííîñòü ïðè ïîêîëà÷èâàíèè ïî êîñòÿì îòñóòñòâóåò.
Ñóñòàâû ïðàâèëüíîé ôîðìû, ñèììåòðè÷íûå, äâèæåíèÿ â íèõ â ïîëíîì îáúåìå, áåçáîëåçíåííûå, çà èñêëþ÷åíèåì îáîèõ êîëåííûõ ñóñòàâîâ: îãðàíè÷åíî ñãèáàíèå äî 80°. Äåôîðìàöèÿ ìèçèíöà ïðàâîé êèñòè. Ïðè ïàëüïàöèè áîëåçíåííîñòè â ñóñòàâàõ íå îòìå÷àåòñÿ.  îáëàñòè îáîèõ êîëåííûõ ñóñòàâîâ, ëîêòåâûõ, ïÿòî÷íûõ, ëó÷åçàïÿñòíûõ, 4-ãî ìåæôàëàíãîâîãî äèñòàëüíîãî ñóñòàâà ïðàâîé ñòîïû è 4-ãî ìåæôàëàíãîâîãî äèñòàëüíîãî ñóñòàâà ëåâîé êèñòè ïàëüïèðóþòñÿ òîôóñû — áåçáîëåçíåííûå, ïîäêîæíûå, íå ñïàÿííûå ñ êîæåé óçëû, ïðè âñêðûòèè êîòîðûõ âûäåëÿåòñÿ ìåëîïîäîáíîå ñîäåðæèìîå.
Ñåðäå÷íîñîñóäèñòàÿ ñèñòåìà
Ïóëüñ 64 óäàðà â ìèíóòó, ñèììåòðè÷íûé íà îáåèõ ðóêàõ, ðèòìè÷íûé, íàïðÿæåííûé, õîðîøåãî íàïîëíåíèÿ.
Ïàëüïàöèÿ ñîñóäîâ êîíå÷íîñòåé è øåè: ïóëüñ íà ìàãèñòðàëüíûõ àðòåðèÿõ âåðõíèõ è íèæíèõ êîíå÷íîñòåé (íà ïëå÷åâîé, áåäðåííîé, ïîäêîëåííîé, à òàêæå íà øåå (íàðóæíàÿ ñîííàÿ àðòåðèÿ) è ãîëîâû (âèñî÷íàÿ àðòåðèÿ) íå îñëàáëåí. ÀÄ 130/80 ìì. ðò. ñò.
Ïàëüïàöèÿ îáëàñòè ñåðäöà: âåðõóøå÷íûé òîë÷îê ñëåâà íà 1,5 ñì êíóòðè îò ñðåäíåêëþ÷è÷íîé ëèíèè â ïÿòîì ìåæðåáåðüå, ëîêàëèçîâàííûé, 2 ñì2.
Ïåðêóññèÿ ñåðäöà:
Ãðàíèöû îòíîñèòåëüíîé ñåðäå÷íîé òóïîñòè
ãðàíèöà | ìåñòîíàõîæäåíèå |
ïðàâàÿ | íà 2 ñì êíàðóæè îò ïðàâîãî êðàÿ ãðóäèíû â 4 ìåæðåáåðüå |
âåðõíÿÿ | â 3-ì ìåæðåáåðüå ïî l.parasternalis |
ëåâàÿ | íà 3,5 ñì êíàðóæè îò ñðåäíåêëþ÷è÷íîé ëèíèè â 5 ìåæðåáåðüå |
Çàêëþ÷åíèå: ãðàíèöû îòíîñèòåëüíîé ñåðäå÷íîé òóïîñòè ðàñøèðåíû ñëåâà è ñïðàâà íà 1 ñì.
Ïåðêóòîðíûå ãðàíèöû àáñîëþòíîé ñåðäå÷íîé òóïîñòè
ãðàíèöà | ìåñòîíàõîæäåíèå |
ïðàâàÿ | ó ëåâîãî êðàÿ ãðóäèíû â 4 ìåæðåáåðüå |
âåðõíÿÿ | ó ëåâîãî êðàÿ ãðóäèíû íà 4 ðåáðå |
ëåâàÿ | íà 2 ñì êíóòðè îò ñðåäíåêëþ÷è÷íîé ëèíèè â 5 ìåæðåáåðüå |
Àóñêóëüòàöèÿ ñåðäöà: òîíû ñåðäöà ðèòìè÷íûå, ïðèãëóøåííûå.
Ñèñòåìà îðãàíîâ äûõàíèÿ
Ôîðìà ãðóäíîé êëåòêè ïðàâèëüíàÿ, îáå ïîëîâèíû ðàâíîìåðíî ó÷àñòâóþò â äûõàíèè. Äûõàíèå ðèòìè÷íîå. ×àñòîòà äûõàíèÿ 18 â ìèíóòó.
Ïàëüïàöèÿ ãðóäíîé êëåòêè: áåçáîëåçíåííà.
Ïåðêóññèÿ ëåãêèõ: ïðè ñðàâíèòåëüíîé ïåðêóññèè ëåãêèõ íàä âñåé ïîâåðõíîñòüþ ëåãî÷íûõ ïîëåé îïðåäåëÿåòñÿ ÿñíûé ëåãî÷íûé çâóê.
Òîïîãðàôè÷åñêàÿ ïåðêóññèÿ ëåãêèõ
ëèíèÿ | ñïðàâà | ñëåâà |
l.parasternalis | 5 ðåáðî | — |
l.medioclavicularis | 6 ðåáðî | — |
l.axillaris anterior | 7 ðåáðî | 7 ðåáðî |
l.axillaris media | 8 ðåáðî | 9 ðåáðî |
l.axillaris posterior | 9 ðåáðî | 9 ðåáðî |
l. scapulars | 10 ìåæðåáåðüå | 10 ìåæðåáåðüå |
l.paravertebralis | íà óðîâíå îñòèñòîãî îòðîñòêà 11 ãðóäíîãî ïîçâîíêà | íà óðîâíå îñòèñòîãî îðîñòêà 11 ãðóäíîãî ïîçâîíêà |
Âûñîòà ñòîÿíèÿ âåðõóøåê ëåãêèõ
ñëåâà | ñïðàâà | |
ñïåðåäè | 5 ñì | 5 ñì |
ñçàäè | íà óðîâíå îñòèñòîãî îòðîñòêà 7 øåéíîãî ïîçâîíêà | íà óðîâíå îñòèñòîãî îòðîñòêà 7 øåéíîãî ïîçâîíêà |
Ïîäâèæíîñòü ëåãî÷íûõ êðàåâ ñðåäíåé ïîäìûøå÷íîé ëèíèè
Àóñêóëüòàöèÿ ëåãêèõ: äûõàíèå âåçèêóëÿðíîå íàä âñåé ïîâåðõíîñòüþ ëåãêèõ.
Ñèñòåìà îðãàíîâ ïèùåâàðåíèÿ
Îñìîòð ðîòîâîé ïîëîñòè: ãóáû âëàæíûå, ÿçûê âëàæíûé, îáëîæåí áåëûì íàë¸òîì. Äåñíû ðîçîâûå, áåç âîñïàëèòåëüíûõ ÿâëåíèé. Ìèíäàëèíû çà íåáíûå äóæêè íå âûñòóïàþò. Ñëèçèñòàÿ ãëîòêè âëàæíàÿ, ðîçîâàÿ, ÷èñòàÿ.
Îñìîòð æèâîòà: æèâîò ñèììåòðè÷íûé ñ îáåèõ ñòîðîí, áðþøíàÿ ñòåíêà ó÷àñòâóåò â àêòå äûõàíèÿ. Ïðè ïîâåðõíîñòíîé ïàëüïàöèè áðþøíàÿ ñòåíêà ìÿãêàÿ, áåçáîëåçíåííàÿ, íåíàïðÿæåííàÿ.
Ãëóáîêàÿ ïàëüïàöèÿ çàòðóäíåíà èç-çà âûðàæåííîé ÏÆÊ. Ïðè îðèåíòèðîâî÷íîé ïåðêóññèè ñâîáîäíûé ãàç è æèäêîñòü â áðþøíîé ïîëîñòè íå îïðåäåëÿþòñÿ. Àóñêóëüòàöèÿ: ïåðèñòàëüòèêà êèøå÷íèêà îáû÷íàÿ.
Ïå÷åíü è æåë÷íûé ïóçûðü. Íèæíèé êðàé ïå÷åíè èç ïîä ðåáåðíîé äóãè íå âûõîäèò. Ðàçìåðû ïå÷åíè ïî Êóðëîâó 10; 9; 8.
Ñåëåçåíêà íå ïàëüïèðóåòñÿ, ïåðêóòîðíûå ãðàíèöû ñåëåçåíêè: âåðõíÿÿ â 9 è íèæíÿÿ â 11 ìåæðåáåðüÿõ ïî ñðåäíåé ïîäìûøå÷íîé ëèíèè, ðàçìåðû 6õ4 ñì.
Ñòóë ðåãóëÿðíûé, îôîðìëåííûé 1 ðàç â äåíü.
Ìî÷åâûäåëèòåëüíàÿ ñèñòåìà
Ïî÷êè: ñèìïòîì Ïàñòåðíàöêîãî ñ îáåèõ ñòîðîí îòðèöàòåëüíûé. Ìî÷åèñïóñêàíèå ðåãóëÿðíîå, ïðèìåðíî 5 ðàç â ñóòêè. Ñî ñëîâ áîëüíîãî ìî÷à ñ/æ öâåòà. Îòåêîâ íà ëèöå íåò.
Ýíäîêðèííàÿ ñèñòåìà
Ùèòîâèäíàÿ æåëåçà íå óâåëè÷åíà. Ïîäêîæíî-æèðîâàÿ êëåò÷àòêà ðàçâèòà èçáûòî÷íî, ðàñïðåäåëåíà ðàâíîìåðíî.
Íåðâíàÿ ñèñòåìà
Ñîçíàíèå ÿñíîå, ðå÷ü âíÿòíàÿ. Áîëüíîé îðèåíòèðîâàí â ïðîñòðàíñòâå è âðåìåíè. Ñîí è ïàìÿòü ñîõðàíåíû. Ñî ñòîðîíû äâèãàòåëüíîé è ÷óâñòâèòåëüíûõ ñôåð ïàòîëîãèè íå âûÿâëåíî. Ñóõîæèëüíûå ðåôëåêñû áåç ïàòîëîãèè. Çðà÷êè íå ðàñøèðåíû, ðåàãèðóþò íà ñâåò.
4. Àíàëèçû, ñïåöèàëüíûå èññëåäîâàíèÿ è êîíñóëüòàöèè
Èììóíîõèìè÷åñêèé àíàëèç êðîâè 11.03.16 ã.
ÒÒÃ 2,49
Ò3 2,04
Ò4 21,32
ÎÀÊ 13.03.16 ã.
Ëåé. 9,1
— ëèìô. 28,5
— ìîí. 7,3
— íåéò. 60,3
— ýîç. 3,7
— áàç. 0,2
Ýð. 4,83
Íâ 143
Òð. 250
ÁÀÊ 13.03.16 ã.
Ãëþ 25 ììîëü/ë — ãèïåðãëèêåìèÿ
ÝÊÃ 15.03.16 ã.
Çàêëþ÷åíèå: ðèòì ñèíóñîâûé, ãîðèçîíòàëüíàÿ ÝÎÑ, À- áëîêàäà I cò., íàðóøåíèå âíóòðèïðåäñåðäíîé ïðîâîäèìîñòè, ñóáýíäîêàðäèàëüíàÿ èøåìèÿ íà ïåðåäíåé ñòåíêå ËÆ, ðóáöîâûå èçìåíåíèÿ ìèîêàðäà.
ÁÀÊ 14.03.16 ã.
Îáù. áåëîê 76,3
Ìî÷åâèíà 8,7
Êðåàòèíèí 161
Îáù. áèëèðóáèí 10,2
ÀËÀÒ 20
ÀÑÀÒ 17
Õîëåñòåðèí 6,1
ÒÀÃ 6,43
ËÏÂÏ 0,96
ËÏÍÏ 2,71
Çàêëþ÷åíèå: ãèïåðõîëåñòåðèíåìèÿ, ãèïåðòðèàöèëãëèöåðèäåìèÿ.
ÎÀÌ 14.03.16 ã.
Öâåò: ñâåòëî-æ¸ëòûé
Óä. âåñ 1014
Áåëîê, àöåòîí îòð.
Ñàõàð +
Ëåéê. 3-0
Çàêëþ÷åíèå: ãëþêîçóðèÿ
Ãëèêåìè÷åñêèé ïðîôèëü 14.03.16 ã.
Ãëþêîçà êðîâè: 08:00 — 13,8 ììîëü/ë
11:00 — 14,2 ììîëü/ë
15:00 — 17,5 ììîëü/ë
18:00 — 13,2 ììîëü/ë
21:00 — 11,1 ììîëü/ë
ÓÇÈ îðãàíîâ áðþøíîé ïîëîñòè 17.03.16 ã.
Çàêëþ÷åíèå: Ãåïàòîñïëåíîìåãàëèÿ. Âûðàæåííûå äèôôóçíûå èçìåíåíèÿ ïå÷åíè, ïîäæåëóäî÷íîé æåëåçû (ïî òèïó æèðîâîé èíôèëüòðàöèè). ÌÊÁ. Êàìåíü ïðàâîé ïî÷êè.
Ãëèêåìè÷åñêèé ïðîôèëü 18.03.16 ã.
Ãëþêîçà êðîâè: 08:00 — 5,7 ììîëü/ë
11:00 — 7,7 ììîëü/ë
15:00 — 7,2 ììîëü/ë
18:00 — 5,8 ììîëü/ë
21:00 — 5,6 ììîëü/ë
5. Êëèíè÷åñêèé äèàãíîç
à) Îñíîâíîå çàáîëåâàíèå: Ñàõàðíûé äèàáåò âïåðâûå âûÿâëåííûé, äåêîìïåíñàöèÿ (öåëåâîé óðîâåíü HbA1c < 7,5%).
á) Ñîïóòñòâóþùèå çàáîëåâàíèÿ: Àðòåðèàëüíàÿ ãèïåðòîíèÿ III ñò., 3 ñò. ÎÂÐ. Êðèçîâîå òå÷åíèå.
ÈÁÑ. Ñòåíîêàðäèÿ íàïðÿæåíèÿ, ÔÊ II. ÏÈÊÑ (ÎÈÌ — 2007 ã.). Ñåðäå÷íàÿ íåäîñòàòî÷íîñòü IIà ñò., ÔÊ II.
Ïîäàãðà. Õðîíè÷åñêàÿ òîôóñíàÿ ôîðìà. Õðîíè÷åñêèé ïîäàãðè÷åñêèé ïîëèàðòðèò. Àêòèâíîñòü 2. Íàðóøåíèå ôóíêöèè ñóñòàâîâ.
ÌÊÁ. Êàìåíü ïðàâîé ïî÷êè.
Îæèðåíèå III ñò. (ÈÌÒ 42).
Çàáîëåâàíèå ïðåäñòàòåëüíîé æåëåçû. Ñîñòîÿíèå ïîñëå ÏÕÒ.
â) Îñëîæíåíèÿ çàáîëåâàíèÿ: —
6. Îáîñíîâàíèå äèàãíîçà è äèôôåðåíöèàëüíûé äèàãíîç
Äèàãíîç:
1) Ñàõàðíûé äèàáåò, âïåðâûå âûÿâëåííûé — ïîñòàâëåí íà îñíîâàíèè: æàëîá áîëüíîãî (íà ñóõîñòü âî ðòó, æàæäó, ÷àñòîå è îáèëüíîå ìî÷åèñïóñêàíèå ïî 6-7 ðàç â äåíü); äàííûõ àíàìíåçà (âûøåóêàçàííûå æàëîáû ïîÿâèëèñü â êîíöå ôåâðàëÿ, ïîâûøåííûé óðîâåíü ãëþêîçû êðîâè âïåðâûå âûÿâëåí 13.03.16 ã.); äàííûõ ëàáîðàòîðíîãî èññëåäîâàíèÿ (óðîâåíü ãëþêîçû â êðîâè 25 ììîëü/ë);
— â ñòàäèè äåêîìïåíñàöèè — íà îñíîâàíèè ãëèêåìèÿ íàòîùàê âûøå 6,5 ììîëü/ë (13,8 ììîëü/ë), ïðîñïðàíä. ãëèêåìèÿ âûøå 9,0 ììîëü/ë (14,2 ììîëü/ë), ãëèêåìèÿ ïåðåä ñíîì âûøå 7,5 ììîëü/ë (11,5 ììîëü/ë).
2) Àðòåðèàëüíàÿ ãèïåðòîíèÿ — íà îñíîâàíèè æàëîá: íà ïîäúåì ÀÄ äî 160/100 ìì. ðò. ñò. (ÌÀÕ äî 240/110 ìì. ðò. ñò.), à òàêæå íà ãîëîâíóþ áîëü â çàòûëî÷íîé îáëàñòè, ãîëîâîêðóæåíèå, íàðóøåíèå ñíà; íà îñíîâàíèè àíàìíåñòè÷åñêèõ äàííûõ: ñ 2000 ã. îòìå÷àåò ïîâûøåíèå àðòåðèàëüíîãî äàâëåíèÿ äî 180 ìì. ðò. ñò, êîòîðîå ñîïðîâîæäàëîñü ãîëîâíûìè áîëÿìè.
— III ñòàäèè — íà îñíîâàíèè æàëîá: ãîëîâíûå áîëè, ðàññòðîéñòâî ñíà; àíàìíåñòè÷åñêèõ äàííûõ: ÿâëåíèÿ ñåðäå÷íîé íåäîñòàòî÷íîñòè (îñòðûé èíôàðêò ìèîêàðäà îò 2007 ã.), íà îñíîâàíèÿ îáúåêòèâíûõ äàííûõ: ãðàíèöû îòíîñèòåëüíîé ñåðäå÷íîé òóïîñòè ðàñøèðåíû ñëåâà è ñïðàâà íà 1 ñì.
— III ñòåïåíè — íà îñíîâàíèè æàëîá: ÀÄ 160-170/100 ìì. ðò. ñò. (ÌÀÕ 240/110 ìì.ðò. ñò.); àíàìíåñòè÷åñêèõ äàííûõ: ñ 2000 ã. îòìå÷àåò ïîâûøåíèå àðòåðèàëüíîãî äàâëåíèÿ äî 180 ìì. ðò. ñò
— ÎÂÐ — íà îñíîâàíèè àíàìíåçà: ïåðåíåñ¸ííûé ÎÈÌ â 2007 ã.
— êðèçîâîå òå÷åíèå — íà îñíîâàíèè: àíàìíåçà (ÀÄ äî 240/110 ìì.ðò. ñò.), äàííûõ îáúåêòèâíîãî îáñëåäîâàíèÿ (ïðè ïîñòóïëåíèè ÀÄ 220/100 ìì. ðò. ñò.)
3) ÈÁÑ — íà îñíîâàíèè æàëîá áîëüíîãî: íà îäûøêó ïðè ïðèâû÷íîé ôèçè÷åñêîé íàãðóçêå, ïîäú¸ìà íà 1 ýòàæ; íà îñíîâàíèè àíàìíåñòè÷åñêèõ äàííûõ: ïåðåí¸ñ â 2007 ã. ÎÈÌ; äàííûõ ÝÊÃ: ñóáýíäîêàðäèàëüíàÿ èøåìèÿ íà ïåðåäíåé ñòåíêå ËÆ, ðóáöîâûå èçìåíåíèÿ ìèîêàðäà.
— ñòåíîêàðäèÿ íàïðÿæåíèÿ — íà îñíîâàíèè æàëîá áîëüíîãî: íà äàâÿùèå áîëè çà ãðóäèíîé â îáëàñòè ñåðäöà ïðè çíà÷èòåëüíîé ôèçè÷åñêîé íàãðóçêå, êîòîðûå ñíèìàþòñÿ ïðèåìîì îäíîé òàáëåòêè íèòðîãëèöåðèíà.
— II ÔÊ — íà îñíîâàíèè æàëîá áîëüíîãî: íà îäûøêó ïðè ïðèâû÷íîé ôèçè÷åñêîé íàãðóçêå, ïîäú¸ìå íà 1 ýòàæ, ïåðèîäè÷åñêèå äàâÿùèå áîëè çà ãðóäèíîé â îáëàñòè ñåðäöà ïîñëå çíà÷èòåëüíîé ôèçè÷åñêîé íàãðóçêè, à òàêæå ïîñëå ïðîõîæäåíèÿ 500 ìåòðîâ ïåøêîì.
— ÏÈÊÑ — íà îñíîâàíèè: àíàìíåñòè÷åñêèõ äàííûõ: â 2007 ã. ïåðåí¸ñ ÎÈÌ; äàííûõ ÝÊÃ: ñóáýíäîêàðäèàëüíàÿ èøåìèÿ íà ïåðåäíåé ñòåíêå ËÆ, ðóáöîâûå èçìåíåíèÿ ìèîêàðäà.
— ÑÍ IIà ñòàäèè — íà îñíîâàíèè æàëîá áîëüíîãî: íà îäûøêó ïîñëå ïðèâû÷íîé ôèçè÷åñêîé íàãðóçêè, áûñòðóþ óòîìëÿåìîñòü; íà îñíîâàíèè îáúåêòèâíûõ äàííûõ: ãðàíèöû îòíîñèòåëüíîé ñåðäå÷íîé òóïîñòè ðàñøèðåíû ñëåâà è ñïðàâà íà 1 ñì.
4) Ïîäàãðà. Õðîíè÷åñêàÿ òîôóñíàÿ ôîðìà. Õðîíè÷åñêèé ïîäàãðè÷åñêèé ïîëèàðòðèò. Àêòèâíîñòü 2. Íàðóøåíèå ôóíêöèè ñóñòàâîâ — íà îñíîâàíèè: æàëîá íà áîëè â ñóñòàâàõ, íàëè÷èå òîôóñîâ (â îáëàñòè êîëåííûõ ñóñòàâîâ, ïÿòî÷íûõ, ëîêòåâûõ, ëó÷åçàïÿñòíûõ), îãðàíè÷åíèå äâèæåíèé â êîëåííûõ ñóñòàâàõ, äåôîðìàöèþ ìèçèíöà ïðàâîé êèñòè; äàííûõ àíàìíåçà (îêîëî 15 ïîñëåäíèõ ëåò ñòðàäàåò ïîäàãðîé, êîòîðàÿ íà÷àëàñü ñ áîëåé è âîñïàëåíèÿ áîëüøèõ ïàëüöåâ îáåèõ ñòîï. Ìîëî÷íàÿ êèñëîòà áûëà îêîëî 600 ìêìîëü/ë. Ïîñòåïåííî â âîñïàëèòåëüíûé ïðîöåññ âîâëåêàëèñü äðóãèå ñóñòàâû: êîëåííûå, ëîêòåâûå, 4 ìåæôàëàíãîâûé äèñòàëüíûé ïðàâîé ñòîïû, 4 ìåæôàëàíãîâûé äèñòàëüíûé ëåâîé êèñòè, ëó÷åçàïÿñòíûå.  óêàçàííûõ ñóñòàâàõ îáðàçîâûâàëèñü è èíîãäà èçúÿçâëÿëèñü ñ âûäåëåíèåì ìåëîïîäîáíîãî ñîäåðæèìîãî òîôóñû — ïîäêîæíûå, áåçáîëåçíåííûå, íå ñïàÿííûå ñ êîæåé óçåëêè. Ïðèñòóïû 5-6 ðàç â ãîä. Ïðèñòóïû êóïèðóåò ÍÏÂÑ: Äèêëîôåíàê â/ì.  ìåæïðèñòóïíûé ïåðèîä íåðåãóëÿðíî ïðèíèìàåò Àëëîïóðèíîë 100-600 ìã/ñóò.); äàííûõ îáúåêòèâíîãî îáñëåäîâàíèÿ (Îãðàíè÷åíèå ñãèáàíèÿ â êîëåíÿõ äî 80°, äåôîðìàöèÿ ìèçèíöà ïðàâîé êèñòè. Ïðè ïàëüïàöèè áîëåçíåííîñòè â ñóñòàâàõ íå îòìå÷àåòñÿ.  îáëàñòè îáîèõ êîëåííûõ ñóñòàâîâ, ëîêòåâûõ, ïÿòî÷íûõ, ëó÷åçàïÿñòíûõ, 4-ãî ìåæôàëàíãîâîãî äèñòàëüíîãî ñóñòàâà ïðàâîé ñòîïû è 4-ãî ìåæôàëàíãîâîãî äèñòàëüíîãî ñóñòàâà ëåâîé êèñòè ïàëüïèðóþòñÿ òîôóñû — áåçáîëåçíåííûå, ïîäêîæíûå, íå ñïàÿííûå ñ êîæåé óçëû, ïðè âñêðûòèè êîòîðûõ âûäåëÿåòñÿ ìåëîïîäîáíîå ñîäåðæèìîå)
5) ÌÊÁ. Êàìåíü ïðàâîé ïî÷êè — íà îñíîâàíèè: äàííûõ àíàìíåçà (îêîëî 15 ëåò ñòðàäàåò ÌÊÁ. Ïåðèîäè÷åñêè âûõîäÿò ñàìîïðîèçâîëüíî êàìíè, ðàçíîãî ðàçìåðà.  2009 ã. — îïåðàöèÿ äðîáëåíèÿ êàìíåé â ïî÷êàõ.); äàííûõ ÓÇÈ îò 17.03.16 ã.: ÌÊÁ. Êàìåíü ïðàâîé ïî÷êè.
6) Îæèðåíèå III ñò. (ÈÌÒ 42) — íà îñíîâàíèè äàííûõ îáúåêòèâíîãî îáñëåäîâàíèÿ: èçáûòî÷íîå ðàçâèòèå ÏÆÊ, ÈÌÒ 42.
7) Çàáîëåâàíèå ïðåäñòàòåëüíîé æåëåçû. Ñîñòîÿíèå ïîñëå ÏÕÒ — íà îñíîâàíèè àíàìíåçà: â ìàðòå 2015 ã. áûë âûÿâëåí ðàê ïðîñòàòû, ïî ïîâîäó êîòîðîãî áîëüíîé ïðîø¸ë êóðñ ïîëèõèìèîòåðàïèè.
Ó äàííîãî áîëüíîãî ÑÄ ñëåäóåò äèôôåðåíöèðîâàòü îò ðåíàëüíîé ãëþêîçóðèè, ïî÷å÷íîãî äèàáåòà, àëèìåíòàðíîé ãëþêîçóðèè. Ðåíàëüíàÿ ãëþêîçóðèÿ íàáëþäàåòñÿ ïðè íåôðîçå, ïèåëîðíåôðèòå, ãëîìåðóëîíåôðèòàõ, îòðàâëåíèè öèàíèäàìè, ïðè îðãàíè÷åñêèõ è ôóíêöèîíàëüíûõ ïîðàæåíèÿõ ÖÍÑ, ëå÷åíèè ãëþêîêîðòèêîèäàìè. Ïî÷å÷íûé äèàáåò âîçíèêàåò âñëåäñòâèå ãåíåòè÷åñêèõ äåôåêòîâ â ôåðìåíòàõ ðåàáñîðáöèè ïî÷åê — ãåêñîêèíàçû è ùåëî÷íîé ôîñôàòàçû. Ðåíàëüíàÿ ãëþêîçóðèÿ è ïî÷å÷íûé äèàáåò îáóñëîâëåíû ïîíèæåíèåì ïî÷å÷íîãî ïîðîãà äëÿ ñàõàðà.
 îòëè÷èè îò ÑÄ ïðè ïî÷å÷íîì äèàáåòå, ðåíàëüíîé èëè àëèìåíòàðíîé ãëþêîçóðèè îòìå÷àåòñÿ íîðìàëüíîå ñîäåðæàíèå ñàõàðà â êðîâè íàòîùàê è íå íàðóøåíû ïîêàçàòåëè òåñòà òîëåðàíòíîñòè ê ãëþêîçå. Ãëþêîçóðèÿ ïðè ïî÷å÷íîì äèàáåòå íå çàâèñèò îò êîëè÷åñòâà ââåäåííûõ óãëåâîäîâ. Îáû÷íî îíà íåçíà÷èòåëüíà. Ïðè ïî÷å÷íîì äèàáåòå îòñóòñòâóþò ñèìïòîìû è îñëîæíåíèÿ, ïðèñóùèå ÑÄ. Îäíàêî ïðè ðåçêî âûðàæåííîé ãëþêîçóðèè ìîãóò ïîÿâèòüñÿ ïîëèäèïñèÿ è ïîëèóðèÿ.
7. Ëå÷åíèå è åãî îáîñíîâàíèå
1. Äèåòà ÍÊÄ (9À) — îãðàíè÷èâàåòñÿ ïîâàðåííàÿ ñîëü (6-8ã/äåíü), áëþäà ãîòîâÿò â îòâàðíîì, òóøåíîì, çàïå÷åííîì âèäå, ïðîòåðòîì è íåïðîòåðòîì âèäå, íà ïàðó, òåìïåðàòóðà ïèùè îò 15 äî 60-65 ãðàäóñîâ°Ñ. ñâîáîäíàÿ æèäêîñòü 1,5-2 ë, ðèòì ïèòàíèÿ äðîáíûé, 4-6 ðàç â äåíü. Îòêàç îò ëåãêîóñâîÿåìûõ óãëåâîäîâ.
2. Èíñóëèíîòåðàïèÿ:
Ïåðåä çàâòðàêîì Rp.: Insulini Aktrapidi 5,0
D.T.D. ¹1 in flac
S. Ïîäêîæíî 6 ÅÄ
Rp.: Insulini Protàfani 5,0
D.T.D. ¹1 in flac
S. Ïîäêîæíî 8 ÅÄ
Ïåðåä îáåäîì Rp.: Insulini Aktrapidi 5,0
D.T.D. ¹1 in flac
S. Ïîäêîæíî 8 ÅÄ
Ïåðåä óæèíîì Rp.: Insulini Aktrapidi 5,0
D.T.D. ¹1 in flac
S. Ïîäêîæíî 6 ÅÄ
Rp.: Insulini Protàfani 5,0
D.T.D. ¹1 in flac
S. Ïîäêîæíî 8 ÅÄ
Ôàðìàêîëîãè÷åñêîå äåéñòâèå àêòðàïèäà:
Ãèïîãëèêåìè÷åñêîå. Èìååò ìîíîêîìïîíåíòíóþ ñòðóêòóðó. Ïðåïàðàò êîðîòêîãî äåéñòâèÿ: äåéñòâèå ïðåïàðàòà íà÷èíàåòñÿ ÷åðåç 30 ìèí. Ìàêñèìóì äåéñòâèÿ äîñòèãàåòñÿ ìåæäó 2,5-5 ÷àñàìè ïîñëå ââåäåíèÿ. Äåéñòâèå ïðåïàðàòà ïðîäîëæàåòñÿ 8 ÷àñîâ.
Ôàðìàêîëîãè÷åñêîå äåéñòâèå ïðîòàôàíà:
Ãèïîãëèêåìè÷åñêîå. Îòíîñèòñÿ ê ãðóïïå ïðåïàðàòîâ èíñóëèíà ñî ñðåäíåé ïðîäîëæèòåëüíîñòüþ äåéñòâèÿ. Èäåíòè÷åí ïðèðîäíîìó ÷åëîâå÷åñêîìó èíñóëèíó è îáëàäàåò ìîíîêîìïîíåíòíîé ñòåïåíüþ ÷èñòîòû. Äåéñòâèå ïðåïàðàòà ïðîÿâëÿåòñÿ ïðèìåðíî ÷åðåç 1 ‘/2 ÷àñà ïîñëå ââåäåíèÿ, äîñòèãàåò ìàêñèìóìà â ïåðèîä ìåæäó 4-12 ÷àñàìè è çàêàí÷èâàåòñÿ ïðèáëèçèòåëüíî ÷åðåç 24 ÷àñà.
3. Rp.: Tab. Enalaprili 0,01
D.T.D. ¹20
S. Ïî 1 òàáëåòêå 2 ðàç â äåíü
Ôàðìàêîëîãè÷åñêîå äåéñòâèå — ãèïîòåíçèâíîå, âàçîäèëàòèðóþùåå, êàðäèîïðîòåêòèâíîå, íàòðèéóðåòè÷åñêîå.
Èíãèáèðóåò ÀÏÔ, òîðìîçèò áèîñèíòåç àíãèîòåíçèíà II, âûçûâàþùåãî âàçîêîíñòðèêöèþ è èíäóöèðóþùåãî îáðàçîâàíèå è âûñâîáîæäåíèå àëüäîñòåðîíà, è ïðåïÿòñòâóåò ðàçðóøåíèþ áðàäèêèíèíà è ÏÃÅ2 (ìîùíûå ýíäîãåííûå ñîñóäîðàñøèðÿþùèå ôàêòîðû).
4. Rp.: Tab. Metoprololi 0,05
D.t.d.¹50
S. Ïî 1 òàáë. 2 ðàçà â äåíü.
Ôàðìàêîëîãè÷åñêîå äåéñòâèå — ãèïîòåíçèâíîå, àíòèàíãèíàëüíîå, àíòèàðèòìè÷åñêîå.
Áëîêèðóåò ïðåèìóùåñòâåííî áåòà1-àäðåíîðåöåïòîðû ñåðäöà, íå îáëàäàåò âíóòðåííåé ñèìïàòîìèìåòè÷åñêîé è ìåìáðàíîñòàáèëèçèðóþùåé àêòèâíîñòüþ. Óìåíüøàåò ñåðäå÷íûé âûáðîñ è ÑÀÄ, çàìåäëÿåò ñåðäå÷íûé ðèòì, îñëàáëÿåò ñòèìóëèðóþùèé ýôôåêò êàòåõîëàìèíîâ íà ìèîêàðä ïðè ôèçè÷åñêîé íàãðóçêå è óìñòâåííîì ïåðåíàïðÿæåíèè, ïðåäóïðåæäàåò ðåôëåêòîðíóþ îðòîñòàòè÷åñêóþ òàõèêàðäèþ. Àíòèãèïåðòåíçèâíîå äåéñòâèå îáóñëîâëåíî óìåíüøåíèåì ñåðäå÷íîãî âûáðîñà è ñèíòåçà ðåíèíà, óãíåòåíèåì àêòèâíîñòè ðåíèí-àíãèîòåíçèíîâîé ñèñòåìû è ÖÍÑ, âîññòàíîâëåíèåì ÷óâñòâèòåëüíîñòè áàðîðåöåïòîðîâ è, â èòîãå, óìåíüøåíèåì ïåðèôåðè÷åñêèõ ñèìïàòè÷åñêèõ âëèÿíèé. Ãèïîòåíçèâíûé ýôôåêò ðàçâèâàåòñÿ áûñòðî (ÑÀÄ ïîíèæàåòñÿ ÷åðåç 15 ìèí, ìàêñèìàëüíî — ÷åðåç 2 ÷) è ïðîäîëæàåòñÿ â òå÷åíèå 6 ÷; ïðè ïðèåìå ìåòîïðîëîëà ñóêöèíàòà — êëèíè÷åñêèé ýôôåêò áëîêàäû áåòà1-àäðåíîðåöåïòîðîâ ñîõðàíÿåòñÿ 24 ÷. ÄÀÄ èçìåíÿåòñÿ ìåäëåííåå: ñòàáèëüíîå ïîíèæåíèå íàáëþäàåòñÿ ïîñëå íåñêîëüêèõ íåäåëü ðåãóëÿðíîãî ïðèåìà. Àíòèàíãèíàëüíûé ýôôåêò ÿâëÿåòñÿ ñëåäñòâèåì óìåíüøåíèÿ ÷àñòîòû è ñèëû ñåðäå÷íûõ ñîêðàùåíèé, ýíåðãåòè÷åñêèõ çàòðàò è ïîòðåáíîñòè ìèîêàðäà â êèñëîðîäå. Óìåíüøàåò ÷àñòîòó è òÿæåñòü ïðèñòóïîâ ÈÁÑ, ïîêàçàòåëü ñìåðòíîñòè ó ïàöèåíòîâ ñ äèàãíîñòèðîâàííûì èíôàðêòîì ìèîêàðäà, ïîâûøàåò ïåðåíîñèìîñòü íàãðóçîê. Ìåòîïðîëîëà ñóêöèíàò ðåäóöèðóåò ðèñê ëåòàëüíîãî èñõîäà (âêëþ÷àÿ âíåçàïíóþ ñìåðòü), âîçíèêíîâåíèÿ ïîâòîðíîãî èíôàðêòà (â ò.÷. ó ïàöèåíòîâ ñ ñàõàðíûì äèàáåòîì) è óëó÷øàåò êà÷åñòâî æèçíè ïàöèåíòîâ ñ îñòðûì èíôàðêòîì ìèîêàðäà è èäèîïàòè÷åñêîé äèëàòàöèîííîé êàðäèîìèîïàòèåé. Àíòèàðèòìè÷åñêîå äåéñòâèå ïðîÿâëÿåòñÿ â óñòðàíåíèè àðèòìîãåííûõ ñèìïàòè÷åñêèõ âëèÿíèé íà ïðîâîäÿùóþ ñèñòåìó ñåðäöà, çàìåäëåíèè ñèíóñîâîãî ðèòìà è ñêîðîñòè ðàñïðîñòðàíåíèÿ âîçáóæäåíèÿ ÷åðåç AV óçåë, òîðìîæåíèè àâòîìàòèçìà è óäëèíåíèè ðåôðàêòåðíîãî ïåðèîäà. Îêàçûâàåò óìåðåííîå îòðèöàòåëüíîå èíîòðîïíîå äåéñòâèå. Êàðäèîñåëåêòèâíîñòü ñîõðàíÿåòñÿ ïðè èñïîëüçîâàíèè ñóòî÷íûõ äîç, íå ïðåâûøàþùèõ 200 ìã. Âñëåäñòâèå èçáèðàòåëüíîãî äåéñòâèÿ íà áåòà1-àäðåíîðåöåïòîðû òåîðåòè÷åñêè óìåíüøàåòñÿ ðèñê áðîíõîñïàçìà (ó ïàöèåíòîâ ñ áðîíõèàëüíîé àñòìîé ìåíüøå ïîíèæàåòñÿ æèçíåííàÿ ôóíêöèÿ ëåãêèõ), ãèïîãëèêåìèè è ñóæåíèÿ ïåðèôåðè÷åñêèõ ñîñóäîâ.
5. Rp.: Tab. Allopurinoli 0,1
D.t.d.¹30
S. Ïî 1 òàáëåòêå 3 ðàçà â äåíü
Ôàðìàêîëîãè÷åñêîå äåéñòâèå — ãèïîóðèêåìè÷åñêîå, ïðîòèâîïîäàãðè÷åñêîå.
Èíãèáèðóåò êñàíòèíîêñèäàçó, íàðóøàåò ïðåâðàùåíèå ãèïîêñàíòèíà â êñàíòèí è êñàíòèíà — â ìî÷åâóþ êèñëîòó; îãðàíè÷èâàåò òàêèì îáðàçîì ñèíòåç ìî÷åâîé êèñëîòû. Ïîíèæàåò ñîäåðæàíèå óðàòîâ â ñûâîðîòêå êðîâè è ïðåäîòâðàùàåò îòëîæåíèå èõ â òêàíÿõ, â ò.÷. ïî÷å÷íîé. Óìåíüøàåò âûâåäåíèå ñ ìî÷îé ìî÷åâîé êèñëîòû è ïîâûøàåò — áîëåå ëåãêîðàñòâîðèìûõ ãèïîêñàíòèíà è êñàíòèíà.
Ïî÷òè ïîëíîñòüþ (íà 90%) àáñîðáèðóåòñÿ èç ÆÊÒ.  ïå÷åíè ïîä âëèÿíèåì êñàíòèíîêñèäàçû ïðåâðàùàåòñÿ â àëëîêñàíòèí, êîòîðûé òàêæå ïðåïÿòñòâóåò îáðàçîâàíèþ ìî÷åâîé êèñëîòû. Cmax àëëîïóðèíîëà äîñòèãàåòñÿ ÷åðåç 1,5 ÷, àëëîêñàíòèíà — ÷åðåç 4,5 ÷ ïîñëå îäíîêðàòíîãî ïðèåìà. T1/2 àëëîïóðèíîëà ñîñòàâëÿåò 1-2 ÷, àëëîêñàíòèíà — îêîëî 15 ÷. Îêîëî 20% äîçû âûâîäèòñÿ ÷åðåç êèøå÷íèê; îñòàëüíàÿ ÷àñòü àëëîïóðèíîëà è åãî ìåòàáîëèòîâ — ïî÷êàìè.
8. Ïðîãíîç
Æèçíåííûé ïðîãíîç ïðè ÑÄ íåáëàãîïðèÿòíûé, çàáîëåâàíèå áóäåò ïðîãðåññèðîâàòü, ïðè÷åì ïðè íåñîáëþäåíèè äèåòû è ðåæèìà èíñóëèíîòåðàïèè óõóäøåíèå ñîñòîÿíèÿ áóäåò óñêîðÿòüñÿ.
Ñïèñîê èñïîëüçîâàííîé ëèòåðàòóðû
1. À.Ã. ×ó÷àëèí, ÒÅÐÀÏÈß ïåðåâîä ñ àíãëèéñêîãî, Ìîñêâà 2011 ã.
2. Â.Â. Ïîòåìêèí, Ýíäîêðèíîëîãèÿ, Ìîñêâà 2010 ã.
3. Ð.È. Ñàéôóòäèíîâ, Î.Â. Áóãðîâà, Êëèíè÷åñêèå ëåêöèè ïî ôàêóëüòåòñêîé òåðàïèè, Ìîñêâà 2006 ã.
4. Ñ.À. Êðûæàíîâñêèé, Ì.Á. Âèòèòíîâà, Ïîëíûé ñîâðåìåííûé ñïðàâî÷íèê ëåêàðñòâåííûõ ïðåïàðàòîâ, Ìîñêâà 2013 ã.
Ô.È. Êîìàðîâ, Â.Ã. Êóêåñ, À.Ñ. Ñìåòíåâ, Âíóòðåííèå áîëåçíè, 2012 ã.
Ðàçìåùåíî íà Allbest.ru
Источник
